El artículo es la continuación de éste (que a su vez es la continuación de éste otro). Si intentas entender el contenido que viene a continuación sin leer los artículos previos es probable que no entiendas mucho.
Por fin acabo la serie, donde describo la (moderna) cirugía de la catarata paso a paso. La gente a veces piensa que lo «operamos con láser», cuando en realidad no es así. Hay una especie de idea mágica acerca del láser. Mucha gente no sabe realmente en qué consiste un láser y qué propiedades particulares tiene para que tenga tantas aplicaciones, pero el concepto (erróneo) general es que todo lo que se puede hacer con láser está mejor. Es una forma de «vender el producto». A veces, cuando explico al paciente que realmente la operación no es con láser, se sienten muy decepcionados. En estos casos, le explico que le operamos con «microcirugía ultrasónica», que es más moderno que el láser, y así les convenzo un poco más. Lo que les digo es cierto, aunque el concepto así sin explicar quede tan oscuro como el láser.
Pero bueno, me desvío del tema. Voy a explicar cada paso de la cirugía en apartados. Al final de cada apartado escribiré un párrafo en cursiva, con información más técnica para aquellos que quieran meterse más en el tema. Estas partes en cursivas posiblemente se entiendan peor, y no son fundamentales para entender la idea general.
Anestesia y pasos previos
Actualmente se está imponiendo el uso de anestesia tópica, es decir, el ojo se «duerme» con gotas de colirio. Realmente el ojo no está dormido, porque se puede mover y también ve (sólo ve la luz intensa del microscopio, y con los instrumentos dentro del ojo y la desestructuración de la catarata se ve muy poco). Lo de que el ojo se pueda mover puede ser un problema, como es fácil de entender. Por eso es necesaria la colaboración del paciente, de lo contrario la cirugía se vuelve arriesgada. Para pacientes nerviosos o que por otras causas no vayan a dejar el ojo quieto (demencias, retrasos mentales, temblores, etc), hay que valorar otros tipos de anestesia.
Hasta hace poco tiempo, la anestesia que más se utilizaba consistía en introducir la anestesia alrededor del ojo, bien a través del párpado o bajo la conjuntiva (la «telilla» que cubre lo blanco del ojo). Estas técnicas tienen la ventaja que, además de eliminar el dolor, disminuyen (y a veces eliminan) el movimiento del ojo.
Raramente se requiere una anestesia general.
Aparte de la anestesia, se tiene que preparar la operación aislando el ojo del resto de tejidos de alrededor, y se desinfecta (dentro de lo posible) la superficie del ojo con una disolución de povidona yodada durante unos minutos justo antes de comenzar la cirugía como tal.
Apertura de la vía auxiliar
Se introducen instrumentos con ambas manos por dos entradas diferentes, así que hay que realizar 2 incisiones. La más pequeña es la que se realiza para la mano menos hábil (normalmente la izquierda). Se realiza una apertura en la periferia de la córnea de aproximadamente 1 milímetro. Se realiza con una especie de «punzón» con la medida correcta, de forma que no hay que medir el corte o desplazarlo, sólo se «clava» y la medida es exacta. Se realiza de forma que podamos introducir cómodamente los instrumentos con la mano (normalmente) izquierda. Sólo podremos meter instrumentos pequeños, que quepan por esa abertura. Normalmente son cánulas para introducir fluidos o herramientas a modo de pequeñas «espátulas» o «bastones» con los que manipulamos la catarata.
Esta incisión, al ser tan pequeña, se cierra bien cuando no hay un instrumento introducido por ella. Por tanto, por aquí no se pierde líquido y casi nunca debemos preocuparnos de que esta herida no quede bien cerrada, por ejemplo, al final de la cirugía. Esto no será así en el caso de la incisión principal, como veremos.
Apertura de la vía principal.
Es frecuente (aunque no lo hacen todos los oftalmólogos) que antes de hacer la incisión principal, introduzcamos por la vía de ayuda (por la izquierda, normalmente) una cánula a través de la cual inyectamos viscoelástico. De esa forma aumentamos el tamaño de la cámara anterior, y podemos introducir el cuchillete con menos riesgos de tocar accidentalmente otras estructuras.
La incisión principal la realizamos también en la periferia de la córnea, pero esta vez a la derecha (siempre que seamos diestros). El tamaño suele estar en torno a los 3 milímetros (de 2,8 a 3,2) y también queda prefijado con el cuchillete. También «clava» hacia el interior, y la medida queda exacta por el ancho del cuchillete.

Con un ancho de 3 milímetros, la incisión principal no es tan autosellada como la vía auxiliar. Lo que se hace para que se mantenga autosellada (es decir, no permita la salida o entrada de líquidos cuando no haya un instrumento cruzándola) es que realizamos una incisión valvulada. Esto significa que hay más de un plano de corte, y normalmente se hace cambiando la dirección del cuchillete mientras está dentro del espesor corneal. Conceptualmente es difícil de entender aunque en la práctica es más sencillo. Tampoco es un detalle fundamental, sólo quiero destacar que realmente todos los pasos de la cirugía tienen su técnica, y más compleja de la que explico aquí. Una mala realización de cualquier paso pone en peligro el resultado final.
Apertura de la cápsula anterior (capsulorrexis)
Éste es uno de los pasos más delicados de la cirugía. Consiste en abrir la cápsula anterior, haciendo que esta entrada sea amplia, circular y continua (continua significa que no haya irregularidades en forma de picos o muescas por donde la presión produzca una rotura).
Primeramente llenamos toda la cámara anterior de viscoelástico. Después, con una aguja, hacemos un corte que va del centro a la periferia. Este corte levanta un colgajo de cápsula. Con unas pinzas vamos rasgando la cápsula, haciendo un rasgado circular.
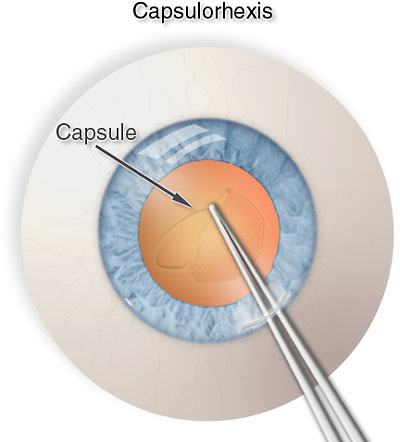
Vamos acompañando con la pinza de forma que el rasgado no vaya por donde nosotros no queremos. Si el rasgado se dirige hacia el centro la abertura quedará muy pequeña y dificultará la cirugía. Si el rasgado se va hacia afuera y se cuela por debajo del iris, tenemos un problema: el desgarro se ha prolongado hacia el final de la cápsula anterior y es previsible que se dirija dando la vuelta hacia la cápsula posterior. [ Seguir con la cirugía en estos casos puede suponer un riesgo porque si la cápsula posterior está rota, al meter el facoemulsificador, la manipulación y la presión del líquido puede hacer que se caiga la catarata a la parte posterior del ojo]
Completamos la abertura llevando el rasgado hasta el punto donde hemos empezado.

Éste es un paso delicado, es frecuente que en caso de anestesia con gotas el cirujano sujete el ojo con una pinza con la mano izquierda, para evitar que un movimiento del ojo rasgue la cápsula por donde no deba. Realmente la dinámica de presiones juega un papel importantísimo e este paso. La catarata y el vítreo hace una presión hacia arriba, de forma que la cápsula anterior se ve estirada por detrás. Esta presión tiende a que cualquier desgarro se prolongue hacia la periferia y llegue a la cápsula posterior, algo que debemos evitar a toda costa. Por eso es tan importante llenar la cámara anterior de viscoelástico, para compensar esta presión. El viscoelástico mantiene la catarata y la cápsula anterior en su posición, y así es mucho más fácil de controlar el rasgado.
Hay dificultades añadidas, como por ejemplo que la cápsula es transparente. La podemos ver a contraluz gracias al reflejo rojo-anaranjado que proviene de la retina (la luz del microscopio se refleja en la retina y ofrece un contraste para ver el desgarro que vamos haciendo). Si la catarata es muy densa, ese fulgor retiniano es muy débil y no vemos el desgarro que hacemos, con lo que previamente tenemos que teñir la cápsula con un colorante.
Por último, las propiedades de resistencia y elasticidad de cada individuo son muy diferentes, y sólo se pueden comprobar durante la cirugía. Hay personas con cápsulas muy finas que se desgarran con demasiada facilidad y son difíciles de controlar. En otros casos la catarata ha aumentado tanto de tamaño que somenten a la cápsula a mucha presión, presión que no podemos contrarrestar por mucho viscoelástico que metamos. En esos casos, en cuanto pinchamos para hacer la capsulorrexis, se abre el desgarro y se escapa por debajo del iris. En esos casos el cirujano poco puede hacer para evitar el problema.
Hidrodisección y rotación
Ya tenemos acceso directo a la catarata. Pero ésta se encuentra pegada a la cápsula (a la que queda, es decir: un poco de cápsula anterior periférica, la unión dentre cápsula anterior y posterior que se llama ecuador, y toda la cápsula posterior). Debemos separar la catarata de la cápsula. Separar dos tejidos se llama disección. ¿Y cómo lo hacemos?. Con agua, por lo tanto a este paso se llama hidrodisección. Inyectamos con una cánula y una jeringa agua entre la catarata y la cápsula anterior.

Buscando alguna imagen de la hidrodisección, me he encontrado con una animación virtual en donde se ve dinámicamente cómo se hace. Se introduce la cánula entre la catarata y la cápsula, y se ve el avance del agua que se desplaza desde la cánula, da la vuelta al ecuador, se desplaza por toda la cápsula posterior hasta dar la vuelta de nuevo hacia la cápsula anterior opuesta al lugar de la cánula. El vídeo está aquí.
Además de la hidrodisección, con la misma cánula se pueden diseccionar dferentes estructuras del cristalino, como separar el núcleo del epinúcleo y la corteza, o ir separando las diferentes láminas del núcleo . Estos procesos (hidrodelineación, hidrodelaminación) no son tan necesarios como la hidrodisección como tal.
Para comprobar que la disección está bien hecha, rotamos con la misma cánula la catarata y así vemos que se mueve libremente, que no está adherida a la cápsula. En España la gran mayoría de los oftalmólogos realizan la rotación, pero en otros lugares no se realiza, lo que teóricamente aumenta el riesgo de que se rompa la cápsula posterior en los pasos siguientes, cuando se fractura y aspira la catarata
En este momento ya tenemos la catarata «preparada» para fracturarla y aspirarla. La catarata como tal es el núcleo, que está en el centro, y lo que más espacio ocupa y lo más denso y duro. Pegada a la cápsula, quedan unos restos transparentes que corresponden a la corteza de la catarata, son muy blandos y nos ocuparemos de ellos más adelante, cuando hayamos eliminado el núcleo duro. Estos tejidos transparentes y blandos se llaman masas corticales.
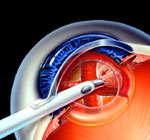
Facoemulsificación
A continuación debemos eliminar la catarata, concretamente el núcleo, que es la parte más grande y endurecida. Para ello contamos con el facoemulsificador (llamado coloquialmente «faco»).

Es una punta metálica acabada en un bisel. Este bisel no está realmente afilado, pero no es tan romo como otros instrumentos que introducimos en el ojo. La punta tiene un sistema de aspiración por donde entra líquido, y atrae y sujeta la catarata (o los pedazos) como si fuera un aspirador.

Rodeando a la punta metálica, hay una funda de silicona.

Esta funda posee dos agujeros a los lados por donde sale líquido, formando un sistema de irrigación.

La punta tiene la capacidad de generar ultrasonidos, que emulsionan el tejido. Cuando usamos los ultrasonidos, la punta del faco se convierte en un auténtico cuchillo que es capaz de ir cortando la catarata. Los pedazos de catarata son absorbidos por el flujo de líquido que va hacia la punta del faco, y son aspirados. Si en la punta del faco hay incrustado un trozo de catarata que es muy grande, con un poco de ultrasonidos emulsionamos lo suficiente como para que entre por la aguja.

Hay muchas técnicas para romper y aspirar la catarata. Voy a explicar la que todavía debe ser la más frecuente, además de que he encontrado más imágenes. Esta técnica se llama «divide y vencerás», «divide & conquer». Consiste básicamente en hacer una cruz, de forma que dividimos la catarata en 4 partes. Utilizando los ultrasonidos, vamos «arañando» la catarata para hacer 2 surcos perpendiculares. Después separamos mecánicamente los surcos desgarrando la catarata en 4 partes. Después, aspiramos cada uno de los 4 pedazos: con el flujo de aspiración y un poco de ultrasonidos suele ser suficiente para aspirar cada trozo, no suele hacer falta estar todo el rato usando los ultrasonidos.
Lo vemos con imágenes. Los surcos se realizan pasando la punta del faco sobre la superficie de la catarata, de manera que vamos quitando materiel y profundizando.

Comenzamos realizando el primer surco:

Rotamos la catarata 90º, y hacemos otro surco, perpendicular:

Ya tenemos la catarata con cuatro surcos profundos. Ahora, haciendo fuerza con el faco y con otro instrumento que manipulamos con la otra mano, separamos los trozos. Ahora tenemos que aspirar cada trozo con el faco:
Ya he comentado que existen otras técnicas para fracturar y aspirar la catarata. Teóricamente hay unas más adecuadas para un tipo de catarata que otras. Cada ojo y cada catarata es diferente, de forma que a veces no se puede seguir una técnica perfectamente sistematizada, sino que el cirujano adapta sus conocimientos y habilidades a la situación concreta. Es frecuente que se hagan técnicas «mixtas». Al final de lo que se trata es de que eliminemos la catarata con seguridad y sin complicaciones.
Limpieza de restos de la catarata (masas corticales)
Hemos eliminado el núcleo de la catarata. Quedan sólo los restos de la corteza. Estos restos son transparentes y están adheridos a la cápsula (es decir, lo que queda de cápsula anterior y en la cápsula posterior). Son blandos así que no es necesario la potencia del faco para quitarlos. Además, sin la protección de la catarata, y estando las masas corticales pegadas a la cápsula, existe riesgo de que el faco rompa la cápsula.
Por tanto, para quitar estas masas usamos otro instrumento llamado terminal de irrigación/aspiración. Tiene una punta redondeada con un pequeño agujero a un lado. Por este agujero se aspira el líquido (y las masas corticales). Un poco antes de la punta hay dos agujeros laterales por donde sale el líquido. Por tanto, al igual que con el faco, este instrumento mantiene las presiones en el ojo, y (normalmente) no hay riesgo de colapso o de pérdida de presión.
Con cuidado de no «enganchar» la cápsula posterior, vamos eliminando estas masas hasta dejar toda la cápsula limpia.
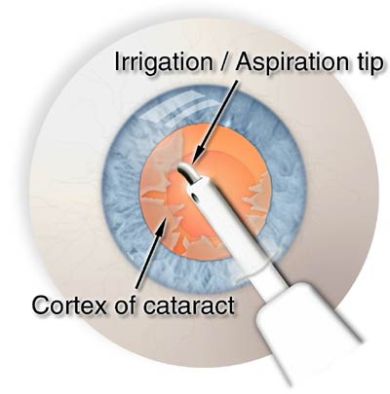
El agujero por el que aspiramos no debe orientarse hacia abajo para no enganchar la cápsula posterior. En algunos casos, algunas masas no se pueden quitar con facilidad, y se opta por seguir con la cirugía y quitar la masa con la lente puesta. La lente ofrece seguridad, porque es una barrera física que mantiene la cápsula posterior lejos de la terminal de irrigación/aspiración. Y en el caso de que no se pueda quitar la masa en condiciones de seguridad, es mejor dejarla en el ojo que arriesgarnos en una cirugía que hasta ahora ha ido bien. Es mejor que quede una masa, que se va reabsorbiendo y que al final desaparece, que romper la cápsula y que haya complicaciones.
Colocación de la lente intraocular
Ya tenemos el saco capsular limpio. Tenemos que colocar la lente dentro. Pero antes tenemos que abrir bien el saco de la cápsula y que se mantenga. En particular la cápsula posterior deber permanecer bien hacia atrás y extendida, que la presión del vítreo no haga que se venga hacia adelante y no tengamos espacio para poner la lente (o peor aún, que se rompa la cásula con las maniobras de colocación).
Para abrir el espacio, usamos nuevamente el viscoelástico. Esta vez lo inyectamos en el interior del saco.
Una vez hecho esto, introducimos la lente.
Hay muchos tipos de lente. Es bastante habitual que tengan 2 patas.

Las patas tienen que quedar dentro del saco. Estas patas son flexibles, se estiran hasta llegar al ecuador de la cápsula. Esa misma fuerza elástica mantiene fija la lente ahí e impide que se mueva la lente aunque manipulemos o limpiemos otras estructuras próximas. Aquí lo vemos en un corte de perfil:

Y aquí lo vemos en un corte oblicuo, más cerca. Se aprecia como la lente queda «enfundada» en la cápsula:
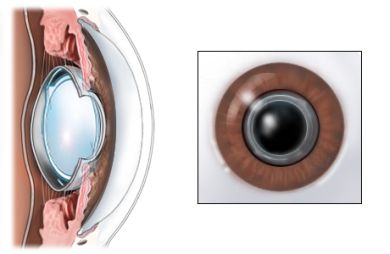
Bien, ¿y cómo conseguimos que quede de esa forma?. Hay que tener en cuenta, que el cuerpo de la lente ocupa unos 6 milímetros, y con las patas desplegadas unos 11-13 milímetros. ¿Cómo lo introducimos a través de una incisión de menos de 4 milímetros?.
Actualmente es muy frecuente que nos ayudemos con un inyector. Un inyector es una pieza de mano que contiene dentro la lente, plegada. El inyector termina en un tubo biselado, transparente y hueco. Introducimos este tubo por la incisión hasta el saco. Entonces bajamos un émbolo que empuja la lente para que salga por la boca del inyector.

Conforme la lente va asomando, se va desplegando. El cirujano va lentamente maniobrando para que quede en la posición correcta.

Quería mencionar que también existe la posibilidad de colocar la lente sin inyector. Se dobla la lente por la mitad para que quepa por la incisión y se coloca con pinzas:
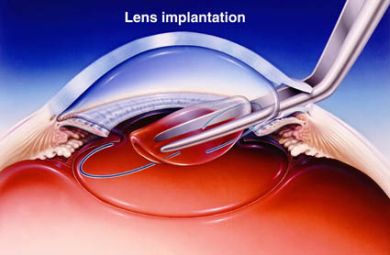
He explicado por encima cómo se coloca la lente en el saco capsular, que es el lugar más habitual de colocar la lente. Pero hay dos lugares más en donde se puede colocar, y que se coloca si la situación y el ojo así lo requiere. Explicar cada uno de los 3 lugares con detalle y las indicaciones particulares me parece demasiado complejo para explicarlo.
Últimos pasos.
La cirugía casi ha terminado. Tenemos que sacar el viscoelástico que hemos usado para rellenar y mantener abierto el saco capsular. Lo hacemos con la terminal de irrigación/aspiración que hemos usado para quitar las masas capsulares. Después comprobamos que la herida principal está correctamente cerrada y que no se escapa líquido por ella. Si es así, hemos terminado.
Existen algunos «trucos» para que la herida aguante mejor sin abrirse. Por otra parte, depende de cómo haya ido la cirugía, el cirujano puede introducir en el ojo un fármaco para cerrar el iris, y puede introducir una burbuja de aire estéril. El uso de estos recursos excede el objetivo del artículo, donde sólo pretendo dar una idea por encima de cómo funciona la cirugía.






22 agosto, 2006
ENHORABUENA POR EL ARTICULO…ESTA MUY BIEN EXPLICADO, Y A MI ME HAS CONVENCIDO YA NO ME DA TANTO MIEDO ESTE TIPO DE OPERACION, AUNQUE LAS FOTOS SON IMPACTANTES
23 agosto, 2006
Itziar, me alegro haberte servido de ayuda.
Un saludo.
6 septiembre, 2006
El tema es excelente, ayuda a ampliar los conocimientos adquiridos en las catedras de la universidad; me encantaria que me pudieras colaborar en otros temas relacionados, ya que sonmuy dificiles de conceguir o por lo menos no con una explicacion tan clara; por ejemplo las tecnicas de cx extracapsular e intracapsular; ya que son cirugias complejas de las cuales no se encuentra ttemas claros.
7 septiembre, 2006
Gracias por tu valoración, Marcela. Por otra parte, me gustaría que explicaras más a qué te refieres con esa colaboración de otros temas relacionados.
Un saludo.
20 octubre, 2006
Desearía saber porqué en ocasiones, como consecuencia de la implantación de la lente intraocular, se hace necesario practicar una capsulotomía? Gracias.
21 octubre, 2006
Como se ve en el artículo, la lente intraocular se implanta dentro de un saco transparente llamado cápsula. La parte anterior de este saco la hemos quitado durante la cirugía, pero la parte posterior no, por lo que necesitamos que esta zona posterior de la cápsula se mantenga transparente para que podamos ver.
A pesar de que durante la cirugía se elimina el núcleo del cristalino y todos los restos macroscópicos, siempre quedan acúmulos microscópicos de células en el interior del saco. Con el paso de los meses o de los años, estas células pueden proliferar, extendiéndose por la cápsula posterior y haciendo que pierda transparencia.
En este caso, el paciente pierde visión. Se soluciona mediante láser YAG, que sirve para romper la cápsula en el centro. Se hace un agujero central y el paciente vuelve a ver.
9 febrero, 2007
Mi enhorabuena por los 3 artículos. Son muy claros y concisos. Me han operado recientemente […]. Merece la pena, no tengáis miedo si os ocurre a vosotros.
10 febrero, 2007
Me alegro de que te haya servido de ayuda, JoseM
8 abril, 2007
perdón por mi pregunta sobre las lentes monofocales o multifocales. Había empezado a leer los artículos sobre las cataratas por el segundo, y en el primero ya lo explicaban.
Muy claramente todo, por cierto. Muchas gracias.
9 abril, 2007
Enhorabuena por tu artículo, está muy bien explicado. Voy a formularte algunas dudas que si bien se refieren a mi son generales para todos […]
9 abril, 2007
Isabel: El artículo en el que hablo de las lentes multifocales es éste. Un saludo.
Manuel: Me temo que ya no puedo contestar a ese tipo de preguntas. La duración de la cirugía, las sensaciones subjetivas, etc, dependen de las técnicas concretas y de las preferencias del cirujano.
11 abril, 2007
estimado dr. soy una estudiante de medicina de la universidad Columbus, en la cuidad de Panamá.
gracias por su articulo ya que me ha ayudado con su información y con sus imagenes; me han ayudado a entender la operacion que recientemente le realizaron a mi abuela.
pero creo que puede profundizar mas en sus explicaciones.
se despide de usted
atte. una estudiante de medicina.
11 abril, 2007
Me alegro que haya servido de ayuda el artículo.
En cuanto a la densidad de la explicación, el problema es que el blog lo leen personas con muy distintos niveles de conocimiento sobre el cuerpo humano, y tengo interés en que todo internauta que visite mi bitácora se entere de las explicaciones. Eso implica forzosamente que los que tienen más base se quedan con ganas de más.
De momento no le veo una solución factible al problema.
Un saludo.
2 noviembre, 2020
Totalmente de acuerdo, sería en otro espacio donde encontremos información específica para médicos o aún para estudiantes. Por lo pronto, ya estoy recomendando estos artículos para los pacientes que he remitido a oftalmólogo por cataratas. Felicidades
18 abril, 2007
Muchas gracias por sus explicaciones. Operaron a mi madre la semana pasada, y las explicaciones que habia recibido eran muy superficiales, quizas otros pacientes se asustan con ellas y el doctor preferira explicar lo mas basico posible. Pero ver esto, paso a paso, me hace valorar mucho mas el trabajo realizado. Ahora bien, su recuperacion esta siendo muy lenta. Ayer fuimos a control, […]
23 abril, 2007
Me alegro que hayan servido las explicaciones. Por otra parte, no puedo ayudarte a tu caso concreto.
26 mayo, 2007
Me parece excelente la presentaciòn que habeìs realizado, yo me sometì a cirugìa de catarata hace 6 meses y mejoro bastante mi visiòn. Por experiencia en la familia, tengo un tìo que demoro demasiado en hacerlo y ha tenido consecuencias, de hecho està en proceso de recuperaciòn y no sabemos todavìa como quedarà.
No tengaìs temor, es mejor si os someteis de inmediato a la cirugìa para no tener mayores consecuencias.
29 mayo, 2007
Gracias por tu valoración, Iván.
1 octubre, 2007
Hola que tal. Felicidades por su trabajo. Es mucho muy util y didactico para las clases de la asignatura de oftalmologia, en medicina.
Solo que considero seria de mucha ayuda tambien pudiera usar referencias, si es el caso, para poder ir a las fuentes primarias.
Saludos cordiales
1 octubre, 2007
Hola:
Es una sugerencia interesante. El problema es que esto es oftalmología básica, y no utilizo ninguna referencia para escribir los artículos. Me siento y los escribo directamente, sin consultar libros o revistas. En particular, sobre la cirugía actual de la catarata con cualquier libro básico te contará más o menos lo mismo que yo, y los libros específicos de cirugía de cristalino te servirían para ampliar información. En cuanto a revistas, buscando en medline reviews del tema (con los términos esperables: cataract surgery, phacoemulsification, etc) se encuentra información más actualizada, pero sobre todo sobre nuevas técnicas quirúrgicas, manejo de complicaciones, etc.
2 octubre, 2007
Quizás actualmente no, pero sé que hace algún tiempo no a todo el mundo le implantaban directamente la lente intraocular tras la cirugía de cataratas y le daban una «lentilla especial» ¿Por qué? ¿Cómo es esa lentilla y cómo actúa sobre el ojo?
3 octubre, 2007
No sé a qué te refieres exactamente con lo de «lentilla especial». La colocación de lente intraocular es un paso rutinario en la cirugía de la catarata desde hace décadas. Todavía queda algún paciente de aquellos años en los que no disponíamos de lentes intraoculares, y llevan gafas o lentes de contacto de alta hipermetropía. En sí mismas no son lentes especiales, no se diferencian de cualquier otra para hipermetropía.
7 octubre, 2007
Genial por la explicacion 🙂
[…]
Saludos y genial el articulo, felicidades
8 octubre, 2007
Un saludo para tí, Fernando.
8 enero, 2008
La verdad es que todas las etapas de la operación requieren una especial destreza, todas las estructuras tan pequeñas y delicadas. Pero quizás la que veo mas compleja es la capsulorhexis.
¿No se ha intentado diseñar un instrumento que permita realizar este corte con mas facilidad? Algo así como un minúsculo bisturí que una vez centrado girase para hacer un corte circular. Bueno es muy fácil de decir. Pero hacer ese corte con unas pinzas parece casi imposible.
Y otra curiosidad. ¿como se entrena un cirujano en sus primeras prácticas? ¿existe algún modelo hecho de goma o silicona que imite al ojo? , ¿se utilizan cadáveres o animales?
Muy interesante la web, se ve que te gusta y disfrutas de tu trabajo. Saludos.
8 enero, 2008
Para hacer la capsulorrexis se han probado con bisturíes o tijeras modificadas, un aparato láser, un sistema térmico y alguna cosa más de la que yo no tenga conocimiento. El problema es que ninguno de esos sistemas es tan fuerte como la rexis obtenida por desgarro. Me explico: con la técnica actual se va desgarrando «limpiamente», de forma que el borde de la cápsula anterior queda de forma continua, soporta muy bien la presión y es muy difícil desgarrarla. Su hacemos un corte, o lo quemamos, o cualquier otro sistema, quedan puntos microscópicos que van a tolerar mal la tracción. Serían como microgrietas, que implican que con la dinámica de fluidos puede abrirse un desgarro peligroso.
En cuanto al entrenamiento del cirujano, depende de los medios que disponga el hospital. Lo más habitual es con ojos de cerdo. Además existen a nivel nacional cursos para residentes para aprender y practicar con estos ojos, utilizando el mismo instrumental que en humanos. Por otra parte, antes de la cirugía de cataratas el residente en formación suele comenzar a hacer otras cirugías más superficiales, como la extirpación de lesiones en conjuntiva, pterigium, etc. Así van cogiendo el «tacto» al ojo, y van aprendiendo a manejar el instrumental, el microscopio, etc.
Después, no comienzan a hacer la cirugía directamente y de principio a fin. Normalmente comienzan con los pasos más seguros, operando el cirujano adjunto todo lo demás. Conforme el residente va cogiendo destreza, va haciendo cada vez más pasos hasta que ya puede hacer una catarata entera.
Por ejemplo, es bastante habitual que comience el adjunto abriendo las incisiones y realizando la capsulorrexis. Después, para comenzar a eliminar la catarata, puede empezar el residente. Con dos instrumentos (uno de ellos el facoemulsificador) dentro del ojo, éste se encuentra bien sujeto, y la propia catarata hace de «colchón de seguridad» que protege la cápsula posterior.
26 enero, 2008
excelente explicacion sobre la cirgugia de cataratas, gracias por tu esfuerzo y subir este archivo.
26 enero, 2008
Gracias por participar, Emigdio
19 febrero, 2008
¿Por favor me puedes decir cual te parece el mejor libro para empezar con el estudio de la cirugia de la catarata para un residente de oftalmologia?
20 febrero, 2008
No te sabría decir. De R1 me dejaron un libro que fue el que me estudié. Era fácil de entender y a la vez muy completo, con muchas ilustraciones que te permitían seguir la cirugía paso a paso. Pero no me quedé con las referencias.
En el hospital donde estoy nuestros residentes creo que no se han comprado ningún libro en específico.
Siento no poder ayudarte.
Un saludo.
26 febrero, 2008
¿Que autor tenía el libro que estudiaste tu de R1?
26 febrero, 2008
No me acuerdo; recuerdo que me lo leí en menos de una semana, y luego repasaba algunos artículos (el de dinámica de fluidos y el de los viscoelásticos, que eran los menos intuitivos). Ya comencé mis primeras cataratas de R1, así que devolví pronto el libro y me bajaba los artículos de complicaciones o de técnicas de cracking. Estuve relativamente poco tiempo con el libro.
6 marzo, 2008
Hola Ocularis.
No he leído todos tus artículos del blog, pero sí bastantes. Éste entre ellos. Y ha sido su lectura la que me ha planteado la duda. Es ésta: conozco una señora mayor, miope alta, a quien operaron de cataratas hace algunos meses. Desde entonces utiliza gafas para cerca, pero también para lejos. Éstas últimas de 1,25 y 1,50 dioptrías, en vez de las 6 ó 7 que antes llevaba.
Si se coloca en sustitución del cristalino una lente intraocular que contrarresta la concreta miopía del paciente, ¿porqué en este caso la corrección ha sido sólo parcial? Le pregunté y me dijo que varias amigas suyas, también septuagenarias, habían sido operadas y conservaban alguna miopía en la vista de lejos.
Gracias por tu blog que es muy completo y muy ilustrativo.
JR
7 marzo, 2008
No recuerdo que yo haya dicho que con las lentes intraoculares se elimine la miopía. Ni siquiera es cierto que la intención del oftalmólogo sea esa siempre que realice los cálculos de la lente.
Un saludo.
8 marzo, 2008
Hola Ocularis,
Leí lo que te pregunté en el artículo «Cirugía de miopía, […] (V): lentes intraoculares que sustituyen al cristalino». Concretamente en el segundo párrafo del epígrafe «Lentes Monofocales».
Me gusta mucho tu blog, y he leído aproximadamente el 50% de tus artículos.
Gracias.
9 marzo, 2008
El párrafo posiblemente es éste:
Y en el párrafo anterior resalto también el mismo concepto:
Cuando el paciente tiene graduaciones altas de miopía o hipermetropía, lo habitual es que tras la cirugía de cataratas la graduación se reduzca. A veces desaparece del todo, a veces no. A veces interesa incluso que no desaparezca del todo.
Un saludo.
10 marzo, 2008
Hola Ocularis.
He meditado un detalle de tu respuesta, y antes de escribirte de nuevo he releído los artículos que conocía… pero no consigo entenderla.
¿Por qué puede incluso interesar que al paciente operado de cataratas no le desaparezca enteramente el astigmatismo o la miopía?
Aunque sólo fuera porque en caso contrario deberá utilizar gafas bifocales o dos gafas (cerca y lejos), ¿no sería mejor que le desapareciera enteramente, con la colocación de una lente intraocular de su concreta graduación?
Explicas en uno de los artículos que se trata de la intervención quirúrgica más habitual en Oftalmología, y que se practica a un buen número de personas, principalmente de edad avanzada, en las que el cristalino ha ganado opacidad por el envejecimiento.
Ergo ¿no sería una mejora sustancial en la comodidad de esas personas operadas?
He leído buena parte de tu blog, pero no todo. Como soy lego en Medicina en general y en Oftalmología en particular -en realidad, me ha enganchado tu blog, de modo que lo mucho o poco que sé es lo que he leído en él- los artículos de más altura técnica no los comprendo bien. Te digo esto porque si ya has hablado de lo que te pregunto en algún artículo de los que he empezado y no he terminado, te pido que no pierdas tiempo en repetir. Con que me remitas a él me basta.
Una vez más, felicidades por tu blog.
11 marzo, 2008
Te lo comentaba en el párrafo anterior. Tras la cirugía de catarata, a veces desaparece toda la graduación, a veces no. Creo que estás suponiendo que la medicina es una ciencia exacta, y que la cirugía de cataratas es como cambiar la pieza de un coche. Un ojo no es un elemento de ingeniería donde los cálculos y el conocimiento del sistema sean perfectos. Si pones dos ojos con la misma graduación, tamaño, edad, curvatura corneal, etc, puede que necesiten lentes diferentes. Un ojo es un órgano vivo, y todos los cálculos se basan en modelos teóricos que se aproximan a la realidad. Y se aproximan bastante, pero no son reales.
Por eso digo que se realizan siempre estimaciones. Según cómo se aproxime la estimación a la realidad, así queda la graduación. Con la cirugía refractiva pasa lo mismo: programas el láser para quitar la graduación, pero por mucho cálculo que se haga siempre hay un porcentaje de casos que no se quita toda la graduación a la primera, y hay que volver a intervenir.
Eso por una parte. Por otra parte, puestos a elegir un defecto residual, siempre es mejor por la miopía. Es este artículo doy las pistas, en particular en este párrafo:
Teniendo en cuenta que después de la catarata no se puede realizar la acomodación tenemos que una miopía leve residual no quita demasiada visión de lejos, y sin embargo ofrece una visión cercana de la que carece el ojo que ha quedado sin graduación tras la cirugía.
Un saludo.
11 marzo, 2008
Muchas gracias, Ocularis.
Creo que te he entendido.
Un saludo.
13 marzo, 2008
Me alegro. Saludos,
29 mayo, 2008
de que factores depende que se decida operar una catarata, es decir: ¿tiene siempre evolucion de menos a mas, se opera siempre, o hay que esperar a que el cristalino sea completamente opaco, o hay casos en los que la catarata no evoluciona? te hago estas preguntas siempre relacionadas con casos de gente joven con teoricamente larga vida por delante. gracias.
30 mayo, 2008
Depende de varios factores, que los debe valorar por una parte el médico y por otra el paciente, debidamente informado por aquél. No es algo que se deba discutir o decidir en una página de internet. La evolución es muy variable y depende por ejemplo del tipo de catarata, que no tienen nada que ver unas con otras. No hablamos de una enfermedad, hablamos de un grupo amplio de enferemedades, no se puede generalizar.
11 julio, 2008
hola, ocularis:
tengo una duda….si algun paciente decide no operarse de cataratas…que pasa? conlleva algun peligro no someterse a la operacion?..
mi duda surge porque existen personas que tras haberse operado de un ojo, deciden por cuenta propia no operarse del otro..
gracias y felicidades
11 julio, 2008
Como siempre, depende de cada caso.
Lo ideal es consultar al médico.
19 agosto, 2008
Hola, soy estudiante de medicina y actualmente hago mi pasada por oftalmologia. Mientras hacia mi revision sistematica del tema (jeje broma, encontre tu blog en google), me salto una duda que deseo compartir. Entiendo que entre las facultades del viscoelastico, junto con compensar la presion de la camara anterior, tambien es util en el mantenimiento del medio interno. Pero no se cuales son los componentes del viscoelastico. ?¿…
Con todo respeto, lo felicito, es una gran referencia para los que tratamos de familiarizarnos con el tema.
19 agosto, 2008
Gracias por leerme, Eduardo.
El viscoelástico como tal no cumple las funciones de nutrición y oxigenación del humor acuoso. Es un material que debe permanecer en el ojo sólo en algunas fases de la cirugía, unos pocos minutos. Al final de la operación, debe retirarse por completo. Cuando no es así, produce un bloqueo transitorio del drenaje de acuoso y en el postoperatorio puede subir la presión intraocular.
Además de abrir espacios y mantener la cámara anterior y posterior, protege a las estructuras (en especial el endotelio corneal) de daños mecánicos o por ultrasonidos.
La composición varía dependiendo del tipo de viscoelástico, suelen ser macromoléculas orgánicas. Un ejemplo típico es el hialuronato.
Un saludo.
29 agosto, 2008
HOLA QUETAL PRINCIPALMENTE ERA PARA FELICITARLOS POR EL TEMA DE LA OPERACION DE CATARATA REALMENTE ESTUBO MUY COMPLETA E INTERESANTE PUES ME SIRVIO DE MUCHO PARA EXPLICARLE BIEN A MIS PACIENTES Y CONPARTIRLO CON MI PERSONAL QUE TENGO A MI CARGO,YO SOY OPTOMETRISTA Y TENGO UNA CADENA DE OPTICAS AQUI EN TABASCO MEX. Y ES MUY IMPORTANTE QUE LOS OPTOMETRISTA CONOSCAN BIEN LAS ENFERMEDADES Y CANALISARLOS CON EL ESPECIALISTA CORREPONDIENTE E INFORMARLES DE LO MAS ACUTALIZADO EN EL TRATAMIENTO DE LAS ENFERMEDADES Y HACER CONSIENCIA DE QUE ENTRE MAS TEMPRANO SE TRATEN ES MEJOR Y FACILITAN EL TRATAMIENTO. MUCHAS FELICIDADES Y GRACIAS
31 agosto, 2008
Me alegro de que te sirva, y gracias por leerme.
13 diciembre, 2008
hola!!
estaba viendo en youtube un viddeo de una cirujia de cataratas y me intereso el tema , busque en google y aparecio este gran articulo que me ayudo entender lo q estaba viendo…
DESDE YA FELICITACIONES …
Y GRACIAS…
MARIO MAXIMILIANO-ARGENTINA
13 diciembre, 2008
Gracias a tí por leerme, Max
27 marzo, 2009
Hola:
Acabo de encontrar tu blog y me ha parecido fascinante. Quería hacerte una consulta, mi hija [….]
29 marzo, 2009
Hola Carmen:
Me temo que no puedo ayudarte. Tienes una duda sobre lo que le pasa a tu hija, y no creo que encuentres la respuesta en mi blog (ni en general, en internet). Para hacer diagnóstico, o encontrar el origen de un problema de salud, se requiere un acto médico. Todo lo demás es especular, creo que de forma imprudente. Creo que mi blog puede servir para entender el ojo sano y el enfermo, no para hacer diagnósticos.
Espero que lo entiendas.
Un saludo.
6 junio, 2009
Soy de Montevideo-Uruguay y me resultó brillante el articulo aunque sólo accceedí a este último articulo.Me operé de cataratas y aunque no veo bien hace ya 90 días me aclaró muchas dudas.LOS FELICITO
6 junio, 2009
Un saludo, Dora.
1 septiembre, 2009
Te felicito por blog. Estoy trabajando en un proyecto desde haces varios años (una wiki para la enfermería perioperatoria) y la manera de exponer los temas me está siendo de mucha utilidad. Felicidades y gracias.
2 septiembre, 2009
Me alegro de que te resulte útil. No olvides preguntar las dudas que tengas.
Un saludo.
5 diciembre, 2009
Hola Ocularis, una pregunta:
– ¿En qué casos puede acabar la cirugía de cataratas en una vitrectomía? Imagino que en el caso de que se caiga la catarata a la cavidad vítrea, a consecuencia de la rotura de la cápsula posterior pero, ¿se puede dar algún otro caso?
Y una petición: ¿podrías poner alguna foto de la LIO de un paciente post-operado de cataratas? Me gustaría saber si es completamente transparente o si se ve en la exploración con lámpara de hendidura cualquier »elemento no identificado», como por ejemplo: rayones, surcos de algún tipo, líneas…..Quizá estos hallazgos no correspondan a la LIO, sino a la cápsula posterior, y es lo que me gustaría saber. Esta duda »enlaza» con la que he puesto en la entrada »Doctor, me ha vuelto a salir cataratas».
Gracias!!
Ana
5 diciembre, 2009
La vitrectomía de polo posterior puede ser resultado de que todo o parte de la catarata se desplace a la cavidad vítrea. Puede haber algún otro motivo, como por ejemplo que caiga una LIO. A veces el problema no es una rotura de cápsula posteriro, sino una desinserción de la cápsula.
En cuanto a fotos de LIOs, todas las fotografías del artículo «Doctor, me ha vuelto a salir cataratas» tienen LIOs. No se ven porque la lente es transparente. Hay 3 formas de visualizar la lente:
– Cuando refleja la luz. Así se puede ver a simple vista
– Cuando la pupila está muy dilatada y vemos el borde de la lente y las patas
– Cuando utilizamos la lámpara de hendidura y hacemos una hendidura fina.
Claro, si la lente tiene alguna imperfección se ve. Pero no es lo habitual.
En cuanto a una fotografía real donde se vea claramente la LIO colocada en el saco, ahora no tengo, lo siento.
16 diciembre, 2009
Hola,
En primer lugar felicidades por la exposición. Creo que tengo una idea bastante clara de que es una operación de cataratas.
Acabas el artículo introduciendo la lente nueva, ¿qué razones pueden haber para no introducir la lente en ese mismo acto y posponerlo hasta que el ojo se recupere?.
Gracias
19 diciembre, 2009
Hola Dolores:
Creo que lo adecuado es preguntar las peculiaridades de la cirugía al cirujano. Él podrá satisfacer mejor tu curiosidad.
Un saludo.
16 enero, 2010
H ola, si mi comentario-pregunta de ayer fuese demasiado personal para las reglas del sitio, propongo substituirlo por el que sigue, que creo es más de interés general:
Hola, felicitaciones por este sitio. Es magnífico.
Podrías explicar a qué se deben los halos o anillos múltiples que en algunos casos se ven alrededor de luces brillantes, en las personas operadas de catarata?
Estos halos son permanentes o desaparecen después de un tiempo?
18 enero, 2010
Me preguntas por un síntoma. Hay que estudiar el ojo para establecer la causa. Lo adecuado es que hagas esa pregunta al oftalmólogo en la consulta.
Un saludo.
4 febrero, 2010
Estimado doctor, no sabe cuánto le agradezco su sobresaliente explicación; científica y, al mismo tiempo muy didáctica. Y es que me van a operar de cataratas dentro de dos semanas y gracias a su docta y accesible exposición sé en qué consiste lo que me van a hacer. A pesar de que he leído sus lecciones dos veces y volveré a leerlas otras más, porque siempre descubro algo nuevo, tengo algo de miedo, por ello le ruego tuviera la amabilidad de explicarme algunas dudas.
1ª ¿Las incisiones se hacen con máquina o dependen del buen pulso del cirujano oftalmólogo? ¿Es fácil “pinchar” más de lo debido y, por ello, ocasionar un daño irreparable?
2ª ¿Se hacen por la parte delantera del ojo, o sea, aproximadamente en la parte de la córnea donde se ve normalmente el iris o por la parte blanca del ojo?
Espero que tras su respuesta se me pase la aprensión que tengo. Muchísimas gracias
12 febrero, 2010
Las incisiones se hacen con un pequeño bisturí, no hay una máquina que guíe al oftalmólogo. Tal como planteas la pregunta, parece que si no es con «máquina» es más peligroso. Lo plantearé de otra manera: todavía no han inventado una máquina que supere en precisión y seguridad a la incisión realizada por un oftalmólogo experimentado.
Se hacen en la córnea periférica, que correspondería a la parte del iris que está más cerca de «lo blanco» del ojo
Un saludo
17 febrero, 2010
Muchas gracias. Ya me operaron […]. Gracias de nuevo.
11 abril, 2010
Estimado Ocularis:
Antes que todo hago extensivo a Ud. mis agradecimientos por su importante labor de dar a conocer, de manera científica pero en lenguaje simple y comprensible para los legos en materia oftalmológica, este y otros problemas oculares y sus tratamientos, que afectan a una parte importante de la población.
Me ha quedado una duda. En su artículo no se trata la recuperación tras la operación de catarata. Tengo entendido que, en general, ella es bastante rápida. ¿La mejora de visión es inmediata, o existe la posibilidad que tarde días, semanas o meses la recuperación visual?
Desde ya, muchas gracias por su respuesta.
13 abril, 2010
No hablo de la recuperación porque es variable en función del paciente, del tipo de cirugía, de la dureza de la catarata y de otros condicionantes del ojo.
Un saludo.
29 agosto, 2010
Más que una idea de describir la cirugía de catarata en la síntesis de los 4 capítulos relacionados, es una amplia y muy completa explicación divulgativa para todos los interesados en el tema. ¡Felicitaciones por transmitir conocimientos científicos!
18 mayo, 2011
Madre mía, las fotos ponen la carne de gallina.
29 octubre, 2011
Colchones Cenefa…
[…]Ocularis » Cirugía de cataratas (III)[…]…
6 febrero, 2012
[…] la cirugía de la catarata he dedicado tres artículos (primero, segundo y tercero). Recordamos que la técnica actual, llamada comúnmente facoemulsificación, consiste en hacer dos […]
5 marzo, 2012
Muy bueno su artículo, me aclaró varias dudas. Thanks!
13 marzo, 2012
Hola, que tal. Muy completa y didactica la explicacion.
Me quedan unas dudas: luego de la operacion entiendo (por un comentario anterior) que el ojo pierde el mecanismo de la acomodacion. Esto se debe a que el material de la nueva lente no tiene la elasticidad del cristalino? O por que los musculos no pueden actuar luego de la operacion por alguna razon?
Como se resuelve en la persona esta perdida?
Gracias por su tiempo y disculpe si entendi mal algu concepto.
17 marzo, 2012
Se debe a la propia lente. El cristalino es un cuerpo elástico que en función de las fuerzas que actúan sobre el, se abomba o aplana. Y este cambio modifica su potencia como lente. Una lente intraocular artificial no modifica su estructura óptica. aunque cambie la tensión que reciba de la cápsula en la que está contenida, si potencia en dioptrías es la misma.
Las lentes pseudoacomodativas van en este sentido, intentando cambiar su comportamiento al desplazarse hacia adelante según cambia la tensión, pero todavía no imitan bien el comportamiento natural.
26 abril, 2012
Por lo que he leido en tus posts estoy un poco liado…
Si tienes cataratas nucleares esto produce una «miopia de indice» que supongo que podra corregir con gafas o lentes de contacto si no son muy densas.
Pero por otra parte si esto sucede en un niño de 2 años que su cerebro no ha «aprendido» a ver bien todavia, con la correccion externa igual no es suficiente, se trendria quitar la catarata y que poner una lente intraocular pero con tan corta edad se suele esperar a que el ojo este «formado» para ponerla y se utilian lentillas de momento.
Estoy equivocado?
Gracias.
6 mayo, 2012
La decisión de intervenir a un niño con cataratas congénitas no es «sí» o «no» para todos igual. Depende de la visión que pueda haber sin intervenir, de la edad, de si es uni o bilateral, etc. Y decidir si poner lente intraocular también depende de muchos factores, es difícil dar respuestas generales.
8 mayo, 2012
Enhorabuena por este blog tan interesante.
He leido por ahí que la operación de cataratas aumenta el riesgo de un ulterior desprendimiento de retina. ¿Es cierto? ¿A causas obedece ese incremento?
Muchas gracias.
18 mayo, 2012
La evidencia científica no es muy sólida, pero parece ser que sí, hay un leve incremento en el riesgo.
Se debe a cambios mecánicos: el cristalino ocupa un espacio mayor que la lente intraocular. Además durante la cirugía hay cambios de presión que pueden producir cierto movimiento del gel vítreo. El vítreo está adherido a la parte periférica de la retina; estos cambios pueden producir tracciones y desgarros.
29 octubre, 2012
Como siempre, excelentes estos tres artículos que nos ayudan a comprender mejor el sentido de la operación a los que pasamos por esos trances. Que conste que lo he leído sólo por encima porque, precisamente me operaron […]
En fin, la pregunta: ¿Quién o quienes inventaron estas espectaculares técnicas de intervención? Los afectados deberíamos rendirles un homenaje, así como el reconocimiento a los profesionales que las aplican. Reitero mi gratitud por esta valiosa divulgación. Un cordial saludo
26 abril, 2013
LOS FELICITO POR SU ESCRITO,EXPLICACION Y FOTOGRAFIAS.
27 octubre, 2013
Muy interesante y clara la exposición pero me queda una duda. ¿el desgarro inicial para iniciar la capsulorrexis es total, 360º, o queda algún punto de unión entre la cápsula anterior y la cápsula posterior, ¿que ocurre con la cápsula anterior después de extraer la catarata e introducir la lente?, ¿vuelve a unirse con la cápsula posterior a través del ecuador?, ¿como?,
27 octubre, 2013
El desgarro no debe llegar al ecuador. Quitamos la parte central de la cápsula anterior, pero queda intacta la parte periférica de la cápsula anterior, así como el ecuador y la cápsula posterior.
28 octubre, 2013
Entonces, el saco capsular queda «abierto» por la parte delantera ?, o dicho de otra manera, al faltar la parte central de la cápsula anterior, ¿no hay peligro de que la lente intraocular se desplaze fuera del saco ?, ¿O basta la presión del humor acuoso / viscoelástico para impedirlo ?
30 octubre, 2013
Lo que sostiene la lente en su sitio es:
– Inicialmente, los ápticos de la lente. Las «patas». Están diseñadas para sujetarse en el ecuador de la cápsula, y estabilizan la lente.
– En algunos casos la óptica de la lente (el «cuerpo») es más pequeño que la rexis, por lo que también queda así sujeto, aunque esto no es necesario.
– Al pasar las semanas, se produce una reacción fibrosa que atrapa la lente en el saco. Lo que queda de cápsula anterior se adhiere a la cápsula posterios, atrapando las patas y a veces parte de la óptica.
5 noviembre, 2013
He leído casi con pasión la tercera parte de su artículo sobre cirugía de cataratas y me ha parecido muy interesante por sí mismo, y, además, porque, como abogado, necesitaba saber con urgencia (la suficiente para no tener ni tiempo de buscar a quien preguntar por el tema) el uso que puede tener el viscoelástico en el curso de la operación.
Su explicación, aun no referida a este asunto tan particular sino tangencialmente, ha sido suficiente para mí.
Le doy mi más efusiva enhorabuena por su exposición y le mando un agradecido saludo.
21 marzo, 2014
Me gustaría saber como se calcula la potencia de la lente intraocular.
Evidentemente al quitar el cristalino natural todo cambía.
Supongo que habrá que medir el ojo y hacer un cálculo. ¿Que instrumento se utiliza?
¿Y si hay astigmatismo?
Gracias,
26 abril, 2014
Al quitar el cristalino, tenemos que sustituirlo por una lente que permita enfocar los rayos en la mácula. Hay principalmente 2 lentes, córnea y cristalino: en conjunto forman el sistema óptico que hace converger los rayos divergentes de un estímulo visual en la mácula. Si quitamos el cristalino, lo sustituimos por una lente que haga su cometido: ofrezca las dioptrías que, junto con las que tiene la córnea, enfoquen correctamente la imagen. Para ello necesitamos 2 datos:
– La potencia dióptrica de la córnea.
– La distancia entre el vértice de la córnea y la mácula
Supongamos que la distancia entre la córnea y la mácula (llamado longitud axial) son 23 milímetros y eso significara que el sistema óptico necesita unas 60 dioptrías. Si la córnea aporta, por ejemplo, 45 dioptrías (eso se mide con la queratometría), entonces la lente tendría que aportar 15 dioptrías. Esto es más complejo porque depende de la posición de la lente en el sistema óptico, las dioptrías varían. Así, en el «plano córnea» se pueden necesitar unas dioptrías, que en el plano cristalino puede ser otro número. De hecho, cuando la lente intraocular no va en el saco capsular sino en otro sitio (por ejemplo delante del iris), son unas dioptrías diferentes, aunque el efecto sería equivalente.
Por lo tanto se mide la longitud axial del ojo, por ejemplo mediante una ecografía. Pero no una ecografía de 2 dimensiones como estamos acostumbrados, sino de una dimensión. Este aparato se llama biómetro. Ahora hay biómetros modernos que miden la longitud axial mediante luz en vez de ultrasonidos.
Y la queratometría actualmente se mide con los autorrefractómetros: el aparato que mide la refracción completa del ojo también suele medir la curvatura corneal, que es la queratometría. También se podría utilizar un topógrafo para calcular la queratometría.
En cuanto al astigmatismo, implica que existe un valor máximo de queratometría, un eje más curvo, y a 90º un valor mínimo de queratometría, un eje más plano. Se introducen estos dos valores en el biómetro, y él hace el cálculo mediante el valor medio de estas dos cifras de queratometría.
Un saludo.
15 marzo, 2015
Buenos dias.
Realmente es excelente su explicación.
Recientemente operaron a mi madre de cataratas y había dudas y por que no algunos miedos con esta intervencion .
Su articulo nos tranquilizo. Hoy ya se opero,la operación salio muy bien.
Pensaba que es genial como cuando algo se hace bien, tiene éxito y perdura mas allá del tiempo.
No me refiero a la operación…me refiero a este articulo publicado.
He notado que empiezan los comentarios y las devoluciones de la gente desde el año 2006 si mal no lei. Estamos en 2015 y su articulo sigue siendo el mejor que encontré para sacarme dudas y miedos.
Como imaginara ya lo compartí y sugeri a varias personas interesadas en este tema.
Sabe soy de Uruguay un país que ha crecido muchísimo en cuanto a este tipo de intervenciones. Desde la llegada de doctores cubanos al país que han aportado su sabiduría y experiencia en este rubro de la medicina. Lo mas importante aqui es que operan totalmente gratuito a quien lo requiera y necesite. Si usted esta en este tema sabra las estadísticas altísimas en nuestro pais Uruguay de gente que ha recuperado la visión de todos los niveles sociales sin excepción. Pero lo mejor es que hoy en dia ya hay muchisimos doctores muy jóvenes uruguayos que han aprendido y ya estan operando ellos con gran éxito!
Comento esto por que vi una gran similitud de su publicación con el trabajo realizado en mi pais ya que es loable que usted haya querido compartir sus conocimientos en red y totalmente gratuito.
Muchas gracias otra vez..
Mis respetos
Saludos
Juan R.O. del URUGUAY.
15 marzo, 2015
Es un placer ser útil. Y me alegro que esté generalizándose este tipo de operación en su país.
Un saludo.
1 julio, 2015
me parece super bien mi esposo fue operado el dia de ayer y tiene una burbuja de aire en el ojo y estaba super nerviosa y usted aclaro mis dudas mil gracias desde venezuela
23 mayo, 2017
[…] de cataratas (uno, dos y tres): Estos tres artículos explican qué es la catarata y cómo se opera mediante […]