Desde hace unos meses no encuentro tiempo para escribir en el blog, apenas un artículo al mes para mantener la Pregunta Trivial. Espero que en breve pueda seguir con la serie del viaje por el sistema visual, que lleva parado medio año. Mientras tanto, querría compartir con mis queridos lectores una reflexión que he podido hacer estos últimos días. Ha sido a raíz de varios tuits intercambiados con centros oftalmológicos y colegas, acerca del posicionamiento de los médicos, en este caso oftalmólogos, con respecto al tratamiento de enfermedades que no curamos adecuadamente, y sobre líneas de investigación que todavía no han dado sus frutos. Sobre estos temas polémicos he escrito bastante:
- Suplementos nutricionales para la retina (1, 2, 3 y 4)
- Lentes intraoculares amarillas (1, 2 y 3)
- Cirugía de catarata con femtosegundo (1 y 2)
Ninguno de estos supuestos avances han demostrado ser útiles y eficaces, ni ofrecen una mejoría con la situación actual. Es decir, los complementos nutricionales no previenen ni frenan la degeneración macular asociada a la edad o DMAE (sobre esto, han salido los primeros informes sobre el nuevo estudio clínico, el AREDS2, que son tan frustrantes como el previo; más adelante dedicaremos un artículo al tema). En cuanto a las lentes intraoculares amarillas, no previenen o frenan la DMAE. Ni la cirugía con el femtosegundo ha demostrado ser mas segura que la que se realiza en la actualidad con ultrasonidos.
También es cierto que ninguno de estos «avances» ha demostrado ser perjudicial, en general. Con matices, luego lo vemos, pero ahora vamos a darlo como cierto. Con lo cual, de acuerdo a las evidencias disponibles en la actualidad, no hay argumentos científicos para aconsejar o desaconsejar estas pastillas para «no prevenir» la degeneración macular, implantar en el ojo unas lentes que «no previenen» dicha enfermedad, o utilizar una técnica quirúrgica más cara que «no es mejor» que la habitual.
Por lo tanto, estamos en un vacío tanto científico como legal, en una «tierra de nadie» en donde cada oftalmólogo o cada centro oftalmológico se posiciona en un sentido o en el otro. Ahora bien, en este vacío donde ningún juez puede condenar al médico de haber indicado, o no haber indicado, el tratamiento, ¿el médico tiene libertad total a la hora de informar y aplicar el tratamiento?. ¿No hay algún principio basado en el sentido común, en la ética o en cualquier otro valor que debería guiar la actitud del facultativo?. Son preguntas que están sin contestar.
Información al paciente y al público
La conversación por Twitter comenzó cuando dos centros oftalmológicos, con poco tiempo de diferencia, se hicieron eco de una noticia que salió en un periódico on line, plagada de falsedades. Se trata de unas gafas amarillas que bloquean parte de la luz visible de alta energía (luz azul), con el objetivo de prevenir la degeneración macular asociada a la edad. Una de tantas informaciones falsas sobre salud visual que llenan los medios de comunicación, nada especial. El principio es el mismo que las lentes intraoculares amarillas, y no han demostrado eficacia ninguna. Pero los dos centros oftalmológicos enlazaban la noticia como cierta, con estos términos.
«Desarrollan una lente que protege el ojo de enfermedades degenerativas, como cataratas y enfermedades de la retina»
«Investigadores españoles crean y patentan las primeras lentes para gafas que previenen la degeneración de la retina»
Es decir, daban la información como cierta. El matiz es que los tuits provienen de centros oftalmológicos, se debería presuponer seriedad y profesionalidad. Dar este tipo de informaciones como ciertas puede suponer un problema serio de confianza y reputación. Por lo menos así lo veo yo, y así lo manifesté por Twitter.
Las respuestas a mis objeciones fueron las siguientes:
«Las lentes han sido presentadas por […], dir. del depart. de […] Nos parece una investigadora seria Explica que las lentes reducen el riesgo de desarrollar cataratas y problemas en la retina»
«Las lentes tienen detrás 11 años de investigación de la UCM. Por eso nos ha parecido interesante y lo hemos compartido»
«En nuestra clínica la mayoría (+90%) de lentes implantadas tienen filtro amarillo»
Me hubiera gustado recibir alguna respuesta del tipo «hay un estudio piloto con una serie corta de casos de pacientes en los que se ha encontrado una disminución de la incidencia o progresión de la enfermedad, frente a un grupo control», o algo así. Es decir, cuento con que no hay una evidencia científica definitiva a favor de las lentes amarillas (intento estar más o menos al día y si hubiera salido un estudio que cambiara realmente el modelo terapéutico actual, creo me hubiera enterado), pero podría haber un estudio clínico que apuntara hacia esa hipótesis que yo desconociera. Pero no, no se trataba de una publicación que apoyara la hipótesis del filtro amarillo. Con lo cual, entiendo que no puedes decir que «una lente protege el ojo», o «previenen la degeneración de retina». Porque no se ha estudiado con éxito en enfermedades de verdad, con pacientes de verdad.
En lugar de eso me encuentro con la falacia de autoridad (como lo dice tal persona, tiene que ser cierto). O bien lo que se suele denominar «huir hacia adelante»: damos esa información sobre gafas amarillas porque creemos en el filtro amarillo. Tanto creemos que la mayoría de pacientes que le operamos de cataratas ponemos lente amarilla.
Siguiendo la conversación por Twitter, llegó una frase realmente interesante, que encarrila el tema de este post.
«Lo mas importante son los pacientes. Y siempre optaremos por lo que creemos que es lo mejor para ellos»
Las negritas son mías. Contesté que precisamente por los pacientes, hay que basarse en lo que sabemos, no lo que creemos. La conversación siguió y en seguida afloró un la verdad: el colega escribía en el tuit:
Filtro no previene pero no daña
Es decir, admitió lo que no tiene discusión: el filtro amarillo no previene la enfermedad.
Como conclusión de esta interesante conversación por Twitter, ante este tipo de informaciones que salen en las noticias y que son refrendadas por médicos o centros sanitarios, yo tengo una serie de preguntas que me gustaría lanzar al aire, y animo a los lectores a dejar su opinión en los comentarios.
- Si una información no se ha demostrado cierta, ¿puede darse como tal?
- Un médico, teniendo en cuenta su responsabilidad ética con respecto a dar información veraz, ¿puede dar como cierta una información que no está avalada científicamente?
- El hecho de que el médico crea en un tratamiento, aunque no esté demostrada su eficacia, ¿es razón suficiente como para que él lo pueda defender como tratamiento eficaz?
- Cuando una información proviene o está avalada por un médico o una institución sanitaria, ¿debería estar bien claro lo que es una evidencia demostrada y lo que es una opinión?
Todas estas preguntas se pueden aplicar tanto al ejemplo de una noticia en prensa como la información que da el médico en la consulta. Cuando un oculista prescribe complementos vitamínicos para prevenir la degeneración macular, ¿debería decir que no ha demostrado su eficacia?. Si un oftalmólogo, al operar de catarata, va a implantar una lente que, en del «estándar» de las últimas décadas, va a quitarle parte del espectro cromático, ¿debería informar de ello al paciente?.
Fuera de la Medicina Basada en la Evidencia
La conversación en Twitter dio para más. No sólo estuvimos hablando de las noticias que se pueden dar como ciertas o no, el tema evolucionó a si podemos o debemos tratar en ausencia de evidencias científicas. Destaco unos tuits:
Casi nada en medicina es EVIDENTE. Si así fuera, sería demasiado fácil practicarla.
Lo cual es un argumento en contra de la Medicina Basada en la Evidencia (MEB) muy pobre. El término es una mala traducción del inglés, cuando «evidence» debería traducirse como «prueba«. Sin embargo, el término Medicina Basada en Pruebas, más fiel al concepto, apenas se ha popularizado y ha quedado el término literal. Debemos entender que la MEB no es la medicina que es evidente, como si no hubiera que explicar ni estudiar ni hacer investigación porque es fácil. No; es la que se basa en certezas y no en opiniones. Midiendo como siempre el nivel de certeza y nivel de incertidumbre, poniendo en el plano objetivo lo que podemos afirmar realmente, y hasta qué punto. Por otra parte, no veo un problema que la medicina sea «fácil» practicarla. Ser médico no consiste en aprender nombres y técnicas y tratamientos difíciles, para que la gente no entienda y aumentar nuestra reputación y prestigio. Ójala fuera más fácil y comprensible. Pero ése es otro tema.
Sin embargo, hay otro tuit al respecto que me ha parecido mucho más interesante:
Tener ensayos está muy bien pero hacer todo basado en ensayos es ir con retraso casi siempre
Que es una auténtica apología de la medicina no basada en la evidencia, lo que podríamos llamar «Medicina Basada en la Creencia». Y digo que me parece muy interesante porque este tuit resume muy bien la justificación que dan la mayoría de los médicos (en concreto, oftalmólogos) cuando prescriben tratamientos de eficacia no demostrada. Que ellos confían en ese tratamiento, y que «no se puede esperar» a que esté demostrado. Por continuar con los ejemplos del principio: los complementos nutricionales para «no prevenir» la degeneración macular están mayoritariamente prescritos por oftalmólogos, y es un mercado que mueve mucho, pero que mucho dinero en España. Y podemos decir lo mismo de las miles y miles de lentes intraoculares amarillas que se han puesto en este país, para «no prevenir» la enfermedad.
¿El criterio científico es opcional?
Sobre ciencia y objetividad en medicina he hablado largo y tendido en el blog. En este artículo hablo de la Medicina Basada en la Evidencia. Y en este otro hablo del tema de poner un tratamiento sin respaldo científico. Y aquí hablo de los conflictos de intereses y las presiones que puede sufrir un médico cuando se aleja de la evidencia.
El problema de tratar o no tratar cuando no está demostrado que el tratamiento funcione, es complejo cuando te pones a especular de lo que podría ser pero que todavía no se sabe. Porque frente al razonamiento de «no se ha demostrado que funcione … todavía, pero es posible que más adelante se demuestre» está el opuesto: «no se ha demostrado que sea perjudicial … todavía, pero es posible que más adelante se demuestre«.
Creo que la base de la práctica médica es fundamentalmente científica, y si está avanzando verdaderamente las últimas décadas es precisamente por esto. El ojo clínico, la experiencia del médico, la libertad de actuación del facultativo está en aplicar los conocimientos científicos (que son pautas generales) en la realidad concreta del enfermo. No en «creer» en tratamientos diferentes de los que funcionan. El aporte del médico como individuo, dando ese «más allá» de la ciencia que supone la praxis médica, está en aplicar los principios generales de la ciencia en la realidad diaria y práctica del paciente, pero no en especular sobre lo que no sabemos. Porque se debe imponer el principio de la prudencia: primero no dañar (primum non nocere). Ante la incertidumbre entre un beneficio totalmente especulado y un riesgo también especulado, mejor no hacer nada.
¿Faltan estudios?
Sin embargo, la situación que uno plantea cuando se justifica con esa excusa de «no puedo esperar los resultados de los ensayos clínicos, que ya veo que esto funciona», es irreal. Es difícil que el médico disponga en la práctica de una herramienta terapéutica novedosa y sin ninguna evidencia científica que le sirva de referencia para sus indicaciones. Cuando ocurre eso, si de verdad el facultativo cree en el tratamiento, lo suyo sería aplicarlo como lo que es: un tratamiento experimental. Y lógicamente, deberá explicárselo al paciente: el tratamiento no sabemos si funciona o no (seamos humildes y honestos: no se trata de utilizar la credibilidad y la reputación del facultativo para que el paciente confíe «falsamente» y consienta utilizarlo).
Si el paciente accede a utilizar el tratamiento nuevo, configuraremos un estudio. Igual no tenemos capacidad, tiempo, conocimientos o apoyos para diseñar un ensayo clínico óptimo: igual no podemos compararlo contra placebo, no podemos aleatorizar grupos, o ni siquiera tener un grupo control. Pero tenemos que seguir y observar a esos pacientes, y comprobar si efectivamente el tratamiento funciona. No puedo concebir que un médico indique un tratamiento de eficacia no demostrada, no lo informe al paciente, y no se moleste en verificar a posteriori los resultados. Confías y crees sin tener estudios, y ni siquiera controlas de forma objetiva a tus pacientes a ver si realmente estás beneficiándolos. Y sin embargo, es una práctica tan frecuente que a mí personalmente me asusta.
¿O estamos ignorando que hay ensayos clínicos?
Pero decía que esta situación es muy poco frecuente, y en la mayoría de los casos hay estudios científicos que nos informan de si el tratamiento funciona o no. Y cuando estudios bien diseñados nos dicen que no funciona, pues eso tiene un valor. Sí, los estudios dicen que no han encontrado diferencias significativas en unas condiciones concretas. No se puede decir que otro estudio con más pacientes reclutados, un seguimiento mayor, o unas medidas más precisas, no pueda en un futuro encontrar un efecto beneficioso que hasta ahora no se había encontrado. Pero esa realidad que tiene validez desde el punto de vista de la estadística y la investigación, debemos considerarlo desde el punto de vista de la práctica clínica. Si se ha estudiado un tratamiento definido (complementos vitamínicos con una composición concreta o lentes intraoculares de un modelo concreto) durante un periodo razonablemente largo de tiempo, con unas medidas de función visual que tienen una relevancia en la vída real del paciente, y no han encontrado un beneficio, es que no hay beneficio. Cuanto mejor es el estudio, más peso práctico tiene el que no haya diferencias entre placebo y el tratamiento. Y si realmente hubiera diferencia, y estos estudios no la han encontrado, no tienen relevancia clínica. Por lo menos para el tratamiento disponible ahora.
Aplicando el sentido común a los ejemplos
Los suplementos nutricionales para la degeneración macular usados en el estudio AREDS tienen dosis tan altas de vitaminas y otros nutrientes que por ley no se puede igualar las dosis en preparados comerciales. Esta medida legal no es arbitraria: cantidades altas de vitaminas están involucradas en mayor incidencia de cánceres en otros estudios diferentes. De hecho un componente del complejo del AREDS se tuvo que retirar (tiempo después) porque aumentaba el cáncer de pulmón en fumadores. Aun con todas las reticencias por las dosis tan altas, el resultado no es optimista. Al contrario, el beneficio es muy circunscrito: como explicábamos, sólo 1 de cada 84 pacientes se ve beneficiado. Además es de relevancia clínica dudosa: la calidad de vida no se va a ver realmente incrementada por la escasa reducción del deterioro visual. Para poner más difícil las cosas, no podemos igualar las dosis del estudio, así que ni siquiera podemos aspirar o reclamar este beneficio (casi inexistente de por sí) para nuestros pacientes. Estos resultados sirven con fines investigadores: hemos modificado algunos parámetros de la enfermedad, muy sutilmente. Pueden permitir abrir nuevas líneas de investigación, buscar otros nutrientes más específicos para la enfermedad. Pero este resultado no avala su uso en la práctica, más bien al contrario.
Con el tema de las lentes amarillas el tema es peor: no hay indicio ninguno de que prevengan la degeneración macular. Y llevamos muchos años utilizándolas, hay muchos miles de pacientes que las llevan. Evidentemente, hay un gran interés comercial por demostrarlo. Pero la realidad tiene la mala costumbre de no plegarse a los intereses particulares. ¿Es que en este tiempo a nadie se la ha ocurrido comprobar si los que tienen implantadas lentes amarillas padecen menos degeneración macular?. ¿Es por esta falta de estudios por lo que uno se ve en la obligación de implantar estas lentes «pensando en los pacientes»?. Más bien no; claro que hay estudios. Simplemente, el filtro amarillo no funciona. ¿Quizás otras lentes con otro diseño?. Ya veremos, pero las que tenemos disponibles en el mercado, no funcionan.
Con el agravante, en el caso de las lentes, de la alteración que vamos a producir: es innegable que la información cromática llega empobrecida a la retina. Que el ojo se adapte bastante bien a esa pérdida y que los parámetros de función visual no salgan «todavía» perjudicados está bien, claro, pero, ¿es prudente poner esas lentes?. Pablo Artal ya dedicó un artículo sobre la luz azul, y planteaba los inconvenientes de «robarnos» esa gama cromática sin un motivo. Por otra parte, es más razonable suponer efectos perjudiciales que descubriremos más adelante, porque los estudios no estaban diseñados para encontrar algunos de ellos. En su momento estuvimos hablando del ritmo circadiano: reducir la luz azul podría alterarlo. Eso no está adecuadamente estudiado en los ensayos clínicos. Sí se ha buscado específicamente si previene o frena la degeneración macular: como los resultados son negativos, me temo que no la frena. Pero si no se ha estudiado su efecto en los ritmos circacianos y ahora hay indicios de que la luz azul juega un papel fundamental, pues deberíamos prestar atención a ese tema.
¿Cómo se consigue vender un tratamiento sin probar su eficacia?
¿Cómo podemos explicar que tantos oftalmólogos decidan a diario indicar tratamientos de eficacia no demostrada?. No es una decisión tomada simplemente desde el estamento médico. Hay una gran presión desde la industria farmacéutica, que ha demostrado tener una gran capacidad de «desplazar» el criterio del facultativo hacia donde le interesa. ¿Cómo lo consigue?
- Acaparando la información científica: congresos, cursos de actualización, formación y docencia, etc. Desde falsedades directas, medias verdades, y sobre todo ofreciendo sólo una parte de la información o de las conclusiones, bombardean al oftalmólogo con su punto de vista. No llegan los resúmenes de los resultados negativos de los estudios, y las conclusiones que tenemos que sacar de ello. Se exageran los resultados positivos de los estudios in vitro o con modelos animales, intentando que se obvie el paso obligatorio: demostrarlo en humanos.
- Consiguiendo valoraciones favorables en las guías clínicas de las sociedades oftalmológica. Esto es muy preocupante: se supone que esta documentación tiene que estar bien documentada y revisada, ser imparcial y ser un pilar fundamental de Medicina Basada en la Evidencia.
- Líderes de opinión: un elemento fundamental. Las compañías farmacéuticas no escatiman esfuerzos en conseguir que los diferentes expertos favorezcan su posición. Por ejemplo, ves a los «gurús» de degeneración macular que en los diferentes congresos te dan ponencias sobre el mecanismo de acción de los complementos nutricionales o el bloqueo de la luz azul con las lentes amarillas. Sí que te dicen que «todavía» no hay una evidencia científica que lo apoye, pero que él lo utiliza en su práctica clínica. Y si el experto lo utiliza, el oftalmólogo «de a pie» pues también.
En el momento actual no existe ningún tratamiento que haya demostrado una eficacia clínica importante con capacidad de mejoría o de detener la progresión de la enfermedad en esta modalidad de DMAE
Es importante destacar que las dosis altas de vitaminas antioxidantes y minerales no están exentas de riesgo. Por ejemplo, no deben administrase complejos vitamínicos con betacarotenos (provitamina A) en pacientes fumadores o exfumadores de menos de 8 años de cese del consumo, ya que aumenta el riesgo de cáncer de pulmón. La vitamina E aumenta el riego de fallo cardiaco en pacientes con enfermedades vasculares, y el zinc puede producir enteropatía.
Parece que está muy claro. No se ha demostrado nada, y hay un riesgo. Aún así, recomiendan la ingesta de antioxidantes y pigmentos vegetales porque «parece que» puedan ser de utilidad.
[…] aunque se aconseja una dieta rica en zeaxantina y luteína, presentes en general en frutas y verduras, pero a mayor concentración en las espinacas, el brécol, los berros, el maíz, la naranja y la yema de huevo. Los suplementos de zeaxantina y luteína parecen aumentar la concentración de éstos pigmentos en la mácula, haciéndola más resistente a los radicales libres.
Otra de las recomendaciones dietéticas son el pescado azul y los frutos secos (nueces), debido a su alto contenido en ácidos grasos poliinsaturados de cadena larga de la familia del omega-3. De ellos, es el ácido docosahexaenoico (DHA) el que parece más directamente implicado en la prevención de las lesiones retinianas inducidas por la edad.
Con dos «parece» en este párrafo para no pillarse los dedos. Pero de todas formas, aunque no hay evidencia científica, recomendar un cambio de dieta a otro más variado, rico en verduras y pescado no es mala idea. Valorando beneficios y riesgos, no me parece mal que se realice este tipo de consejos en la consulta. No existe riesgo por recomendar una dieta más sana.
Pero también se habla de los complementos nutricionales:
[…] Por ello, se aconseja tratamiento con vitaminas antioxidantes (vitamina E, C y betacarotenos) y suplementos minerales (zinc)
A pesar de que en la misma página nos dicen que no hay evidencia clínica importante, y que un poco más adelante nos advierten que:
[…] No obstante, ninguno de los fármacos aprobados en nuestro país contiene dosis tan altas como la utilizadas en los ensayos clínicos
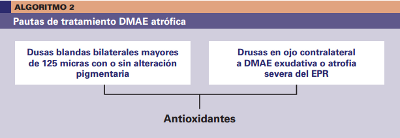
Siendo objetivo, ¿cómo podemos casar a la vez las evidencias científicas negativas y los riesgos de estos tratamientos, con la recomendación de utilizarlos?. Pero si el texto como tal no miente pero es ambiguo en su posicionamiento con el tratamiento no demostrado, el esquema del algoritmo deja poco espacio a la duda:
Conclusión
Lo que decíamos más arriba: primum non nocere. Porque por encima de empresario, emprendedor, pionero o investigador, un médico debe ser médico. Y fuera de un tratamiento experimental, en el contexto de la práctica diaria, debe comportarse con la ética que se espera de un médico.
Por lo menos, ésa es mi opinión. Realmente hay un vacío tanto legal como científico, y este tema que he desarrollado en el artículo tiene más que ver con el papel, las funciones y las obligaciones «morales» del médico en la sociedad que con evidencias científicas. Y como es opinable, me gustaría conocer el punto de vista de mis queridos lectores. Así que lanzo (y con esto termino) otra tanda de preguntas.
- ¿Es lícito o ético que un médico indique un tratamiento de eficacia no demostrada?
- En caso de que lo indique, ¿sería obligatorio que informara al paciente de esa ausencia de evidencia científica?
- ¿Deberían este tipo de tratamientos enmarcarse en el ámbito experimental, y ser sometidos a una regulación?
- Si más adelante se demuestra que el tratamiento es perjudicial, ¿hasta dónde llega la responsabilidad del médico que lo ha prescrito? (el facultativo no conocía el riesgo en el momento de indicarlo, pero tampoco había pruebas sólidas para indicarlo).
- ¿Debería estar mejor regulada la influencia de la industria científica en el ámbito de la formación y la docencia de los médicos?
- ¿Tendría sentido crear un organismo que vigilara que las guías clínicas oficiales respetaran los principios básicos de eficacia terapéutica demostrada?








9 julio, 2013
Genial.
Totalmente de acuerdo.
19 julio, 2013
Enhorabuena, Rubén, por el rigor, la coherencia y el valor de tus planteamientos. Saludos
22 julio, 2013
Totalmente de acuerdo contigo, Sin evidencia científica no puede recomendarse ningún tratamiento.
22 julio, 2013
Desgraciadamente, los intereses económicos de ciertas industrias nos manejan sin darnos cuenta. Es evidente que sacarían mucho beneficio de demostrarse sus afirmaciones en cualquier estudio. Invierten mucho en investigarlo, y aún así no acaban de convencernos a todos. Yo, personalmente, prefiero crear mi propia opinión.
Sobre tus tandas de preguntas, creo que un médico puede poner sobre la mesa las diferentes opciones terapéuticas que el paciente dispone, explicando siempre la evidencia al respecto. Y más tratándose de tratamientos tan caros.
Lo que dices de regular la influencia de las farmacéuticas sería ideal y deseable, pero también muy utópico, porque son las que manejan el dinero que se dedica a la docencia en general. El profesional debería ser capaz de discernir la información fiable, aunque nos den demasiada todos los días y a veces nos pueda el subconsciente. De eso viven y lo hacen muy bien.
Dicho esto, te felicito por el artículo. Claro, conciso y esclarecedor.
27 agosto, 2013
¡Enhorabuena por el artículo! Soy optometrista y llevo siguiéndote varios años y cada artículo me gusta más. Claro y conciso. Muchas gracias por compartir conocimiento
5 septiembre, 2013
Gracias por leerme. Me alegro que otros profesionales me muestren su apoyo, en especial en artículos polémicos como este.
Un cordial saludo.