Ya estamos bien entrados en septiembre y empezamos nuevo curso. Después de las divagaciones que me he permitido el mes pasado (por eso de tomarme «vacaciones de divulgación», aprovechando que bajan las visitas y me lee menos gente), toca volver a lo nuestro. O sea, los ojos.
Vamos a hablar de la retinopatía diabética, una enfermedad tan importante (tanto por su frecuencia como por su trascendencia) que no debería haber esperado tanto tiempo para dedicarle alguna entrada.
¿Qué es la retinopatía diabética?
En esta enfermedad, la etimología es muy clara:
- «Retino-» significa eso, retina. Es el delicado y fino tejido que recubre la parte interior del ojo, en su parte posterior. Contiene células receptoras de luz, neuronas que comienzan a procesar la información, y fibras nerviosas que llevan el impulso nervioso hacia el nervio óptico. Hemos hablado de ella en muchos artículos (por poner dos ejemplos: éste y éste)
- «-patía» significa patología, enfermedad
- «diabética«, porque es secundaria a la diabetes mellitus, la frecuentísima enfermedad en la que el organismo del paciente no controla adecuadamente los niveles de glucosa (azúcar) en la sangre.
Por tanto, la retinopatía diabética es la enfermedad que se produce en la retina debido a la diabetes. ¿Y porqué no hablamos de la «oftalmopatía diabética», para describir cómo afecta la diabetes al conjunto del ojo?. Porque cuando la diabetes afecta al ojo, la parte más importante con diferencia es la retina.
Es cierto que la diabetes afecta a otras estructuras oculares, siendo factor de riesgo para algunas enfermedades, o produciendo por ejemplo un cuadro característico propio llamado «ametropía en acordeón» (el nombre es tan original como descriptivo, igual le dedicamos un artículo más adelante). Sin embargo, todas las demás manifestaciones palidecen tanto en frecuencia como en importancia en comparación con el deterioro que sufre la retina. Por ello, nos vamos a concentrar durante los siguientes artículos (supongo que saldrán tres) en la retinopatía diabética.
Importancia
Vamos a hacernos una idea de lo que supone esta enfermedad, no sólo para el individuo que la padece, sino para la sociedad en general. ¿Epidemiología y estadística?; ¡qué aburrido!, me diréis. Venga, intentaré dar sólo un par de pinceladas, pero creo que es necesario para que nos hagamos una idea de lo que estamos hablando.
- ¿La diabetes es un problema frecuente?. Todos tenemos más o menos la idea de que sí, pero no sé si nos hacemos realmente una idea correcta. En España la prevalencia está en torno al 10-12% de la población. De cada 10 personas, por lo menos 1 es diabética. Eso es muchísima gente.
- Vale, hay muchos diabéticos, pero ¿cuántos de ellos tienen retinopatía diabética?. Ya que es una enfermedad crónica y de inicio lento, pasan varios años para que el deterioro podamos verlo con nuestras herramientas actuales de diagnóstico. De tal forma, los diabéticos de tipo 2 que no necesitan insulina, a los 15 años del diagnóstico, el 60% tienen ya signos de retinopatía diabética (RD, para abreviar). Si hablamos de diabetes tipo 2 pero con insulina la cifra sube al 85% de RD. Y para los diabéticos de tipo 1 (la diabetes «juvenil», que siempre necesita insulina), tenemos un 98% de pacientes con RD a los 15 años del diagnóstico. O sea, que además de que la diabetes es un una enfermedad muy frecuente, la mayoría de los afectados tienen lesiones en la retina.
- De acuerdo, sabemos que la RD es una enfermedad frecuentísima. Pero, ¿es grave?. El dato principal que nos puede ayudar a contestar esta pregunta: la principal causa de ceguera en edad activa (entre los 25 y 65 años) es la retinopatía diabética. Entendamos bien este dato: no es la principal causa de ceguera entre los diabéticos, sino entre toda la población. Como el 90% no son diabéticos, los casos de ceguera por RD que obligatoriamente viene del 10-12% de diabéticos supera el resto de las causas que afecta al global de la población. Eso es mucho, y además hablamos de ciegos jóvenes. No quiere decir que los casos de ceguera en pacientes mayores sea menos importante, pero el impacto social es mucho mayor al afectar al periodo productivo.
- Y el dato que siempre debe seguir a unas cifras tan espeluznantes: se trata de pérdidas visuales potencialmente evitables. Una ceguera congénita por una enfermedad incurable, o un proceso degenerativo (DMAE, miopía magna, etc) o traumático (perforación ocular) debemos entenderlo como lo que es, circunstancias con las que muchas veces no podemos hacer nada y debemos aceptarlas. Pero en la diabetes no pasa eso. El paciente sabe que puede perder visión, y esta ocurre después de años de mal control de su glucosa. La mayor parte de las formas avanzadas de la RD no deberían ocurrir, porque el control de las cifras de glucosa frena la progresión de la enfermedad.
- La práctica diaria de los oftalmólogos refrenda estos datos: cuando vemos las RDs que «van mal» normalmente son paciente que están mal controlados o tuvieron una época en las que no controlaron su enfermedad.
La circulación sanguínea
La diabetes es una enfermedad que afecta principalmente a los vasos sanguíneos; casi todas de las consecuencias y complicaciones son secundarias al deterioro de las venas y arterias. Concretamente, la retinopatía diabética es secundaria a un daño crónico de la microcirculación. La microcirculación es la parte del circuito sanguíneo en donde los vasos son de pequeño calibre. Para entender bien qué es lo que ocurre, conviene repasar cómo funciona nuestro sistema circulatorio.

La sangre contiene oxígeno, nutrientes, iones y otras moléculas que deben llevar a las células del organismo, y a su vez deben recoger los productos de desecho, que serían tóxicos y se acumularan en los tejidos. Sería como una cinta transportadora que se mueve continuamente, llevando paquetes. Las células recogen los paquetes de la parte de la cinta que se acerca, y a la vez dejan otros paquetes en su lugar, que se irán alejando al seguir el movimiento de la cinta.
Por tanto, tenemos una parte del aparato circulatorio que se acerca al tejido, que lleva unos «paquetes» (oxígeno, nutrientes, etc); una pequeña zona de intercambio, donde se cambian unos paquetes por otros; y otra zona que se lleva otros paquetes (dióxido de carbono, productos de desecho, etc) lejos del tejido.
La sangre, después de pasar por los pulmones y recoger el oxígeno, se ve impulsada por el corazón hacia el organismo a través de las arterias. Esta sangre, rica en oxígeno, se llama arterial. En los dibujos de anatomía, la sangre arterial se dibuja de color rojo.
Por otra parte, la sangre pobre en oxígeno que vuelve de los tejidos hacia el tórax (para soltar el dióxido de carbono y coger oxígeno en los pulmones), llega a través de las venas, y es sangre venosa. En los dibujos se pinta de azul, aunque realmente es de color rojo oscuro.
¿Y cómo transcurre el cambio de una parte del circuito a la otra?. El sistema arterial, como si fuera un árbol, se va ramificando en arterias cada vez más numerosas y pequeñas. Cuando ya está muy cerca del tejido al que ceder el oxígeno (y demás nutrientes), el calibre de las arterias es muy reducido, y al final se ramifica en un vaso sanguíneo que es enormemente fino, llamado capilar. Ese capilar tiene la pared tan delgada que va perdiendo el oxígeno y los nutrientes, y recoge los productos de desecho.

Por tanto, la sangre que hay en el capilar se va convirtiendo de arterial a venosa. Al final del trayecto, el capilar desemboca en una pequeña vena. Las venas van confluyendo en ramas cada vez más grande, configurando un árbol similar al arterial, sólo que aquí la sangre viaja al revés, de las ramas más finas a las más gruesas.
La microcirculación que mencionábamos antes consiste en las ramas más finas de las arterias y venas (el nombre técnico serían arteriolas y vénulas), y sobre todo los capilares.

Estos capilares son tan finos que necesitan que la presión que soportan en el interior esté bien regulada. No olvidemos que la sangre es un líquido que se desplaza gracias a la presión. El capilar sería como una manguera muy fina, con agujeros pequeños que permiten salir algunas moléculas pequeñas, pero no las grandes. Si la presión interior es muy alta o los agujeros demasiado grandes, saldrá demasiada agua y «encharcará» el tejido de alrededor, lo inundará de agua. Si la presión es más alta todavía o la pared está muy deteriorada, incluso se puede romper el capilar y sale toda la sangre directamente al exterior. Eso sería un sangrado o hemorragia. Pequeño, porque el capilar es muy fino, pero sería una hemorragia.
El deterioro de los vasos de la retina
Hemos comenzado a explicar qué puede ocurrir cuando las cosas «no van bien» en los capilares. Aunque hablo sólo de ellos para abreviar, las pequeñas venas y arterias de la microcirculación son tan finas que también sufren, en mayor o menor medida, el deterioro de los capilares.
Decíamos que aquí los vasos son muy finos. La diabetes, por una serie de mecanismos que ahora no conviene explicar, van produciendo un daño crónico en estos vasos. Sus paredes ya no son tan resistentes y elásticas como deberían. No resisten igual la presión de la sangre, y dejan de ser el filtro eficaz que se supone que son (dejan pasar el agua, pero no mucha, dejan pasar los gases y algunas moléculas pequeñas como el azúcar, pero no las moléculas grasas de gran tamaño).
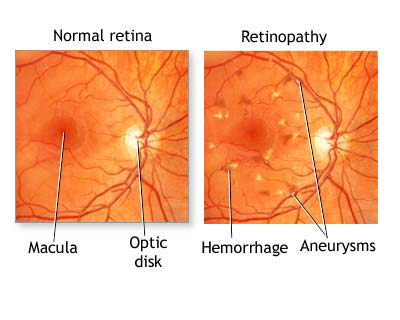
- Por tanto, lo primero que ocurre es que algunas zonas de estos pequeños vasos sanguíneos se «dan de sí», se dilatan. Es como si tuviéramos un balón en donde una zona de la goma se ha quemado o rozado: como la pared ahí es más fina, la presión del aire de dentro la «abomba», y le sale como un bulto al balón. Aquí pasa lo mismo: se dilata la pared y le sale como una «hernia» al vaso sanguíneo. Las dilatanciones de un vaso se llaman aneurismas, pero no olvidemos que estamos hablando de microcirculación, vasos que sólo vemos con sistemas de aumento como microscopios. Por tanto, lo que aparecen son microaneurismas.
En la exploración, los microaneurismas se ven como manchas rojas, de pequeño tamaño, como «globos», normalmente al lado de un vaso sanguíneo.
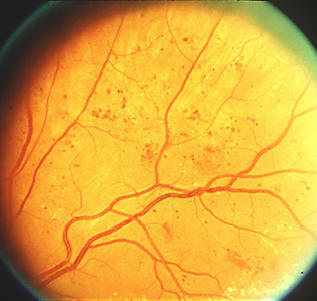
Hay veces que los microaneurismas no son tan numeroros como en la imagen de arriba, y si no estamos atentos pueden pasar desapercibidos:

Esta fotografía podría parecer una retina completamente normal, pero hay algún microaneurisma. Uno de ellos está señalado con un círculo naranja para ayudar a encontrarlo.
- Con el tiempo, el deterioro aumenta. Así, las zonas más débiles (en los microaneurismas principalmente, pero también en otras zonas menos visibles), los «poros» están más abiertos y se escapa más agua de la debida. Por tanto, el contenido de agua del tejido retiniano aumenta. Se «encharca» la retina. Esto se llama edema. Cuando afecta la zona central de la retina (la mácula), se denominaría edema macular.
- Además de agua sola, pueden escaparse moléculas grandes que normalmente no deberían salir del torrente sanguíneo. De entre todas ellas, hay algunas que no son transparentes y sí podemos ver: las moléculas grasas o lípidos, que tienen un color amarillento característico. Así, al edema (que es difícil de observar porque el agua es transparente) se añaden depósitos amarillos llamados exudados duros.
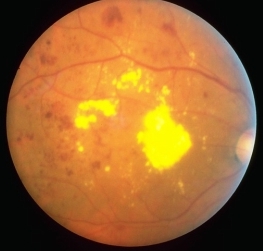
Esto exudados duros son fáciles de identificar cuando tienen un tamaño suficiente: de un color amarillo brillante, no pasan desapercibidos.

Vistos a mayor aumento, estos exudados muestran un aspecto granulado.
- El siguiente paso en el deterioro del vaso sanguíneo es que ya se escape toda la sangre al tejido. Entonces tendríamos hemorragias.
Las hemorragias comienzan siendo de pequeño tamaño. En las dos fotografías anteriores, además de los exudados duros, podemos ver manchas rojas demasiado grandes para ser microaneurismas; son hemorragias retinianas. A veces, estos sangrados no son redondeados y relativamente pequeños, sino que se ven grandes y alargados:
- Ya hemos recogido los cambios más característicos: microaneurismas, edema, exudados duros y hemorragias. Si a pesar de todo esto, en global sigue funcionando la microcirculación de la retina, podemos pasarnos muchos años sin que haya más cambios. Sin embargo, debemos recordar que la función principal del sistema circulatorio es aportar nutrientes, sobre todo oxígeno. Cuando en una zona relativamente grande de la retina los capilares no funcionan adecuadamente, el tejido deja de tener suficiente oxígeno. Se «ahoga» la retina. Eso tiene varios nombres en medicina, como hipoxia (literalmente, «poco oxígeno» en los tejidos) pero el término que más se utiliza es el de isquemia (falta de riego sanguíneo). La isquemia como tal no se ve directamente, sino sus consecuencias.
- Una parte de la retina que es muy dependiente del oxígeno son las fibras nerviosas, que normalmente son transparentes y no vemos. Cuando falta oxígeno, estas fibras comienzan a sufrir cambios en su interior, las estructuras del interior de la célula no viajan correctamente y se acumulan, aumenta el agua en su interior, etc. Eso lo podemos ver como una lesión blanquecina, llamada exudado blando o algodonoso.
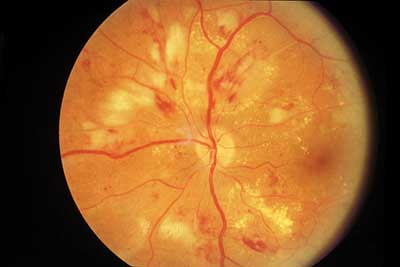
Esta imagen es muy interesante. Vemos manchas rojas grandes, algunas alargadas en forma de «llamarada», que son hemorragias. En la parte inferior derecha vemos unas manchas amarillentas, como granos pequeños reunidos, bien delimitadas, que son exudados duros. Y en la parte superior izquierda, además de hemorragias, vemos unas lesiones no tan amarillas, más bien blancoamarillentas. Están peor delimitadas, y no tienen el granulado y el aspecto más redondeado de los exudados duros. Son exudados algodonosos (echándole un poco de imaginación, pueden recordar al algodón).
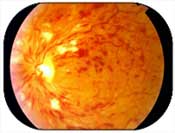
- Finalmente, una isquemia mantenida de la retina conduce al estadío final (y dramático) de la retinopatía diabética: la retinopatía diabética proliferativa. ¿Qué prolifera?. Bien, el tejido retiniano, por naturaleza muy necesitado de oxígeno, carece de él. Entonces libera unos mediadores químicos que «llaman» al sistema circulatorio, para que llegue más sangre. Estas señales no deberían producirse en circunstancias normales (por lo menos, no en la cantidad que sucede en una retinopatía diabética avanzada) y lo que parece que va a ayudar a la situación, lo empeora. Esas señales químicas reclaman más aporte sanguíneo, y el árbol arterial de la retina responde produciendo nuevos vasos sanguíneos que antes no existían. Esta nueva microcirculación se llaman neovasos (vasos nuevos). Pero son vasos sanguíneos anómalos, que no funcionan bien. Producen un crecimiento descontrolado de gravísimas consecuencias.
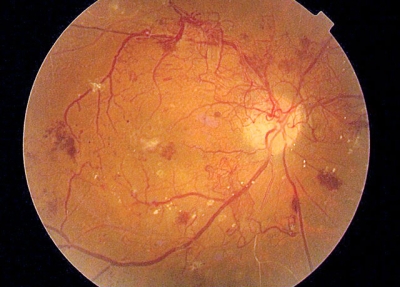
Aquí vemos que de los vasos sanguíneos normales, los grandes que tienen una distribución en árbol característica, salen innumerables mechones de vasos pequeños, muy delgados, que se extienden como si fuera una telaraña.
Hemos hecho un pequeño repaso de los principales hallazgos de fondo de ojo en la retinopatía diabética. Aunque he intentado buscar fotografías con cada uno de las lesiones aisladas, lo más normal es que nos encontremos varias al mismo tiempo:
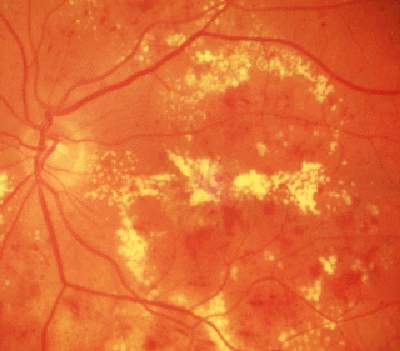
Aquí arriba vemos muchos exudados duros, pero también hemorragias y microaneurismas. Y abajo vemos hemorragias y exudados blandos:

Vemos abajo las lesiones en un esquema teórico:
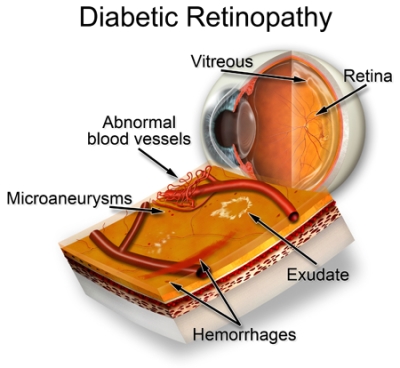
Y aquí vemos otro dibujo de los neovasos:







10 septiembre, 2008
buenas tardes
mi nombre es daneil farrera
tengo una duda respecto a la retinopatia diabeica.
¿cual es la causa quimica? o bioquimica de esta enfermedad?
me queda claro to`do lo publicado pero, la glucosa que causa para que esto se de? ya que los niveles altos de glucosa destruyen las preoteninas i esto a la vez debe desencadear algo es por esa mi duda?
espero con ansias su respuesta
10 septiembre, 2008
Como decía en el artículo, he considerado que los mecanismos bioquímicos que originan el daño en la microcirculación quedaban fuera de la intención del blog. Porque ya no es propiamente oftalmología, más bien bioquímica, fisiopatología o endocrinología. Y porque para entender bien los conceptos son necesarias unos conocimientos previos de bioquímica e histología.
Los niveles altos de glucosa alteran la estructura de las proteínas, así es. Más que destruirla, la glicosilan: la glucosa forma enlaces estables con las proteínas y se añaden a su estructura. Los vasos sanguíneos de la microcirculación se componen principalmente por una capa de células en forma de tubo. Este tejido se llama endotelio, y las células epiteliales tienen una función activa de transporte de sustancias, así como en la regulación de la propia presión sanguínea. Reciben y mandan estímulos hormonales. Todas estas funciones las realizan a través de proteínas en contacto con la sangre, proteínas que se ven alteradas por la glucosa. Así, el endotelio va perdiendo capacidad de modular la presión que recibe, con lo que aumenta el daño físico por fricción. Además, no recibe adecuadamente los estímulos hormonales que permiten su regeneración y adaptación al entorno.
Pero hay bastantes más mecanismos implicados: la ruta de los polioles, la alteración de la membrana basal (donde se «apoya» el endotelio), la muerte de unas células ayudantes llamadas «pericitos», etc.
Navegando por internet hay mucha información sobre la patogénesis de la microangiopatía diabética, no tendrás problema en encontrar información. El problema es que, como decía antes, hace falta unos conocimientos de bioquímica, fisiología e histología para entender bien las causas.
Un saludo.
16 septiembre, 2008
Hola ocularis, leyendo el artículo me recuerda otro problema endocrino relacionado con la oftalmología como es la Oftalmopatía tiroidea. Así que sugiero un artículo sobre enfermedades tiroideas y la vista para la lista de artículos pendientes 🙂
16 septiembre, 2008
Apuntado a la lista de artículos pendientes 😀
19 septiembre, 2008
Hola Ocularis,
Una de las cosas que más me ha llamado la atención en relación a este tema es la «neovascularización», que señalas, creo, como la consecuencia más grave de la diabetis( tambiém hablaste de ella en la DMAE) para los ojos. Se supone que es una respuesta natural, aunque tambiém en condiciones extremas, para ayudar a alimentar la retina,y acaba «cargándose» esta. No hay mecanismos propios de regulación o control de este fenómenos a nivel de la retina?. Ya de paso, aprovecho también para pedir algún artículo dedicado a los ANTIANGIOGÉNICOS.
Un saludo.
21 septiembre, 2008
Efectivamente, las consecuencias más graves de la retinopatía diabética suelen ser las complicaciones de la neovascularización. Y es cierto que también hablé de neovasos en la DMAE. Con otro origen, otra situación anatómica y otras consecuencias, la DMAE exudativa es un crecimiento de vasos sanguíneos de nueva creación desde la coroides hacia la retina.
Pero los neovasos no son una respuesta «natural» de una persona sana. Es «natural» en el sentido que una enfermedad es natural, no artificial. Pero la aparición de vuevos vasos sanguíneos tiene su momento: durante el desarrollo del ojo, antes del nacimiento. En algunos casos de niños prematuros, la vascularización de la retina puede finalizarse un poco después del nacimiento, sin que obligatoriamente haya consecuencias (una mala «finalización» de esta vascularización se denomina retinopatía del prematuro). Fuera de estos periodos, no debería haber crecimiento de nuevos vasos. Podemos entender el problema como que la falta de oxígeno pone en funcionamiento un sistema embrionario que sólo puede funcionar bien en el ojo inmaduro.
La propia aparición de neovasos supone el fracaso de los mecanismos de regulación.
En cuanto a angiogénicos, comentaré su utilización en el artículo que hable del tratamiento de la retinopatía diabética.
Un saludo.
21 septiembre, 2008
«Muy buen artículo, Ocularis, muy bien explicado» (qué quieres que le haga: si es verdad, no puedo dejar de decirlo 😀 ) Seguiré a la escucha para posteriores entregas…
Por otra parte, un pequeñísimo gazapo (/mode_talibán=1) : cuando hablas de las hemorragias, dice «Ha veces» donde debería decir «a veces» 😈
¡Un saludete!
22 septiembre, 2008
Hola EC-JPR:
Gracias, gracias. Es todo un privilegio leerte en mi blog.
Ah, y se agradece la corrección de erratas, muchas veces no repaso los artículos al acabar, y se me escapan. Ya está corregido.
10 febrero, 2009
[…] Complicaciones de la retinopatía diabética: La diabetes es la primera causa de ceguera en la población activa de los países desarrollados. Y aunque lo explicaré más tarde, conviene resaltar una cosa: al contrario que la degeneración macular, es evitable. […]
26 febrero, 2009
Buenas noches,
He conocido un par de casos […]. Osea, a nivel de la microcirculación, es normal que en la misma persona se vena afectados los ojos y no otras zonas, o viceversa, o estoy a confundir?
Por otra parte, me preguntaba si la microcirculación de un diabético, a nível de la coroides también determina la evolución de la retinopatia diabética.
Y aprovecho para pedir, si también se puede en estas entradas, un articulo para la coroides, que creo que como está, no se si tapada, pero si detrás, de la gran «protagonista» la retina, pasa más desapercibida, por lo menos, para el público en general.
Salud2
3 marzo, 2009
La primera pregunta me la haces en función de un par de casos que has conocido. Y es fácil sacar conclusiones precipitadas. Hay que conocer con detalle las exploraciones. Por otra parte, existen varias enfermedades que afectan a la circulación, no sólo la diabetes.
A nivel de coroides también hay afectación de la diabetes. Aunque su papel en la retinopatía diabética (por lo menos a un nivel relativamente macroscópico) no es tan primordial como la afectación propiamente retiniana. Y la explicación de cómo puede afectar implica explicar conceptos de biología molecular algo complejos.
En cuanto a un artículo sobre la coroides, todavía no he encontrado un tema sobre ella lo suficientemente atractivo para hacer un artículo.
Gracias por participar
3 marzo, 2009
Bueno, pues a ver si lo encuentrás o algún lector te da una idea original sobre la coroides. Sean los que sean tus criterios de selección me parecen bien, porque forma parte de la libertad del autor.
Y enhorabuena por cierto, para ti y todos los que han contribuido a formar la diversa, y sorprendente me parece, lista de artículos pendientes que hay ahora mismo.
Un saludo.
4 marzo, 2009
Para decidir lo que entra en la lista, lo más importante es que pueda resultar de interés para el lector. Igual a mí me puede parecer apasionante una estructura ocular como el espolón escleral, pero me resultaría difícil hacer que a la gente le interese. La mayoría de los artículos de la lista lo van proponiendo los lectores, el mérito no es mío 🙂
Un saludo.
28 marzo, 2009
Ocularis: Este tema está tan bien desarrollado que no puedo dejar de sentir una gran satisfacción interior. Muchas gracias.
29 marzo, 2009
De nada, Carlos.
30 marzo, 2009
Estimado Ocularis, quería pedirte q por favor abras un tema sobre la retinopatía hipertensiva. Gracias.
3 abril, 2009
Lo apunto a la lista de artículos pendientes.
Un saludo.
7 febrero, 2010
Simple y sencillamente hermoso, facil de entender y muy al punto.
Gracias
14 febrero, 2010
Es un placer
15 enero, 2012
demasiado bueno, gracias por la sencillez de tu explicacion.
12 marzo, 2010
Hola ocularis, me llamo Xavier y quería decirte que este articulo escrito me deja súper enterado del la retinopatía diabética, yo soy […] quería enterarme bien de lo que era y me has dejado enteradísimo. Solo tengo una pregunta cuanto tiempo pasa hasta que se pierde la visión o si hay algún remedio o fármaco que no deje que se llegue ha producir neovasos que por lo que entiendo son los causantes de la disminución de la visión?
Gracias, es un placer poder leer estos artículos tan bien explicados.
Yo soy un simple carpintero.
17 marzo, 2010
El tiempo que pasa hasta que se pierde visión es enormemente variable, no se pueden dar cifras ni si quiera aproximadas. Depende fundamentalmente del control de la diabetes. Se están probando fármacos enfocados directamente en detener la progresión de la retinopatía diabética, con resultados esperanzadores, aunque todavía no está suficientemente maduro como para que llegue a la rutina habitual. Los neovasos es una causa fundamental de pérdida visual (mejor dicho, las complicaciones derivadas de los neovasos), pero hay otras causas, como el edema macular. De ello hablo en los demás artículos de la serie.
Un saludo.
23 agosto, 2010
Muy bueno el articulo ocularis, felicidades.
18 septiembre, 2011
[…] un daño en los vasos sanguíneos. Uno de los tejidos afectados es la retina, y entonces aparece la retinopatía diabética, de la que ya hemos […]
2 abril, 2012
[…] que expliqué en el primer artículo de la diabetes se puede aplicar en cierta medida a las oclusiones agudas. La retinopatía diabética es un […]
30 agosto, 2012
Muchas gracias por este PEDAZO de blog. Hacia tiempo que no disfrutaba estudiando. Enhorabuena !!
1 febrero, 2021
[…] diabética (uno, dos y tres): la serie de tres artículos donde explico en detalle la retinopatía […]