Vale, no es un título «académicamente correcto», y no es el que tenía puesto en la lista de artículos pendientes. El término adecuado es el de tracción vitreomacular. Espero que mis queridos lectores disculpen estas pequeñas licencias. Pero presentemos ya a nuestros protagonistas.

Comenzamos
La mácula: Hemos hablado muchas veces de ella (al hablar de la calidad de imagen, la agudeza visual, en la degeneración macular asociada a la edad, el edema macular en la diabetes, etc). Se trata de la parte central de la retina, y es la encargada de ofrecernos la visión central. La retina periférica ofrece información visual de poca nitidez, por lo que dependemos mucho de la función de la mácula para «ver finamente»: leer, reconocer caras, manipular con la mano, etc. El centro de la mácula lo llamamos fóvea, y tiene una organización característica: van aumentando la densidad de receptores de luz (por lo que la imagen ofrecida cada vez es más nítida conforme nos acercamos al centro) y van desapareciendo las capas de la retina, por lo que ésta se va adelgazando. El centro de la fóvea se denomina foveola, y es la parte más delgada, el centro de esta depresión. Si «cortáramos» la mácula y la viéramos de perfil encontraríamos que la parte externa de la mácula tendría el espesor habitual de la retina, y en el centro la fóvea la reconoceríamos porque tiene esa depresión característica.
Aquí tenemos un esquema (un poco simple, todo hay que decirlo) de la depresión foveal:
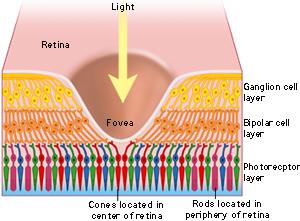
Y aquí tenemos una imagen de una retina real y «viva», que es como si la hubiéramos cortado y visto al microscopio.
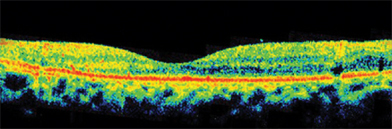
Vemos la depresión foveal, fácilmente identificamos el céntro de la mácula. Esta imagen es una tomografía de coherencia óptica (OCT), un aparatito sobre el que ya hemos hablado, que va a ser crucial para el manejo de la tracción vitreomacular.
El vítreo también es un viejo conocido. Se trata de una gelatina transparente que rellena la casi toda la cavidad interna del ojo. Habitualmente está adherida a la retina. En el artículo sobre las moscas volantes explicamos que la parte posterior del vítreo se puede soltar («despegarse») de la mácula, la papila y otras estructuras de la retina que está más atrás), y posteriormente originar opacidades que es lo que el paciente percibe como «moscas», «hilos», «velos», etc.
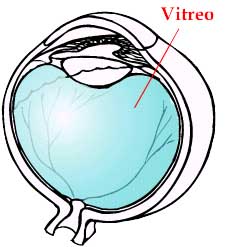
Aquí vemos el vítreo adherido a la retina:

Y aquí abajo vemos que se ha desprendido el vítreo de la parte posterior. En la parte periférica de arriba queda una unión fina entre vítreo y esa zona de retina periférica: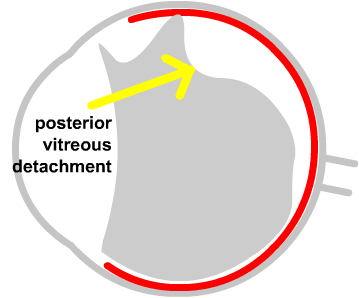
El vítreo «medio suelto», pero anclado a ese punto crítico de la retina periférica, tracciona de aquí. Pega «tirones» de la retina, y puede acabar rompiéndola: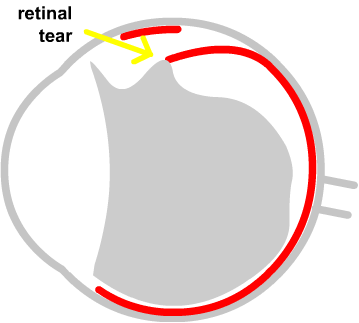
Esta rotura inicialmente no afecta a la función de la retina. En esta zona tan periférica, la retina apenas tiene función visual. Pero el agujero puede ser causa de desprendimiento de retina.
Y ahora, al tema
Hemos visto cómo el vítreo puede traccionar de la retina en la periferia. Ya está explicado en artículos precedentes. Pero vamos a suponer que el vítreo no se desprende completamente de toda la parte posterior. Me explico: la unión de toda la superficie posterior del vítreo con la parte posterior de la retina no es toda igual. Hay uniones más fuertes en los vasos sanguíneos, en el nervio óptico (papila) y en el centro de la mácula. Bueno, pues puede pasar que se suelte del nervio óptico, de los vasos sanguíneos, de otros sitios de la retina posterior, pero permanezca la unión entre vítreo y mácula.
¿Qué pasa entonces?. El vítreo parcialmente suelto, que comienza a perder volumen (porque el desprendimiento vítreo se asocia a deshidratación y disminución de volumen), tiende a retraerse, y comienza a «tirar» del centro de la mácula hacia la cavidad interna del ojo.
¿Cómo lo vemos?. Mirando en el fondo del ojo no es fácil, hay que tener mucha costumbre de explorar máculas para ver qué esta pasando, sobre todo en las etapas iniciales de la tracción vítreomacular. Como decía más arriba, la OCT nos ha facilitado mucho el diagnóstico y el seguimiento. Porque podemos ver los cambios estructurales en la fóvea debido a esta tracción (luego los explico), y porque podemos ver también el vítreo.
Esto exige una explicación un poco más detallada. El vítreo como tal, en la OCT se ve negro. Es decir, normalmente no se identifica nada.

Vuelo a poner la foto de más arriba. La línea roja marca el límite de la retina con la envoltura del ojo que está detrás (la coroides). O sea, de la línea roja hacia abajo es la coroides, y para arriba es la retina. La retina tiene esos colores que van del verde al anaranjado. El límite superior de la retina dibuja ese perfil característico de la depresión foveal. Y por encima está negro. En principio es vítreo, el gel de proteínas transparentes no tiene por qué verse en la OCT con colores. Pero podría ser también que se haya desprendido el vítreo, y eso negro sea líquido, también se vería negro.
Por suerte, hay una estructura vítrea que sí podemos ver, a veces. En el límite del vítreo se produce un aumento de densidad de la malla de proteínas, que sí se ve en la OCT. Se llama hialoides posterior. Cuando la hialoides está pegada a la retina (no hay desprendimiento de vítreo) no la vemos, porque es indistinguible del límite de la retina. Cuando hay un desprendimiento posterior completo y la hialoides posterior se ha alejado mucho de la mácula, tampoco lo vemos, está fuera del rango de la tomografía. Pero si la hialoides se ha alejado poco, o hay un desprendimiento parcial, podemos ver la hialoides en la OCT.
Vamos a verlo en imágenes:

Vemos la retina, y una línea en medio de la zona negra que correspondería a la hialoides. El espacio que hay entre esa línea y la retina estaría ocupado por líquido (mayormente agua). Por encima de la línea es vítreo. Vemos que la hialoides está suelta en la parte periférica pero está «anclada» en un punto de la retina. Sería una forma inicial de tracción vitreomacular.
Consecuencias
Ya vemos cómo la hialoides puede traccionar de la mácula, sobre todo de la fóvea. ¿Qué ocurre entonces?. Inicialmente esa zona tan delgada, tan repleta de fotorreceptores, tan delicada como es la fóvea, al ser traccionada y verse obligada a aumentar su volumen «a las bravas», puede quedar dañada en su estructura y consecuentemente en su función.
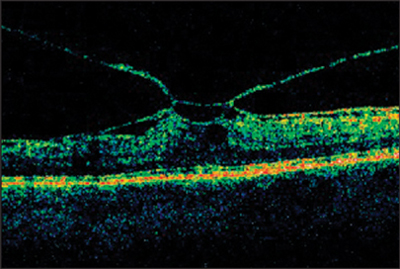
Vemos en esta OCT de arriba que la depresión foveal característica ha desaparecido, se e
stá acumulando fluido en la fóvea (edema macular por la tracción).
El paciente comienza a perder visión central (agudeza visual). Puede que en estas etapas iniciales se solvente el problema terminando se soltarse el vítreo, dejando la mácula «en paz», y ésta vuelva a recuperar su forma y función normales. O puede que el problema progrese.
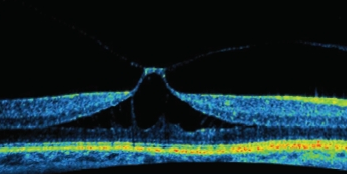
Aquí arriba vemos que hay una tracción intensa de la hialoides (se ve con dificultad, pero podéis adivinar la línea), que levanta mucho la foveola, tanto que se ha «desprendido». Hay un levantamiento de la retina central. Hay ya una pérdida visual importante.
Finalmente, si la tracción continúa, se puede romper la retina. Puede romperse una parte y que continúe la tracción:

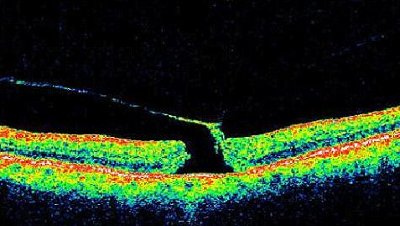
O puede ocurrir que la hialoides «arranque» completamente este fragmento de fóvea, y con eso finalice la tracción macular.

En esta OCT de arriba vemos el fragmento de fóvea, completamente roto y separado del resto de la fóvea que «levita» por encima. Realmente está adherido a la hialoides.
En cualquier caso, posiblemente la consecuencia más temible de la tracción vitreomacular es la rotura y pérdida de la fóvea central, una circunstancia que llamamos agujero macular.

Normalmente lo que se arranca y se pierde es justo el centro de la fóvea, nuestra visión más central. Las consecuencias son graves para la agudeza visual. Y solucionarlo es complejo. Existen cirugías que intentan «sujetar» los bordes para que por aquí no se desprenda la retina, pero no tenemos medios para «regenerar» el tejido perdido.
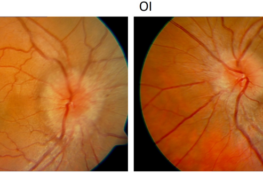
La tracción vitreomacular sin agujero es difícil de ver en el fondo de ojo. Porque la hialoides posterior es transparente, y como la retina tampoco es fácil de ver (lo que vemos en el fondo de ojo son los vasos sanguíneos y el color naranja correspondiente al epitelio pigmentario, pero la retina neurosensorial como tal es bastante transparente), apenas vemos nada. Pero cuando hay un agujero sí que podemos identificarlo en el fondo de ojo, porque los bordes del agujero se vuelven un poco blanquecinos, y en el agujero como tal, como falta retina, se ve muy claramente lo que hay detrás: el color naranja del epitelio pigmentario. Veamos unas fotografías de agujeros maculares:



Y no confundir con ….
Esta zona tan pequeña y particular de la anatomía del ojo, la interfase vitreomacular, alberga otras enfermedades aparte de la tracción de la que hemos hablado hoy. Concretamente, la membrana epirretiniana (también llamada membrana celofánica, pucker macular, etc) ocurre en esta zona, pero no queda incluida en lo que denominamos tracción vitreomacular.






3 julio, 2010
[…] Cuando la mácula y el vítreo no se llevan bien ocularis.es/blog/?p=472 por xandri hace 3 segundos […]
15 julio, 2010
Hola, me gustaría saber si cuando se analiza el fondo de ojo con la técnica de la OCT se obtienen muchas imágenes como en un TAC.
¿Y que aspecto tiene esa máquina? ¿Hay que inmovilizar el ojo ?
Gracias
16 julio, 2010
Sobre la OCT hemos hablado en otros artículos, igual te resulta de interés navegar un rato por el blog. Depende del modelo de OCT, se realizan más o menos imágenes. En los nuevos modelos de OCTs se capturan muchos puntos, y luego se reconstruyen imágenes en función de lo que quiera el oftalmólogo. Tienes un modelo virtual y tridimensional de la retina estudiada, y luego haces los cortes como quieras. Y sí, utilizando los cortes convencionales y sin enredar mucho, se obtienen bastantes más imágenes que un TAC. El aspecto de la máquina a mí me parece pequeño. Basta que navegues un poco para ver diferentes modelos. No hay que inmovilizar el ojo, el paciente se encarga de dejarlo quieto los escasos segundos que dura la prueba.
27 octubre, 2011
[…] anclajes son causa directa de los agujeros de retina, agujeros maculares y edema macular (ya lo hemos hablado). Las técnicas quirúrgicas sobre el vítreo están específicamente diseñadas para eliminarlo […]
6 noviembre, 2011
[…] el agujero macular hemos hablado cuando explicábamos el concepto de tracción vitreomacular en este artículo. En estos últimos post hemos estado desarrollando el tema de la degeneración del gel vítreo, ese […]
8 noviembre, 2011
Hacen falta algunos adjetivos especiales para poder calificar los adtículos de este programa, naturalmente que depende de lo que en particular interese el tema y de la persona que se siente atraido por la ciencia médica, que le agrade conocer la belleza y la sinfonía del funcionamiento de los aparatos y los sistemas orgánicos, entre todos ellos el sistema de la visión es apasionante, ver los rodeos precisos y sincronizados que efectúan nuestros ojos para analizar y transportar de una manera armónica hacia el cerebro los objetos que se presentan ante nosotros, es algo que fascina. Asombroso es que no se equivoquen más.
Gracias por tan buenos artículos
Herminio Martínez García
10 diciembre, 2011
Hola, me encanta tu página web… Aún no soy residente de oftalmo pero espero en un futuro serlo… Me encanta… Yo te quiero hacer una pregunta que es tal vez un poco complicada de responder…. CUando uso lo slentes de 90 D o incluso el digital wide field, no me es fácil ver la mácula en un paciente con pupila sin dilatar. Por supuesto que eso se mejorará con la práctica pero realmente me cuesta mucho… TIenes algunos tips que me puedas dar??? Te lo agradecería muchísisisimo
11 diciembre, 2011
Al final sólo es cuestión de sentarse muchas veces e ir probando. Hay algunos trucos:
– Comienza enfocando la papila, indica al paciente que mire a tu oreja (si estás mirando su ojo derecho, que mire tu oreja derecha). Hasta que no enfoques la papila, no busques la mácula.
– Hace falta coordinar el movimiento de la lámpara con el joystick con una mano, y la lente con la otra. Mejor lentamente y un movimiento cada vez.
– Haz de la hendidura un cuadrado pequeño y baja la intensidad de la luz. Cuanto menos luz, menos miosis.
– El enfoque final suele ser más fácil hacerlo con la mano de la lente, moviéndola adelante o atrás. En cualquier caso, no muevas simultáneamente lente y lámpara de hendidura.
– Es muy fácil inclinar la lente en su parte superior o inferior. Apoya esa mano sobre la estructura de la lente, y también el codo. No tengas la mano ni el brazo en vilo.
Saludos.
11 diciembre, 2011
Muchas gracias por tus consejos los tendré en cuenta 🙂
15 abril, 2014
Me gustaría, si es posible, me informasen de que tratamientos, médicos, quirúrgicos o de cualquier otro tipo, existen en la actualidad para tratar las formas iniciales de una «tracción vitreomacular».
Igualmente querría saber en qué consiste la enfermedad denominada «membrana epirretiniana»
Gracias por su atención y felicidades por su blog, enormemente útil e informativo.
3 febrero, 2016
[…] es secundario a otras enfermedades como la diabetes, las oclusiones vasculares o las uveítis), el agujero macular, y la degeneración macular asociada a la edad. Esta última es la maculopatía (enfermedad de la […]
16 diciembre, 2016
[…] y efectivamente no he hablado hasta ahora de la membrana epirretiniana. La mencioné de pasada cuando hablé del agujero macular, pero no expliqué nada sobre […]