Supongo que a este tema le pasará como a los de la catarata: aunque su impacto social es grande, el perfil medio del lector de este blog no está en el rango de edad para sufrir esta enfermedad, por lo que su interés personal será escaso. Sin embargo, es una de las causas de pérdida de visión severa en los países desarrollados, y no podía de dejar de dedicarla un artículo. De todas formas, voy a intentar hacer un repaso somero, por varias razones:
* Por lo expuesto antes, no habrá tanto interés personal por los lectores.
* Las causas todavía están en controversia
* Los mecanismos de la enfermedad son complejos de exponer: requiere una base de biología e histología que no merece la pena el esfuerzo explicar. Además, todavía nos queda mucho por saber en este apartado.
* En cuanto al tratamiento hay más controversia todavía. En especial ahora que han salido nuevos tratamientos para una de las dos formas de la enfermedad. En esta artículo me limitaré a enumerar algunos tratamientos.
La zona crítica
Los que hayan leído algunos artículos previos (como éste) saben qué es la mácula: la retina central, la más importante.
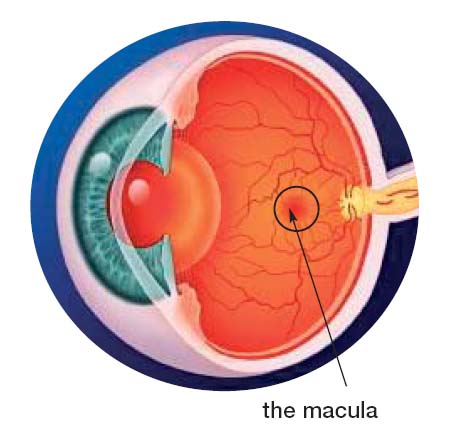
Se acumulan los fotorreceptores (principalmente conos) de forma que son capaces de generar imágenes de alta resolución. Lo que no quedó explicado en el artículo antiguo es que los vasos sanguíneos son cada vez más escasos en la zona de la mácula, conforme nos acercamos al centro. De hecho, en el centro de la mácula existe una zona llamada zona avascular foveal (ZAF) en la que no llegan los vasos sanguíneos.
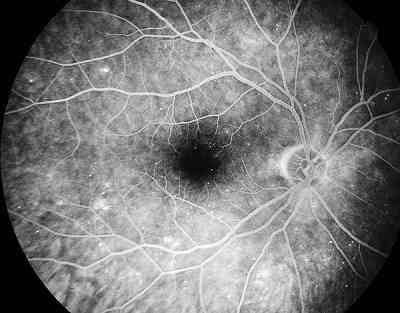
Esta imagen es real, pero no es una fotografía directa del fondo de ojo. Es una imagen de una prueba especial llamada angiofluoresceingrafía (AFG), en donde realizamos fotografías con un filtro especial mientras un contraste entra por las arterias del ojo. En blanco vemos las arterias y venas de la retina. En el centro vemos un hueco negro, es negro porque no llega la circulación de los vasos de la retina. Es la zona avascular (sin vasos) foveal (la fovea es el centro de la mácula). Y no tiene circulación.
Vale, entonces, ¿cómo se alimenta esa zona tan importante de la retina?
En este artículo reciente explicaba que la mayor parte de la retina, la más cercana a la cavidad interna del ojo, se alimenta gracias a esos vasos que vemos en la imagen de la AFG. Y que la parte más externa, los fotorreceptores, se alimentan de la capa de abajo, la coroides. La sangre no llega directamente a los fotorrepectores, y los nutrientes pasan por difusión gracias al epitelio pigmentario. Bien, pues resulta que en el céntro de la mácula, la fóvea, se produce un adelgazamiento de la retina, de forma que van faltando las capas y quedan prácticamente sólo los fotorreceptores. El resto de células (neuronas que modulan y transmiten la información) se quedan rodeando esta zona central, conectadas a los receptores del centro, pero por fuera de la zona.
Para entenderlo mejor, rescato esta imagen que ya he utilizado en otra entrada:
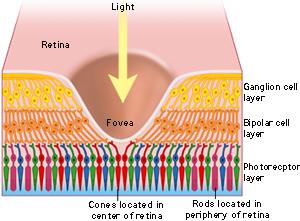
Es un dibujo demasiado esquemático, pero sirve para hacernos una idea. Los receptores están abajo del todo, con colores rojo, verde y azul. El resto de capas de la retina, con las células naranjas y amarillas, se «hacen a un lado». Siguen conectadas a los receptores, pero se inclinan, de forma que en la fóvea el adelgazamiento de la retina hace que casi sólo queden los receptores (y el epitelio pigmentario debajo, claro). Precisamente esta zona es la que normalmente no necesita de la circulación de la retina, por eso es natural que aquí no llege los vasos sanguíneos.
Bien, estamos ya en el la mácula, y en su centro, la fóvea. No llega casi sangre, y además, la demanda de nutrientes y oxígeno es alta. ¿Por qué?. Como decíamos en este artículo, los receptores son las células más necesitadas de alimentación de todo el organismo. Encima, al concentrarse éstos en la mácula y sobre todo en la fóvea, se necesita más nutrientes por unidad de superficie. Y éstos sólo pueden venir a través de la coroides. Explicábamos que en la coroides hay un sistema de flujo alto de sangre para conseguir éste objetivo, y que el epitelio pigmentario cumple un papel fundamental en el intercambio de moléculas. Por tanto, cuando este sistema de abastecimiento comienza a fallar, lo hará por la zona más crítica y delicada: la mácula. En otros lugares más periféricos de la retina no hay tanto receptor junto, así que tardaremos más en ver problemas.
Forma atrófica
Todo se deteriora, todo envejece. Algunos tejidos del organismo tienen capacidad de autorreparación gracias a que las células tienen capacidad de replicación. Pero otros tejidos no, por lo que acusan más el envejecimiento. Las neuronas tienen muy escasa capacidad de regeneración cuando mueren (de hecho, es difícil encontrar neuronas replicándose en el cerebro). En la retina asumimos que esa capacidad simplemente no existe. Y con los fotorrepectores pasa lo mismo: cuando uno muere, ese «pixel» lo perdemos para siempre. Sin embargo, este proceso degenererativo no es exclusivo de los fotorrepectores. Muy al contrario, gran parte del «esfuerzo metabólico» de estas sufridas células es llevado por sus asistentes, las células del epitelio pigmentario. El epitelio pigmentario degenera, se ve incapaz de seguir adelante con tanto intercambio. No puede eliminar las moléculas de desecho que va recogiendo de los fotorreceptores. Estas moléculas son tóxicas, y se acumulan dentro de la célula epitelial (que puede terminar muriendo, por esta y otras causas) y debajo de ella.

En el fondo del ojo se puede ver el acúmulo de moléculas de desecho bajo el epitelio pigmentario. Se ven como manchas amarillentas. Visto al microscopio, se ven como «ampollitas» debajo del epitelio pigmentario, concretamente entre éste y la membrana que separa la retina de la coroides. Esta «ampollita» se llama drusa.

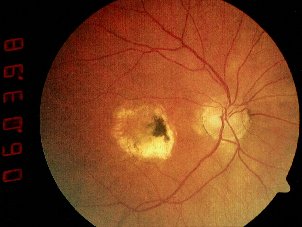
Esta es una imagen real. Vemos que la mácula está plagada de manchas amarillentas, más o menos redondeadas, de distinto tamaño. Son drusas. Es una de las manifestaciones de que el epitelio pigmentario no funciona bien. Y como los fotorreceptores dependen de este epitelio, también sufren. Es el comienzo de la degeneración macular asociada a la edad
Pero el epitelio pigmentario no necesita formar drusas para que veamos que no funciona bien. Como estas células dan el color característico al fondo del ojo, cuando se dañan, se altera la pigmentación. Se producen cambios de pigmentación, que es otra característica de la degeneración macular. En la imagen, aparte de drusas, vemos pequeñas zonas puntiformes más oscuras y otras más claras.

Estas alteraciones van aumentando y convergiendo entre sí. Se va perdiendo la estructura normal de la mácula, y va evolucionando hacia la atrofia, es decir, la ausencia de tejido. Queda con una zona donde ya no hay epitelio pigmentario ni retina funcionante.
El curso de esta enfermedad es progresivo, pero inexorable. Y como es fácil de entender, produce un deterioro serio de la visión. La zona atrófica, el centro, se queda sin receptores, así que se produce una «mancha» en el centro de la visión. Justo en el centro, por donde mejor vemos. El resultado sería más o menos éste:

Arriba se aprecia la imagen normal y abajo cómo vería un paciente con degeneración macular. La visión periférica está relativamente conservada, pero en el centro hay una mancha.
Esta es la forma más frecuente de la enfermedad, en la que el tejido se va deteriorando progresivamente. Se denomina atrófica o «seca». Este último apelativo se refiere a que no es la forma «húmeda» de la enfermedad, que explicamos a continuación.
Forma exudativa
Conforme va apareciendo el proceso degenerativo, los fotorreceptores van quedándose sin oxígeno. Eso acabará con la muerte de estas células, pero mientras, enviarán señales químicas intentando «llamar» a la circulación sanguínea para que venga en su ayuda (lo estoy explicando como si fuera un cuento, pero se entiende mejor así). Recordemos dónde están los vasos sanguíneos:
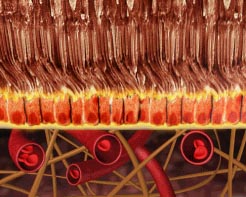
Bajo los receptores está el epitelio pigmentario (aquí de naranja), luego una membrana de proteínas que se ve aquí de amarillo. Y por debajo está la coroides, donde están los vasos sanguíneos. Los receptores están sufriendo e intentan atraer la circulación hacia ellos. Pero no es posible: la membrana de proteínas que separa retina de coroides lo impide. Veamos lo que va ocurriendo:

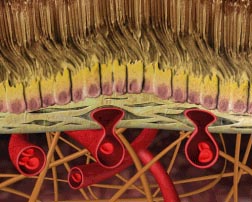
El epitelio pigmentario deja de funcionar bien (ya no está naranja, sino amarillo pálido), y se comienzan a acumular sustancias entre el epitelio y la membrana de separación (una drusa). Esta membrana se comienza a alterar por el material acumulado. Hasta aquí es lo que ocurre con la forma atrófica de la enfermedad, que ya hemos explicado. Pero a veces ocurre que al alterarse esta membrana, se producen agujeros en ella. ¿Y qué pasa entonces?. Hemos dicho que los receptores, que se están «asfixiando», están intentando atraer la circulación. Por lo tanto:
Los vasos de la coroides comienzan a proliferar extendiéndose por los agujeros de la membrana, creciendo bajo la retina. Son capilares y vasos sanguíneos nuevos que se van adentrándose por este territorio nuevo, anteriormente «virgen» a la circulación sanguínea. Podríamos pensar «qué bien, los fotorreceptores por fin van a recibir el aporte que necesitan». Nada más lejos de la realidad. Estos vasos están enfermos y se rompen con facilidad, produciendo hemorragias. Además, por estos agujeros entre la retina y la coroides no sólo pasan vasos sanguíneos, sino otras células, concretamente las responsables de producir las cicatrices (los fibroblastos). Nunca tenían que estar aquí. La retina es un tejido muy parecido al cerebro, es muy delicado, y están entrando estirpes celulares de tejido de sostén, como los tendones, las cubiertas fibrosas, etc. Los fibroblastos comienzan a proliferar, extendiéndose, desestructurando toda la zona rápidamente. Las señales químicas que producen los receptores indican sufrimiento celular, y los fibroblastos reaccionan intentando reparar el tejido, produciendo una cicatriz.
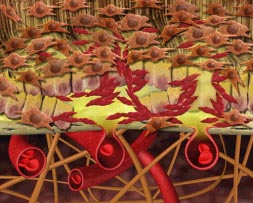
Por tanto, el esfuerzo reparador se vuelve en contra nuestra. Se produce un proceso de cicatrización muy destructivo, y los vasos sanguíneos enfermos sangran. La sangre acumulada es muy tóxica para la sensible retina.
Esta proliferación de tejido nuevo bajo la retina se denomina exudación, y es la variante exudativa o «húmeda» de la enfermedad. Es húmeda por la participación de sangre.
Veamos imágenes reales:
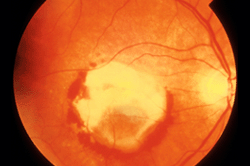
Vemos una lesión de blanco intenso en el centro de la retina. Es una cicatriz, más blanca que la atrofia que hemos visto en la forma «seca» de la enfermedad. Alrededor de la cicatriz (por debajo y a los lados) vemos manchas rojas. Es sangre, un sangrado de los vasos anómalos.
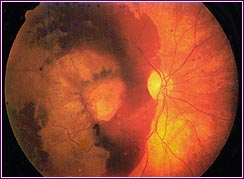
En este caso el sangrado es muy grande, la hemorragia se extiende de arriba a abajo. Recordemos que la sangre está entre la retina y la coroides. Al mirar el fondo del ojo, la sangre está debajo de la retina. Volvamos a ver un esquema:

El nombre de esta formación de vasos sanguíneos y tejido fibroso que proviene de la coroides se llama membrana neovascular o neovascularización coroidea. Cuando esta membrana sangra es fácil de ver. A veces es lo suficientemente grande como para localizarla directamente, sin necesidad de sangrado:
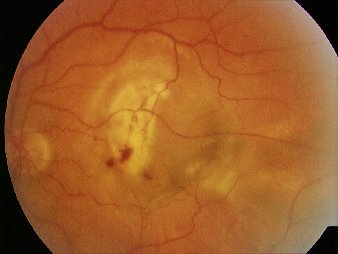
En esta fotografía hay tres pequeñas hemorragias que nos dan una pista. Pero aunque no estuvieran, vemos algo abultado y redondeado por debajo de la retina, que está deformando los vasos sanguíneos de por encima. Incluso apreciamos como una sombra oscura.
Pero si la membrana neovascular es pequeña y todavía no sangra es más complicada de encontrar. Para estos casos recurrimos a la prueba que hemos dicho antes, la angiofluoresceíngrafía (AFG):
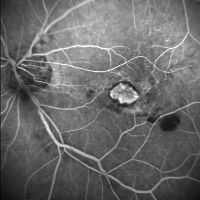
En el centro tendríamos que ver la zona oscura (el centro de la mácula no tendría que tener aporte sanguíneo visible). Sin embargo, está ocupado por una formación irregular y bien delimitada, que ha captado el contraste precisamente porque por ahí circula la sangre: la membrana neovascular.
Esta forma húmeda es más peligrosa que la forma seca, y quita más visión y con mucha más rapidez.
Causas
En resumen, la mácula que es la zona de más gasto y por tanto la más delicada, se deteriora precozmente con respecto al resto de la retina. Cuando es un deterioro progresivo tenemos la forma seca, y cuando aparece el esfuerzo de aportar sangre y regenerar la zona, sobreviene la forma húmeda, que es peor.
Pero, ¿por qué ocurre esto?.
– La causa más importante se deduce por el título del artículo: la edad. Esto es producto del envejecimiento de la retina. Por eso, el nombre de la enfermedad es degeneración macular asociada a la edad, y su acrónimo es DMAE. También recibe el nombre de degeneración macular senil.
– También hay un componente genético muy demostrado. Los hijos de personas con DMAE tienen más predisposición a padecerla. Pero claro, cuando alcancen la edad. No la van a tener con 40 años.
– El resto de las causas ya son más controvertidas. Los factores que afectan al riego sanguíneo parece que propiciarían la aparición de la enfermedad: diabetes, hipertensión, colesterol, tabaquismo, etc. Se cree que la exposición crónica a la radiación ultravioleta puede acelerar el proceso. Todavía no está todo bien establecido.
Tratamiento
Complejo. Muy complejo. Para la forma atrófica, más bien poco. Existen complejos vitamínicos que se venden para la DMAE. Pero hay que tener muy claro:
– No hay nada que cure el daño producido. Las lesiones son irreversibles
– Estas vitaminas teóricamente intentan prevenir la aparición de la enfermedad. Sin embargo, siguiento los criterios estrictos de medicina basada en la evidencia, no han demostrado su eficacia.
En cuanto a la forma húmeda, existen varios tratamientos. Sigue siendo mucho peor tener la forma húmeda que la seca aunque haya tratamientos eficaces. Se han probado (con diferentes grados de éxito) varias formas de eliminar o por lo menos detener la membrana neovascular. No voy a entrar en explicar los tratamientos, en parte por la gran controversia existente, en parte por la complejidad (cada uno me llevaría un artículo separado), y también porque ya me está quedando un artículo demasiado denso y tampoco es cuestión de seguir aburriendo al personal. Sólo nombraré los más usados: fotocoagulación convencional, terapia fotodinámica, termoterapia transpupilar, triamcinolona intravítrea, y los revolucionarios antiangiogénicos.






28 diciembre, 2006
Gracias a CPI y al rondo de posts que habéis hecho hoy he llegado hasta aquí. Y éste post precisamente me ha parecido sumamente interesante puesto que mi abuela sufre esta enfermedad y la información al respecto no está del todo clara. Sobretodo en lo que respecta a la posible curación. Creo que determinados programas televisivos y noticias sobre investigación con células madre confunden (aunque sea sin intención) a la gente mayor que la padece con expectativas, bien falsas o bien a muy largo plazo.
Un saludo.
30 diciembre, 2006
Gracias por leerme. Bienvenido a mi foro, espero que te sirvan de ayuda también otros artículos.
Un cordial saludo.
25 enero, 2007
Que tan bueno puede ser […]
25 enero, 2007
No quiero que salga en el blog publicidad de productos, por eso edito el mensaje. No he hablado a propósito de los últimos tratamientos de la degeneración macular asociada a la edad. Hay controversia y tenemos que esperar los resultados de los estudios a largo plazo.
Un saludo.
2 febrero, 2007
Estupendo el artículo, Ocularis. Sumamente didáctico. Enhorabuena.
Me surge una duda: Aunque explicas que la enfermedad declarada prosigue su curso de forma inexorable ¿todas las denegeraciones maculares seniles secas avanzan? Te lo pregunto porque he oído que hay mayores que las sufren en faees inciales (pocas drusas) o intermedias, años y años en el ojo o los ojos en que se les declaró, así mucho tiempo; como si la evolución se hubiese detenido.
¿Podría significar que la enfermedad prosigue su curso hasta la ceguera total o la pérdida de la visión central, pero hasta que se alcanza la fase final pueden transcurrir muchos años; -no como una gripe que dura siete días, siempre-?
Muchas gracias. Espero tu próximo artículo cn verdadero interés. ¿Sobre qué tratará?
Un afectuoso saludo.
2 febrero, 2007
Hola Jr:
Gracias por leerme y por tu valoración. No, no todas las degeneraciones maculares asociadas a la edad (DMAE) avanzan. Mejor, dicho, no siempre objetivamos una pérdida de visión inexorable.
De hecho, es bastante habitual encontrar algunos signos de envejecimiento en el fondo del ojo (drusas, alteraciones leves del epitelio pigmentario) con visiones muy buenas. En estos casos, muchos oftalmólogos ni siquiera ponemos el diagnóstico de DMAE, y reservamos este diagnóstico cuando ya hay pérdida visual.
De todas formas, se acepta que la enfermedad va evolucionando. Lo que pasa es que si la diagnosticamos en fases iniciales con 87 años, muy posiblemente no la veamos evolucionar hasta la pérdida severa de visión.
En cuanto al próximo artículo, va sobre uveítis (si quieres una «programación anticipada», como en la televisión, aquí tienes la lista de artículos que están por venir).
Un saludo.
4 febrero, 2007
Hola Ocularis.
Te planteo una duda. Imaginemos dos ojos con degeneración macular, que por la hemorragia o la atrofia seca tengan ambas máculas inservibles. La pregunta es, ¿cómo enfocan esos ojos? En el campo periférico puede haber objetos lejanos y cercanos. ¿Enfocan alguno? ¿Quedan los cristalinos ya sempiternamente sin enfocar?
Gracias. Un abrazo.
4 febrero, 2007
La acomodación, que es el principal mecanismo de enfoque, no sólo se realiza con la información de la mácula. El resto de la retina también colabora. Pero hay que tener en cuenta que la degeneración macular asociada a la edad aparece por definición en personas mayores, que tienen la vista cansada y por tanto la acomodación es ineficaz. Es más: con mucha frecuencia ya estań operados de cataratas, con lo que no hay cristalino para acomodar.
Un saludo.
5 febrero, 2007
Buenas tardes ocularis, en general tu articulo me parece completo y bien centrado en el concepto de la enfermedad, pero le encuentro un fallo grave, muy grave para personas como yo. […] te comentaba que me parecía que el artículo tenía un fallo, es sólo englobar a las personas mayores, yo no tegno antecedentes familiares y con 21 me apareció la enfermedad.
GRACIAS POR TODO
5 febrero, 2007
Realmente no hay fallo. La forma «húmeda» de la degeneración macular asociada a la edad (DMAE) es una neovascularización coroidea, pero eso no quiere decir que todas las neovascularizaciones coroideas se deban a la DMAE. De hecho hay otras causas: miopía, traumatismos, idiopática, etc.
Cuando toque hablar de la miopía, volveré hablar de la neovascularización coroidea, en este caso en jóvenes. Tocará aproximadamente dentro de nueve artículos (lo puedes ver en la lista de artículos pendientes).
Un saludo.
8 febrero, 2007
Necesito información acerca del tratamiento de terapia fotodinamica con triamcinolona intravítrea y el uso posterior de la antiangiogénicos intravítreos
12 febrero, 2007
hola: realmente me sirvio mucho leer este articulo…esta muy completo… y entendible.
[…]
12 febrero, 2007
Inma: El tratamiento de la degeneración macular «húmeda» es un tema interesante, sobre el que no he entrado a propósito. Es pronto para evaluar la eficacia a largo plazo de los antiangiogénicos, aunque la impresión es que el cuadro mejora. Es un tema muy de moda, tanto los resultados por sí mismos, como combinados con tratamientos anteriores (terapia fotodinámica, triamcinolona, etc). En cuanto a indicaciones y resultados, estamos esperando resultados más amplios y consistentes. Hay una guerra comercial muy importante en cuanto a los diferentes angiogénicos (resultados, complicaciones, eficacia, etc), y no quiero meterme en el tema.
Jorgelina: Me alegro de que te haya servido. Un apunte: he explicado la degeneración macular asociada a la edad, que es la que aparece en personas mayores. No he hablado de las degeneraciones maculares en general.
28 febrero, 2007
Apreciado Ocularis:
Sigo tu blog dese hace meses y hoy he conocido una circunstancia que no comprendo bien. Quizá la has explicado, pero no recuerdo habértela leído en ninguno de los artículos.
Se trata de una hemorragia o neovascularización sobrevenida unos años tras el descubrimiento en la mácula (por eso te hago la pregunta en este artículo) de unas manchas amarillas. Empero éstas no eran drusas, sino «grietas» (creo que el nombre en inglés es LACKER CRACK LESION.
Dada la facilidad expositiva a que nos tienes acostumbrados, me atravo a preguntarte qué es una (o unas) LACKER CRACK LESION (o LESIONS y cómo se llaman en castellano.
Como siempre, gracias por tu blog y, sobre todo, por su amenidad y fácil comprensión.
Un saludo.
28 febrero, 2007
De esas lesiones todavía no he hablado, hablaré de ellas en el artículo sobre la miopía (está en la lista de artículos pendientes, que la puedes visitar desde el panel superior)
Un saludo.
28 febrero, 2007
Estaré atento.
Gracias y un saludo.
28 febrero, 2007
Un placer.
14 marzo, 2007
Enhorabuena por el artículo.
Mi pregunta: ¿Qué perspectiva de futuro tiene el tratamiento mediante células madre en la degeneración macular en personas jóvenes? ¿Es plausible dicho tratamiento a corto plazo o por el contrario habrá que esperar algunos años para una solución eficaz? ¿Se podría hacer alguna estimación?
Muchas gracias
16 marzo, 2007
El tema del artículo es la degeneración macular asociada a la edad. Degeneraciones maculares en jóvenes hay muchas y de diferente naturaleza; al hablar de enfermedades diferentes es difícil contestar unívocamente con respecto a futuros tratamientos. A corto plazo no es plausible el tratamiento con células madre. La perspectiva es buena, en el sentido de que no nos cuesta nada ser optimistas.
Estimaciones se pueden hacer pocas, ya que todavía hay fases de la investigación que no están ni comenzadas.
1 abril, 2007
[..] degeneración macular asociada a la edad, me podrían enviar información acerca de esta enfermedad gracias por todo
1 abril, 2007
La información que ofrezco es la de este artículo. Para cuestiones más concretas, no dudes en preguntar a tu oftalmólogo.
11 marzo, 2008
Gracias por todas las informaciones que nos brindas. He leido tu comentario sobre tratamiento con celulas madres para degeneracion macular de gente joven. Por extension debo aplicar el mismo criterio para los que la sufrimos y tenemos edad avanzada o se han logrado resultados concretos con estas intervenciones en estos casos.
Mis gracias anticipadas,
11 marzo, 2008
De nada, Alfonso.
Un saludo.
30 mayo, 2008
Estimado Ocularis:
Primero que nada quería felicitarte por esta fascinante pagina que a modo sencillo, despliega toda la energía de tu didáctica, para que llegue a nosotros.
Inicialmente descubrí tu página por casualidad, navegando en la red, pero afortunadamente me di con una valiosa fuente información que atiende a muchos de mis interrogantes y a la vez siento placer leer información científica de este modo tan practico y generoso. (sin nombrar las atrapantes notas donde expones datos anecdóticos, como la visión de halcón… siempre me lo había preguntado pero recién en este blog me entere que tienen en su visión, tantos “accesorios” extras en su aparato visual que marca la diferencia con el nuestro)
Por otro lado me sorprende ver la facilidad que tenes al hacer llegar tus conocimientos a la gente por la cantidad de agradecimientos que están plasmados en tu blog. Como veras acá hay un lector mas que a quedado fascinado y te agradece el haber respondido tantos interrogantes a temas tan intrigantes e importantes.
[…]
Esperando una respuesta de tu parte, quedo eternamente agradecido por este blog y te volvo a felicitar por este tremendo trabajo que espero sigas poniéndole la energía y calidad que le diste hasta ahora.
Atentamente Ariel
30 mayo, 2008
Hola Ariel: Me alegra mucho que este blog te resulte interesante y agradezco que me sigas leyendo.
He borrado la parte de tu comentario que incluía información personal para adecuarnos a las normas del blog. Por otra parte, me preguntas una duda sobre diagnóstico diferencial entre dos enfermedades de la mácula, que realmente no tienen mucha complejidad diferenciarlas entre sí, pero ya hay que «preparar» un poco el ojo y acostumbrarse a ver angiografías.
Espero que lo entiendas.
Un cordial saludo.
12 junio, 2008
Hola de nuevo y al contrario muchas gracias a vos por leer y contestar mi inquietud.
[…]
Simplemente te quería dar las gracias por atender a mi inquietud, porque en todo el conjunto de tu formación como medico denotas algo muy importante que en tu formación no se desprendió de vos y es tu lado humano, ya que ninguna terapia por más moderna que sea puede aliviar a los afectados de lo mas doloroso de una patologia… el miedo.
Omite esto también si lo deseas: Y vos con este esfuerzo y este blog, me explicaste más que a los innumerables especialistas a los que acudí y en mis esfuerzos estériles de buscar una explicación, solo recibí una comunicación no verbal en la que me indicaban “urgencia de tiempo” en ellos sin responderme nada. Deberían al menos dar alternativas (Buenas o Malas) o aun mejor, tomar tu ejemplo (dado que nunca niegas información).
Tenes que sentirte orgulloso de hacer llegar tu vocación a través de este instrumento (Internet) porque el alivio a la gente afectada (pacientes) no solo se la das en tu área física (clínica), sino que generosamente calmas nuestras inquietudes, dudas y miedos con tu esfuerzo y llega a mas de uno de nosotros, como este argentino por vos sabe de su afección.
Sencillamente Gracias
12 junio, 2008
Hola Ariel:
Por la propia filosofía del blog, prefiero que no se convierta en un intercambio de experiencias personales (en internet hay muchos foros con esa finalidad), sino centrarlo más en la divulgación. Por eso omito algunos párrafos, no por lo que «quiera» en ese momento.
Te agradezco mucho tus palabras, testimonios como el tuyo me animan a seguir escribiendo. Estoy seguro que si no recibiera este tipo de apoyos, el blog hubiera acabado hace años.
Un cordial saludo.
30 junio, 2008
Hola nuevamente ocularis!
Aprovechando que este es un blog divulgativo. Se me plantearon unas preguntas que seguro las tienes y podrían develar mi intriga.
Una persona con maculopatía degenerativa húmeda:
Que contraindicaciones tiene? Puede reírse a carcajadas? Correr? levantar pesos? leer mucho tiempo? …es decir: existe algún riesgo en algún tipo de que hacer cotidiano que signifique un riesgo?
Leyendo tu artículo sobre “cuidado de la vista” vi que no había muchas opciones para prevenir la gran mayoría de las afecciones, pero en el de “deporte” el abanico se expandía en lo que respecta a afecciones. Por ello nació mi intriga y mas aún en un paciente con esta afección (Maculopatía)… cuales son sus limites?? Y de que es conveniente que se cuide o prevenga??
Ansioso espero tu respuesta. Un saludo y hasta pronto.
Ariel
1 julio, 2008
Mi objetivo principal es explicar en qué consisten las enfermedades y los tratamientos de los ojos. No es dar consejos prácticos al paciente, cada uno es diferente y no me gusta generalizar. Para resolver esas dudas, lo mejor es preguntar al oftalmólogo.
8 septiembre, 2008
Hola ocularis. Soy residente de familia.
Encontré este blog hace un tiempo, y ahora que estoy en mi rotatorio de «ojos», vuelvo aquí.
Lanzarse a ver fondos de ojo y mirar por la lámpara de hendidura sin tener mucha idea de lo que debes esperar ver… es difícil.
Gracias por la currada que te pegas. Se hace ameno dentro de lo difícil que me parece la especialidad.
Un saludo
9 septiembre, 2008
Hola Belén:
Gracias por leerme. Para mí es un placer ayudar a los colegas.
Un cordial saludo.
10 septiembre, 2008
[…] Últimos comentarios Ocularis en: El ojo vagoOcularis en: Desprendimiento de retina (I): causas y clínicaOcularis en: La miopíaOcularis en: Coroidopatía serosa centralOcularis en: Degeneración macular asociada a la edadOcularis en: Visión binocularmarce en: El ojo vagoYirali en: Desprendimiento de retina (I): causas y clínicaBelén en: Degeneración macular asociada a la edadAndres en: Coroidopatía serosa central […]
15 octubre, 2008
[…] Los tratamientos más utilizados de la inyección intraocular pertenecen principalmente a dos tipos de familias:- Corticoides: son antiinflamatorios muy utilizados en medicina. En la retinopatía diabética, se han principalmente para el edema macular. Pueden producir efectos secundarios (aumento de presión intraocular, cataratas). – Antiangiogénicos: Tenemos menos años de experiencia en su uso intraocular comparado con los corticoides. Tienen bastantes menos efectos secundarios que los corticoides. Como su nombre indica, inhiben la angiogénesis, la aparición de vasos sanguíneos. Por tanto van bien contra los neovasos. Estos mismos fármacos se utilizan en otra enfermedad ocular que también cursa con crecimiento vascular: la degeneración macular asociada a la edad, en su forma húmeda. Ya mencionamos este tratamiento en el artículo enlazado. Curiosamente, estos factores pro-angiogénicos (que estimulan los neovasos y son inhibidos con el fármaco) también juegan un papel en el edema macular, por lo que los antiangiogénicos también son eficaces para dicho edema. El problema es que le pasa lo mismo que con los corticoides: el efecto es pasajero. Además, la experiencia utilizando antiangiogénicos en el edema macular es menor que usando corticoides. Sin embargo, debido a los importantes efectos secundarios de estos últimos, cada vez hay más estudios científicos que evalúan la eficacia de los antiangiogénicos en el edema macular. […]
14 noviembre, 2008
He leido que empieza a usarse el implante de células madre del propio paciente para la regeneración de la mácula ¿podría tener algún efecto secundario? Podría dar su opinión sobre este tratamiento. Gracias
16 noviembre, 2008
Creo que todavía no se utiliza en la práctica habitual. ¿Me puedes referenciar dónde lo has leído?
17 noviembre, 2008
No es un tratamiento habitual pero tampoco ya experimental. He leido las referenciaa a este tratamiento en Medline y estos son al menos dos ejemplos de que se realiza con pcientes reales:
http://www.xcell-center.es/news/successful-macular-degeneration-treatment.aspx
http://oftalmologia-peru.blogspot.com/2007/10/repoblamiento-macular-con-celulas-madre.html
17 noviembre, 2008
He estado repasando la última bibliografía del MedLine, y coincide con lo que comentan en los congresos a los que voy: sigue siendo experimental.
– La primera página que me pones puede parecer seria y formal, pero una lectura por encima sabiendo un poco de la enfermedad, desmonta la estafa. Te habla de una degeneración macular en un ojo, y en el otro está sano. Ponen tratamiento en ambos ojos, y te enseñan los resultados en el ojo sano, en el que no tienen la enfermedad. La supuesta mejoría te la indican con el campo visual, que es un test más subjetivo que el que usa de forma habitual, que es la agudeza visual. El campo visual no demuestra característicos defectos centrales típicos de la degeneración macular, sino defectos periféricos inespecíficos. Por otra parte, es habitual que los segundos campos visuales salgan mejor (sin tratamiento, y con cualquier tratamiento también), debido al efecto aprendizaje.
– En la segunda web habla de un tratamiento prometedor en el futuro. Nada más. Aparte, contiene varias inexactitudes, como que es un procedimiento inocuo.
18 noviembre, 2008
Muchísimas gracias. Aunque sigo pensando que este tratamiento podría ser el definitivo, seguiré esperando con un poco más de paciencia.
21 noviembre, 2008
Un saludo para tí, Mariajo.
11 enero, 2009
[…] Sin embargo no es así, la mancha ciega no supone un problema para el ser humano. Son varias las razones. La primera es que pese a estar relativamente cerca del centro (a unos 17º), no está propiamente en el centro del campo visual. Como hemos explicado en numerosas ocasiones, el uso que hacemos de nuestra retina (y por tanto, de nuestro campo visual) no es igual en todas las zonas. Tenemos clarísima preferencia por el centro de la retina, la mácula (y concretamente la fóvea). Aquí es donde tenemos gran resolución de imagen, se corresponde a los 10º centrales de nuestro campo visual. Estirando mucho, los 15º centrales constituyen la zona de visión que ofrecen auténtica calidad de imagen. El resto (es decir, la gran mayoría del campo de visión) tiene una resolución muy baja, nos permite ver movimiento, colores, formas grandes, pero poco más. Así, vemos detalles groseros y grandes en la periferia y en seguida enfocamos con el centro. Por tanto, una zona menos sensible dentro del campo de visión (cuyo nombre técnico es escotoma) tendrá importancia si:- Afecta a los 10-15 grados centrales, o – Siendo periférico, tiene gran extensión. […]
12 enero, 2009
como están actualmente (enero 2009), me refiero a resultados, los tratamientos con infiltraciones antiangiogénicos intravitreos. ¿Son totalmente fiables ?
12 enero, 2009
La intención de este blog es informar de forma general sobre enfermedades y tratamientos, no ofrecer consejos directos y concretos a la hora de tomar una decisión sobre la salud. Para ello lo mejor es la consulta médica.
Un saludo.
10 febrero, 2009
[…] Degeneración macular asociada a la edad: Aquí tenemos la primera causa de ceguera, como España. Si bien no hablamos de ceguera completa, se puede producir una pérdida en el campo visual central de ambos ojos muy severa. […]
1 marzo, 2009
Hola Ocularis
Nuevamente enhorabuena y muchas gracias por la labor que estas realizando con este blog.
El 5 de febrero de 2007 contestaste a Lorena Zoco que tenias como articulo pendiente la neovascularización coroidea en personas jovenes (o degeneracion macular humeda en personas jovenes, que supongo que es lo mismo), asi que me gustaria que me dijeras si has escrito ya ese articulo y donde puedo encontrarlo.
Muchas gracias y un afectuoso saludo.
3 marzo, 2009
Sí, es el artículo monográfico sobre la miopía.
Un saludo.
31 marzo, 2009
Muchas gracias por tu gran articulo:hoy me han diagnosticado la degeneración macular senil.Aun no sé en que estadio la tendre `por que aùn no me han hecho las pruebas´,pero ahora sé a que me puedo atener, y aunque las perspectivas no son muy alagüeñas ,casi es preferible saber a que tevas a enfrentar.
3 abril, 2009
De nada, un placer ayudar.
17 mayo, 2009
He estado leyendo su artículo sobre la Degeneración macular, con interés. Mi esposa, […] Preguntas: ¿Ha hecho ya el artículo sobre la DMEA «húmeda»? En un dominical […]
18 mayo, 2009
La pregunta me intriga: este artículo está dedicado a la DMAE, con un apartado grande a la forma «húmeda». Considero que ya he hablado de la enfermedad.
He tenido que borrar la información particular para acomodarnos a las normas del blog. Por otra parte, sobre referencias a estudios experimentales ya he explicado en comentarios previos (ver más arriba). La investigación es eso: investigación.
Un saludo.
3 julio, 2009
MUY BUENO EL ARTICULO SOBRE LA DEGENERACION MACULAR.
LA PADEZCO HACE YA MAS DE DIEZ AÑOS(AHORA TENGO 35)Y ES AHORA CUANDO LA EMPIEZO A ENTENDER.
MI OFTALMOLOGO SIEMPRE ME DIO RESPUESTAS ALGO DIFUSAS SOBRE EL TEMA.
MUCHAS GRACIAS
7 julio, 2009
De nada, Silvia, es un placer.
22 julio, 2009
OCULARIS..
existen tratamientos experimentales con camaras o con algun aparato para recuperar la vision secundaria a la degenracion macular.
paola
24 julio, 2009
Algo parecido. Hay tratamientos con cámaras, pero no se recupera la visión, no en el sentido en el que entendemos «recuperación». Ofrecen una ayuda visual, pero no es comparable a la visión perdida.
26 julio, 2009
Envié una pregunta hace unos minutos que no quisiera se interprete como una consulta personal. Es la primera vez que ingreso a este blog, (lo desconocía)y me pareció muy interesante. Después de enviar mi pregunta, continué navegando en este blog y encontré la sección donde se solicita no enviemos preguntas como consultas personales; debido a esto solicito por favor me permitan reestructurar la pregunta que hice anteriormente donde inclusive mencioné los medicamentos y gotas que me recetaron. Por favor no se inteprete como una consulta personal lo que envié, pero como sé que puede parecerlo envío nuevamente mi pregunta con otra estructura agradeciendo no publicar mi comentario y pregunta anterior sino la siguiente para no salirme del buen objetivo de estos artículos:
Me pareció muy interesante el artículo y quisiera saber si la maculopatía degenerativa es lo mismo que maculopatía serosa central, ya que esta última me la diagnosticaron hace un mes en el ojo izquierdo y estoy procurando informarme más al respecto. Por otro lado quisiera saber si la maculopatía degenerativa que se menciona puede terminar presentándose en los dos ojos o qué probabilidades existe de esto en una persona o bien la estadística al respecto en caso de existir.
Gracias por su atención.
26 julio, 2009
He leído más de 30 páginas sobre este tema y este artículo es el más claro que he encontrado. Felicidades por su esfuerzo de transmitir los conocimientos en términos sencillos.
27 julio, 2009
Gracias por leerme, Veva. En cuanto a tu duda, me temo que no puedo ayudarte. No puedo saber a cuál de los artículos del blog corresponde el diagnóstico que te han hecho. En cualquier caso, te aconsejo preguntar directamente a tu oftalmólogo, que te podrá dar una explicación mucho más personalizada, adaptada y concreta que cualquier artículo general de internet (incluido este blog).
Un saludo.
29 septiembre, 2009
[…] Ésta es la etapa en donde más se va al oftalmólogo. Por supuesto, aparecen las cataratas, y aunque al final todo el mundo acaba teniéndolas, la velocidad con la que se desarrollan es muy variable. Cada vez es más frecuente (y preocupante) la degeneración macular asocidada a la edad, que es la causa más importante de ceguera irrecuperable en esta franja de edad. […]
5 octubre, 2009
Gracias por tanta informacion tan Valiosa la cual le agradecemos muchisimo.
Ocularis… Desde cuando se empiezan a aparecer los primeros sintomas hasta cuando el paciente ya esta en el estado como lo muestran las fotografias de los dos niños, existen estadisticas del progreso de la degeneracion macular? Tiene un patron de progreso? Se podria pensar en retardar el progreso?
Apreciando su atencion,
6 octubre, 2009
Realmente me estás haciendo preguntas que no puedo contestar de forma genérica. Me pides información del pronóstico, y posibilidades terapéuticas, y eso ya forma parte del acto médico. Lo mejor es que te conteste el oftalmólogo en la consulta.
Un saludo.
4 noviembre, 2009
hola tengo 33 años […]
gracias por todo el articulo que has escrito , me sirve para conocer mejor otro tema, hasta ahora conocia casi todo lo relativo a una uveitis,([…]). Ahora talvez tendre que aprender otra cosa mas….. MUCHAS GRACIAS POR LA INFORMACION QUE EDITAS.
4 noviembre, 2009
De nada, Eva. He tenido que borrar la información personal para adecuarnos a las normas del blog.
24 enero, 2010
¡dios mio! con q claridad se pueden llegar a explicar conceptos q en la carrera nos explican de manera tan complicada (con Kanski incluido). Enhorabuena por este blog ya q estoy segura que se ayuda a muchas estudiantes de medicina a entender la patologia ocular de una manera clara, concisa y a partir de conceptos básicos.Grácias
24 enero, 2010
Es un placer, carmen
26 enero, 2010
no se si es adecuado preguntar esto aquí ya que es una qüestión un tanto específica, pero bueno…¡yo lo intento! no acabo de entender donde se encuentra realmente la membrana epiretiniana (¿en el espacio subretineano?) y de que vasos se fibrosa (¿de los coroidales?). Muchisimas grácias aunque entenderé una ausencia de respuesta.
29 enero, 2010
En el artículo no hablo de membrana epirretiniana, me temo.
Un saludo.
4 febrero, 2010
Una duda que me ha surgido.
Aunque el mecanismo original es diferente en la RD y la DMAE; en la primera por fallo de la microcirculación y en la segunda por envejecimiento del epitelio pigmentario, la respuesta neovascular utiliza los mismos elementos bioquímicos no?
Entonces, por que no ascienden los vasos en la DMAE igual que en la RD ??
A lo mejor te he entendido mal, pero lo que he entendido es que los vasos en la DMAE se quedan entre Bruchs y el epitelio; mientras que en la RD ascienden pudiendo llegar a la capa más interna de la retina, pudiendo así producir hemorragias vítreas.
Un saludo.
7 febrero, 2010
La membrana neovascular de la DMAE exudativa y los neovasos de la RD comparten mediadores químicos, pero son enfermedades con importantes diferencias. La RD proliferativa es una respuesta directa a la isquemia, y el tratamiento de mayor y mejor eficacia demostrada es la panfotocoagulación retiniana, que disminuye la isquemia. La membrana neovascular subrretiniana no es la respuesta directa a cambios isquémicos, sino secundaria a un deterioro anatómico de estructuras que hacen de barrera entre la coroides y la retina (la membrana de Bruch y el epitelio pigmentario). La localización anatómica es completamente diferente: los neovasos salen por fuera del plano retiniano, hacia la parte interna (cavidad vítrea) y casi siempre se originan en vasos de la circulación retiniana. La membrana neovascular no sólo son vasos sanguíneos, hay un tejido fibroso acompañante que crece entre la retina neurosensorial y el epitelio pigmentario, o bien entre el epitelio y la membrana de Bruch. La membrana suele afectar a la mácula y alterar la función y la estructura de la retina. Los neovasos no suelen afectar directamente a la mácula ni producir daño directo o precoz en la retina.
Un saludo
19 febrero, 2010
Demasiado bueno el blog. Ha sido el lugar donde he encontrado mas información al respecto, y fácil de entender.
Hay manera de detener la DMAE «seca» en un estado poco avanzado? Entiendo que es irreversible lo que ya ha hecho pero espero que no siga incrementando aun con tratamiento.
20 febrero, 2010
Creo que en el apartado tratamiento del artículo contesto a tu pregunta.
Un saludo.
19 marzo, 2010
EStimado amigo: Es intersantisimo todo el contenido y realmente sí que lo leemos personas de 40 años porque tenemos padres , como es mi caso, que padecen la enfermedad y que precisamente no son los que van a leer internet normalmente. ASí que ánimo porque esto nos interesa muchísimo .
Mi padre tiene la forma seca , pero en un ojo es incipiente,por lo que pensamos que podría tener tratamiento ..
muchas gracias por tu labor
Aurora
14 octubre, 2010
ESPERO PUEDAN SEGUIR PONIENDO MAS ARTICULOS RELACIONADOS CON LESIONES EN LOS OJOS, SALUDOS
21 octubre, 2010
[…] en ¿Cuántos megapixels tiene nuestro ojo? (4º parte)NUAN VASQUEZ TOLOZA en ConjuntivitisCandy en Degeneración macular asociada a la edadGabriella en Coroidopatía serosa […]
28 octubre, 2010
Ayer me encontré casualmente una web que anuncia una clínica en Denia que ofrece:
«Tratamiento de la Degeneración macular ( DMRE ), de la Retinopatía Diabética, del ojo seco y del Glaucoma (del ángulo abierto) a través de Acupuntura»
Creo que deberían estar perseguidas estas prácticas que aunque no causen daño al paciente le crean falsas ilusiones.
28 octubre, 2010
Es muy interesante lo que me comentas.
¿Podrías darme la dirección web?
5 noviembre, 2010
Cuando se dice que los enfermos de DMAE pierden la visión central y mantienen la periferica.
En la evolución maxima de la enfermedad ¿ que porcentaje de visión les queda o grado de autonomia ?
Muchas gracias por toda su generosidad compartiendo su conocimiento.
8 noviembre, 2010
Varía en cada caso, no es posible estabecer un «máximo general», porque en la evolución final de un caso puede haber más daño que en otro. Además de otra serie de factores: si es un problema bilateral, si es simétrico, si concurren otros problemas oculares, etc.
10 noviembre, 2010
Gracias de nuevo. Si fuera posible posible otra pregunta. He oido decir que esta a punto a salir un nuevo medicamento para el tratamiento de la Macula Seca. ¿ sabe algo del tema ? ¿ nos podía avanzar en que consiste y en cuanto tiempo considera estará disponible ?
Mil gracias de nuevo.
10 noviembre, 2010
Me remito a lo dicho en el artículo: siguen saliendo «nuevos medicamentos» para la degeneración macular en su forma seca, y todavía no hay ninguno con suficientes criterios para ser recomendados a la población general.
23 noviembre, 2010
Gracias de nuevo.
17 noviembre, 2010
He encontrado este foro y me ha parecido interesantísimo por la forma en que trata la DMAE. Un familiar está afectado por este problema y, además del tratamiento con angiogénicos, me gustaria poder ayudarle a recuperar su atonomía anterior.
He visto algunas posibilidades de «rehabilitación», como las que anuncian […]
¿Podría decirme si esto es real?
Muchas gracias.
Henar
27 noviembre, 2010
Claro que la «rehabilitación» es real. Pero no se cambia la anatomía ni las capacidades funcionales del ojo. No se trata de un tratamiento de la enfermedad, ni se cambia la evolución ni el pronóstico. Se trata de utilizar de forma eficaz la visión que queda.
8 junio, 2011
A mi madre le detectaron una degeneracion en la macula y sin un mejor detalle de lo que la enfermedad es y gracias a este sitio pude tener mejor claridad y hemos podido entender mejor lo que esta pasando sobre todo por que mi madre tiene 58 años y ha sido complicado para ella te agradesco ocularis por darnos mejores detalles y que nos hablen con claridad.
19 junio, 2011
Gracias por el articulo pues me ha aclarado mucho. Soy médico y he realizado una busqueda para conocer el limite de peso recomendando a un trabajador con DMAE y solo he leido un articulo que ecomiendan no manejas cargas superiores a 25 Kg. Con caracter general ¿esta de acuerdo con ese limite de cargas?Muchas gracias
23 junio, 2011
Me entran muchas dudas al respecto.
– La DMAE por definición es una enfermedad de personas mayores. Es muy raro que una persona en activo tenga una DMAE, por lo menos una DMAE clínicamente relevante. Será una maculopatía, una degeneración macular de otro tipo, pero difícilmente una DMAE
– No entiendo la relación entre manejo de cargas y DMAE. No se trata de agujeros maculares, lesiones periféricas predisponentes a desprendimientos de retina, tracciones vitreoretinianas o cosas así. Por lo tanto, no veo contraindicación para manejar pesos. Aunque vuelvo al punto anterior: una DMAE ocurre en personas que ya no suelen manejar muchos pesos.
16 octubre, 2011
hola soy enfermera me encanto este articulo, esta muy interesante y ojala pronto la ciencia encuentre detener o cura esta enfermedad degenerativa, porque seria lo máximo para todos porque por lo que veo nadie esta a salvo, de padecerla.
24 octubre, 2011
hola necesito saber si se puede padecer los dos tipos de degeneración macular y si hay estadisticas sobre ello…desde ya muchas gracias!
25 octubre, 2011
Se pueden padecer ambos tipos de degeneración. Y estadísticas hay bastantes, se puede estimar o valorar hasta cierto punto el riesgo de padecer degeneración macular en función de las características individuales.
Saludos.
26 noviembre, 2011
[…] en el ámbito de la salud ocular, por lo menos en países desarrollados. En estos países, la degeneración macular asociada a la edad (DMAE) es una de las causas más importantes de pérdida visual. No tenemos un tratamiento […]
5 diciembre, 2011
Ante tanto tecnicismo hay algo que no me ha quedado claro. Que seguramente habrá explicado en el artículo, pero tras haberlo leído continúo con la duda:
Si viviesemos lo suficiente, todas las personas desarrollariamos Degeneración Macular Asociada a la Edad?.
En el hipotético caso de que la esperanza de vida fuera de 130 años, ¿acabaríamos ciegos debido a esta inevitable enfermedad?
7 diciembre, 2011
En principio no. Hay personas con más de 100 años que aunque se le ven signos degenerativos en la mácula, mantienen buenas visiones. No es algo universal como la vista cansada, que nadie se libra a partir de los 45.
19 diciembre, 2011
[…] el artículo anterior de la serie hicimos una introducción al tema: centrándonos en la degeneración macular asociada a la edad (DMAE), se trata de saber si existe evidencia científica para poder ofrecer un tratamiento […]
2 abril, 2012
[…] Seguimos hablando de las “nuevas” lentes intraoculares que bloquean parcialmente la luz. Entrecomillo lo de “nuevas” porque ya llevan unos años en el mercado, y el número de personas que las llevan implantadas en los ojos es ya muy grande. Como decíamos en el artículo anterior, la idea de utilizar esta modalidad amarilla de lentes frente a las totalmente transparentes es proteger a la retina de los rayos visibles más energéticos. Suponiendo que de esta manera podemos prevenir o frenar en cierta medida la degeneración macular asociada a la edad. […]
8 agosto, 2012
Muchas gracias por la info. y como dices no es un tema muy popular por lo mismo para la gente que nos interesamos en el tema es muy dificil encontrar este tipo de informacion. Apenas ayer supe que me hija de 2 anios tiene cicatriz macular y este articulo me ayudo a entender mejor su problema 🙂
8 diciembre, 2012
[…] d’aquests suplements no està suficientment demostrada. És quelcom semblat a la degeneració macular associada a l’edat, amb la diferència que aquí no són els anys allò que malmet la retina, sinó la […]
19 febrero, 2013
Muy interesante el blog. FELICITACIONES.
Soy médico ocupacional y tengo una inquietud: un empleado afectado de esta patología qué tipo de restricciones o recomendaciones laborales debe tener?
Cordial saludo
LUIS CARLOS
20 febrero, 2013
La degeneración macular asociada a la edad aparece en la tercera edad. Es decir, en personas jubiladas. Con lo cual, recomendación laboral ninguna. Existen otras enfermedades en la mácula en edad productiva, pero no la DMAE.
31 diciembre, 2013
[…] la degeneración macular asociada a la edad (DMAE) (age-related macular degeneration,AMD, en inglés), es, apriori, una buena posibilidad para […]
22 agosto, 2014
HOLA SOY ESTUDIANTE DE MEDICINA, EXCELENTE, ME SIRVIO MUCHO! GRACIAS!
23 agosto, 2014
De nada, un placer.
4 febrero, 2015
[…] que nos quieren hacer llegar con esta pregunta es de membrana neovascular submacular asociada a una degeneración macular asociada a la edad (DMAE). Hasta hace poco tiempo esta membrana neovascular se clasificaba como la forma exudativa o […]
4 marzo, 2015
Muchísimas gracias por la claridad con que habéis explicado la enfermedad, se nota que hay un buen trabajo detrás. Soy estudiante de medicina y me ha servido muchísimo para un trabajo que estoy haciendo sobre enfermedades oculares.
Un saludo, espero que sigáis haciendo artículos así porque son de gran ayuda.
20 mayo, 2015
Buenos días y enhorabuena por el artículo! Hace poco detectaron a mi madre esta enfermedad y debido al desconocimiento y a que la información se encuentra un poco desperdigada decidí abrir un blog ( http://www.degeneracionmacular.org/ ) solo dedicado a esta enfermedad. La verdad es que tu entrada está infinitamente mejor, se nota que sabes del tema.
Muchas gracias por la información, es de gran ayuda.
Un saludo 🙂
3 febrero, 2016
[…] esta enfermedad hemos hablado en numerosas ocasiones (como por ejemplo aquí), debido a que es una de las causas más importantes de pérdida visual en nuestro medio. La retina […]
17 diciembre, 2016
[…] consecuencia de la degeneración macular asociada a la edad (DMAE). Lo que en la denominación antigua se llama forma exudativa de la DMAE. Ahora lo correcto […]
25 enero, 2017
Hola y gracias or tu articulo!!! ya han pasado varios anos desde que escribiste enl articulo y mencionaste los nuevos medicamentos para ambos tipos de esta enfermedad, solo quisiera saber si ya hay una evaluación de los mismos ya bque pasaron mas de 10 anos, saludos y gracias
30 enero, 2017
Por desgracia, no hay cambios relevantes para la forma «seca». Todavía no hay tratamientos que hayan demostrado su eficacia en el ámbito clínico.
1 agosto, 2020
[…] Degeneración macular asociada a la edad: Artículo donde explico los conceptos básicos de la enfermedad. […]
10 octubre, 2021
[…] hemos hablado de la degeneración macular asociada a la edad, la forma más común de enfermedad degenerativa del centro de la retina. Implica un deterioro de […]