En esta nueva parte de la serie de ideas zombies hablaremos sobre una de las familia de fármacos más importantes de la medicina, tanto de la medicina en global como la oftalmología. Hablamos de los glucocorticoides, los corticosteroides, o simplemente corticoides. Es la familia de antiinflamatorios «potentes» dentro de la clasificación tradicional. Los medicamentos contra la inflamación «de toda la vida» son dos: corticoides y antiinflamatorios no esteroideos.

Los corticoides
Son los protagonistas de hoy. Se trata de compuestos similares a unas hormonas producidas en las glándulas suprarrenales, como el cortisol. De hecho, la cortisona sería el el fármaco corticoideo típico, aunque ahora suelen usarse derivados con otros nombres. Vemos que tanto la hormona natural (cortisol) como como el fármaco (cortisona) empiezan por «corti», haciendo referencia a la glándula de origen, la corteza suprarrenal.
Forman parte de una gran familia de elementos químicos. Tenemos ejemplos de elementos naturales, presentes siempre en nuestro organismo: cortisol como antiinflamatorio, pero hay otras hormonas con actividad sexual como los andrógenos tipo testosterona o estrógenos como el estradiol. Y por otra parte tenemos los artificiales: cortisona, prednisona, dexametasona, fluorometolona, nandrolona, etc. Todos tienen una base bioquímica común, una especie de «anillo cuádruple» (ciclopentanoperhidrofenantreno, o más fácil, esterano).
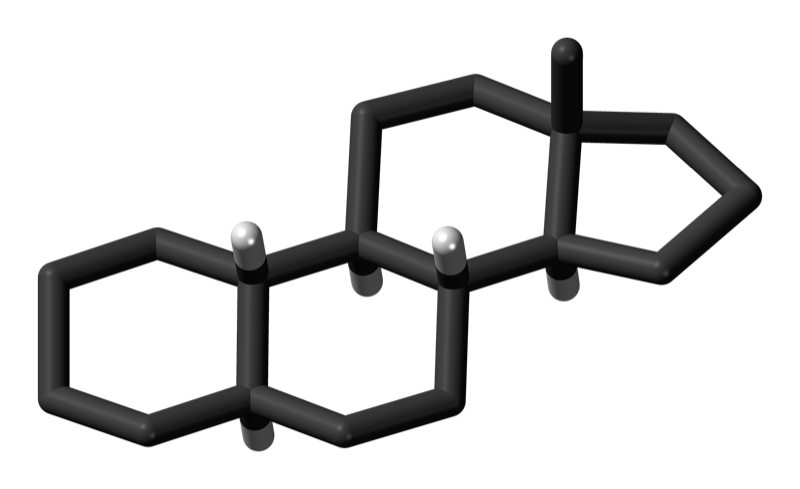
Así que todo esteroide, natural o artificial, se caracteriza por estos cuatro anillos, por este esterano. Otros elementos con esta estructura son la vitamina D o el colesterol. Precisamente nuestro cuerpo utiliza el colesterol para sintetizar la mayoría de estas hormonas: sexuales masculinas, sexuales femeninas, y los antiinflamatorios naturales como el cortisol. Aunque todos son esteroides, en la cultura popular se entiende por «esteroide» al grupo de compuestos que imita las hormonas sexuales masculinas, que son los anabolizantes androgénicos esteroideos. Sí, eso que utilizan algunos culturistas y deportistas para desarrollar rápidamente músculo (y que te atrofia los testículos, te sube la tensión arterial, el colesterol, etc).
Aunque los fármacos de los que vamos a hablar hoy también son esteroides, se suelen llamar corticoides. Pero también es una generalización, porque hacemos referencia a los glucocorticoides, los que son análogos a la hormona antiinflamatoria, el cortisol. Estos derivados modernos de la cortisona, los que se usan de forma tópica en el ojo son la dexametasona, la prednisona y la fluorometolona, principalmente.
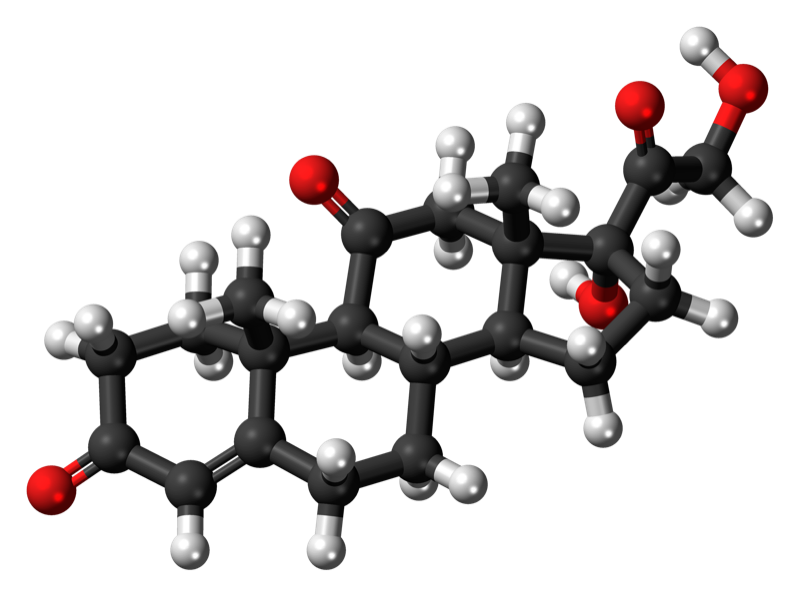
Su acción antiinflamatoria es muy potente. Así que es el principal grupo farmacológico para inflamaciones de cierta entidad. Por otra parte, tiene importantes efectos secundarios, sobre todo en su uso mantenido y crónico. No vamos a describir los efectos generales, porque hoy hablaremos de los colirios con corticoide. Nos enfocaremos entonces en los efectos locales, que son principalmente dos: el aumento de la presión intraocular (glaucoma inducido por corticoides) y la producción de cataratas. Además favorece las infecciones, retrasa la cicatrización y curación de los tejidos.
Los antiinflamatorios no esteroideos
Como vemos, este grupo se define por tener efecto antiinflamatorio y «no ser corticoide». Aunque en la práctica se refieren a los compuestos que inhiben una enzima implicada en el mecanismo de la inflamación: la ciclooxigenasa. Hoy no vamos a hablar de estos inhibidores de la ciclooxigenasa, solo mencionar que tienen menos efectos secundarios pero también una acción antiinflamatoria menos potente.
Volvamos al ojo rojo o sintomático
Este post es la continuación del artículo anterior. Muchas veces se usan colirios que son una combinación fija de antibiótico y corticoide. El otro día hablamos del antibiótico, y hoy hablaremos del corticoide. Así que para entender en detalle qué pasa cuando usamos esas combinaciones antibiótico/corticoide, hay que leer estos dos artículos para tener la idea completa.
Por otra parte, a veces también se usan por separado. Pero el tema es que, tanto los antibióticos como los corticoides, juntos o por separado, son los «colirios para todo» que a veces se (mal) usan para unos cuadros sintomáticos muy frecuentes que es lo que precisamente describí en el artículo anterior. Esos enrojecimientos oculares, esas molestias tipo quemazón, escozor, sensación de cuerpo extraño. A veces pinchazos, picor. Cuadros inespecíficos, que pueden ser muchas cosas (conjuntivitis de varios tipos, queratitis superficiales, sequedad, irritación inespecífica, fatiga, etc.
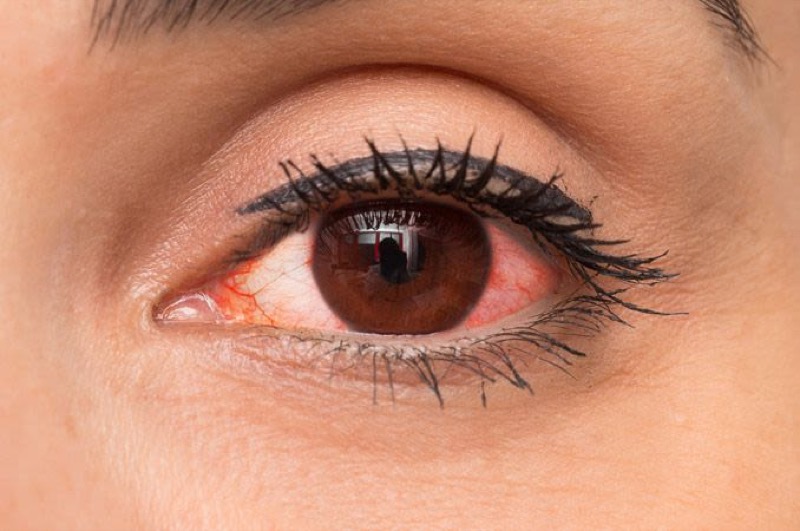
Por no repetirme, me remito a exactamente los mismos problemas que describí en el último artículo. El problema diagnóstico, qué hay detrás de esta clínica inespecífica, y qué es lo que deberíamos hacer. Hoy vamos a ver qué se hace a veces y que no debería hacerse, que es usar el corticoide sin realizar un buen diagnóstico ni un buen seguimiento.
La indicación del corticoide
Los colirios con corticoide, sean solos o en combinación con antibiótico, no son «colirios malos» que no deban usarse. De hecho se usan mucho, y se deben usar mucho porque unos cuantas enfermedades y situaciones oculares lo requieren. Tras una cirugía o un traumatismo importante del ojo hay una inflamación que debemos cortar agresivamente. Así que aquí debe usarse este medicamento. También en enfermedades con importante componente inflamatorio, como las uveítis o una parte importante de las queratitis (inflamación de la córnea).
Como decíamos antes, el uso de corticoides tiene efectos secundarios. A los pacientes que tratamos con colirio de corticoide les hacemos un seguimiento cercano. Les vamos tomando la presión intraocular para asegurarnos de que no suba. Intentamos en lo posible no prolongar el tratamiento mucho para no producir catarata. Para ello, es mejor un uso intensivo (ponerse el colirio muchas veces al día), acabar rápido con la inflamación, y poder dejar el tratamiento en pocas semanas.
Por lo tanto, cuando el uso de corticoide está bien indicado, con un diagnóstico correcto y un buen seguimiento, no hay nada que discutir ni matizar.
El corticoide en el «cuadro inespecífico»
Ahora dejemos un lado la enfermedad que sí necesita el corticoide, y volvamos a la situación descrita en el artículo anterior. Ese ojo rojo, o esas molestias variables pero que son de superficie ocular. Los síntomas más típicos por los que uno se queja, no de la visión, sino del propio ojo. En este punto vamos a hacer una distinción con lo explicado en el artículo anterior. El otro día vimos que el antibiótico no es beneficioso salvo en el caso de que haya una infección por bacterias. Para el resto de cuadros (la mayoría), el antibiótico no ayuda, incluso puede perjudicar. Mucha gente pensará que se ha curado gracias al colirio antibiótico, pero no es así. Se cura porque habitualmente es un problema banal y pasajero y simplemente lo atribuimos al tratamiento. Más la sugestión, el efecto placebo, etc.
Bueno, pues lo de hoy es totalmente distinto. Porque el corticoide sí funciona sobre los síntomas. Y mucho. Todos estos cuadros inespecíficos, de origen variable, tienen en común un componente inflamatorio de la superficie del ojo, que causa (por lo menos en parte) los síntomas. Los corticoides son antiinflamatorios muy potentes y de acción muy rápida. Así que desinflamamos el ojo muy rápidamente. En la mayor parte de las ocasiones los ojos enrojecidos e irritados se quedan «blancos», sin esa irritación. Y no siempre, pero los síntomas (quemazón, pesadez, incluso la sequedad) también suelen mejorar. A veces desaparecer. Así que tienen ese efecto «mágico», de ser muy eficaces para eliminar los síntomas, de aliviar rápidamente al paciente.
Qué bien, ¿no? Pues no.
¿Curar o enmascarar la enfermedad?
No hemos hecho un diagnóstico. Hemos visto un paciente con el ojo irritado o que nos cuenta síntomas de inflamación, y hemos cortado la inflamación. Paciente contento. ¿Fin? Pues no, la medicina, por desgracia, no suele ser tan fácil. Si es el comienzo de una conjuntivitis infecciosa, no hemos eliminado la infección. Hemos quitado los síntomas durante el rato que dure el efecto del tratamiento. De hecho, el corticoide, como deprime nuestro sistema inmune, puede que estemos favoreciendo la infección. Esto ya no suena tan bien, ¿verdad?
Vamos a suponer que es un problema de sequedad ocular, una queratopatía punteada superficial de la córnea (como «microheridas»), o alguna alteración difusa de la superficie similar. El corticoide no lubrica ni repara, solo quita los síntomas. Incluso puede ejercer un papel negativo retrasando la curación, o incluso favoreciendo infecciones en caso de lesiones «sucias» (si nos ha entrado arenilla o cuerpos extraños). De hecho el propio conservante del corticoide (de la misma manera que explicamos con los antibióticos) tiene un efecto tóxico directo que empeorará las lesiones de la superficie ocular o la sequedad. Solo que no nos enteraremos porque los síntomas se calman. Es decir, si el colirio nos perjudica (y por ejemplo nos aumenta una queratopatía punteada que ya teníamos) no nos enteramos en ese momento. Pero no estamos ayudando realmente a resolver el cuadro, solo lo enmascaramos. Lo tapamos.
En este punto es importante detenerme un poco para que no haya malentendidos. Claro que es importante aliviar los síntomas del paciente. Pero eso no está por encima de su salud. Hay que poner todos los elementos en la balanza.
Iatrogenia y mala praxis
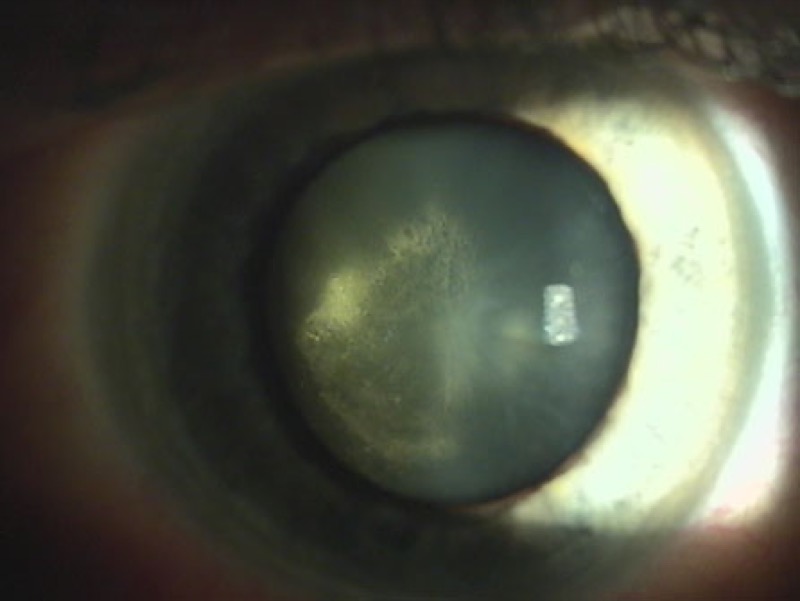
«Iatrogenia» es el término que utilizamos para hablar de los efectos adversos de los medicamentos cuando están bien indicados. Es decir, hasta cierto punto inevitables. Si pones un corticoide para una uveítis, y usas el medicamento de forma racional (el menor tiempo posible, pero el necesario que requiere la enfermedad) y a pesar de eso se produce una catarata, eso es iatrogenia.
Pero si el medicamento no se usa de forma correcta, no está bien indicado y no se realiza un seguimiento correcto (solo emplear un corticoide para cuando se necesite y el tiempo que se necesite), entonces ya no es iatrogenia, es mala praxis. Un ejemplo típico de problema que no debería pasar por el uso «alegre» del corticoide es cuando hay un herpes ocular.
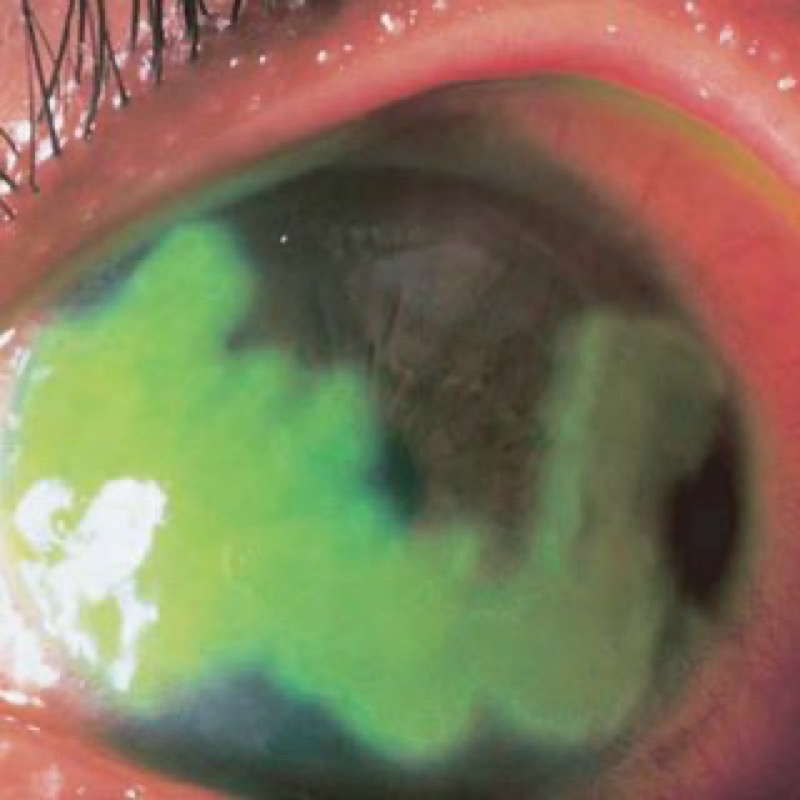
La úlcera herpética es un tipo especial de úlcera («herida», para entendernos) de la córnea.

Duele bastante menos que las úlceras de otros orígenes, así que en lugar de dar un cuadro de «ojo doloroso» entra dentro de ese cuadro general de «ojo rojo, irritado» con síntomas leves. Un cuadro muy frecuente, y al que se le pierde un poco el respeto. Cuando pones un corticoide a una úlcera herpética (y no pones su tratamiento, el antivírico indicado) la cosa se complica bastante. El virus herpes está activamente destruyendo las células del epitelio de la córnea. Nuestra inmunidad lucha contra el virus, y habitualmente acaba con él. Puede ser un cuadro que se autorresuelve en pocas semanas, aunque siempre debemos ponerle tratamiento para minimizar las secuelas. El herpes es una enfermedad seria, juega en otra liga muy diferente a la de las conjuntivitis. En casos de pacientes que tiene mala inmunidad, el herpes es un cuadro más serio, que puede dañar la córnea seriamente en un solo brote. Y cuando ponemos corticoide es precisamente lo que estamos haciendo: disminuir drásticamente los mecanismos inmunes de la superficie del ojo.
Y a pesar de todo …
Con todo lo que estoy contando, y el uso de corticoide sin hacer un diagnóstico certero, sin «controlar» lo que estás haciendo, está por desgracia relativamente extendido. ¿Por qué? Porque en la mayoría de los casos, los pacientes se curan. No gracias al tratamiento, sino a pesar del tratamiento. Como explicaba en el artículo anterior, la mayoría de los pacientes tienen procesos leves y transitorios que mejorarán solos. Aunque el medicamento (sea antibiótico o corticoide) empeore la situación. Al final el paciente se cura.
Y si con el corticoide le aliviamos a corto plazo, pues encima el paciente contento con nosotros. De hecho el alivio y la «aparente resolución» del problema, aunque sea transitoria, va a propiciar pacientes agradecidos (a corto plazo) en mayor medida que si usamos otros fármacos.
Vemos cómo este concepto, el uso extensivo de corticoide tópico, está «científicamente muerto»: las razones objetivas para no utilizarlo salvo en situaciones muy específicas está más allá de toda duda. Un poco más abajo en el artículo insistiré un poco más en este punto. Por otra parte, esta «idea muerta» sigue caminando, viviendo en el cerebro de una parte de los médicos, transmitiéndose todavía en el colectivo común de la medicina. Resistiéndose a desaparecer. Y se resiste por el gran alivio que produce. Sí, momentáneo, sin solucionar el problema en la mayor parte de los casos, y con los riesgos explicados. Pero es uno de los colirios que más alivio produce para la mayoría de estos cuadros tan comunes. Así que es una razón poderosa para que este «muerto viviente» siga merodeando en el estamento médico. Ya tenemos bien definida esta idea zombie, tal como lo describimos en el primer artículo de esta saga.

A pesar de la tentación que supone, no debemos hacerlo, y se debe a múltiples razones, que vamos a ir describiendo en lo que queda de artículo.
Lesiones por mala praxis
Lo que he comentado del herpes, y algún caso más infrecuente en el que el perjuicio no pasa desapercibido. Cuando el daño que podemos producir al paciente sí es relevante. Sí, no es lo más frecuente, pero ¿y cuando pasa? Si no tienes los medios o conocimientos para explorar bien el ojo, si no puedes descartar correctamente un herpes ocular u otras enfermedades en las que el corticoide le va a ir definitivamente mal, nunca deberías usar un colirio corticoide.
Enmascarar una enfermedad
El corticoide puede eliminar los síntomas de muchos cuadros. Y, como hemos dicho antes, en muchas ocasiones se trata de un proceso leve que se curará por sí mismo. Pero otras veces no: es un proceso no tan leve (o incluso grave), que va a ir a peor. Con el corticoide enmascaramos los síntomas, y podemos retrasar el diagnóstico.
Como médicos fuera del contexto de la oftalmología (o incluso como oftalmólogos) no siempre podemos diagnosticar todo cuadro ocular que se nos presenta. En función de los síntomas, si no impresionan de gravedad, sí es razonable poner un tratamiento prudente y eficaz contra los problemas leves (lágrimas artificiales, lavado con suero fisiológico) y ver evolución. Si se resuelve, problema solucionado. Si empeora, reevaluaremos los nuevos síntomas. Y podremos derivar si así lo consideramos.
Si usamos un corticoide rompemos este sistema. El cuadro puede empeorar pero el paciente controlará sus síntomas con el colirio corticoide. Mientras el paciente esté bien con el tratamiento, no volverá. La enfermedad progresa y perdemos ese tiempo, esa ventana terapéutica.
Efectos secundarios
Por usar el corticoide unos pocos días o semanas no se va a producir catarata. Pero sí puede subir la tensión del ojo. ¿Cómo vamos a saberlo si no hacemos seguimiento al paciente y le medimos la presión intraocular? Nuevamente, debemos pensar en el paciente, no en nosotros mismos como médicos. Como este tipo de glaucoma no suele doler, y muchas veces no acaba recayendo la responsabilidad en la mala indicación del medicamento, no se tiene muy en cuenta.

Automedicación
Sí, podemos pensar que si el paciente se automedica y usa el colirio corticoide por su cuenta es responsabilidad del propio paciente. Y es cierto, pero también es en parte responsabilidad del médico si nuestra indicación de estos medicamentos es consecuencia de un manejo superficial, genérico y poco cuidadoso de los problemas oculares. Si ante cualquier síntoma más o menos similar, sin explorar al paciente, mandamos siempre lo mismo, al final el paciente se lo aprende.
Estos colirios son en general baratos. Y aunque en teoría solo deben dispensarse con receta médica (por lo menos en España), a veces no es difícil hacerse con ellos. Y ciertamente alivian mucho. Así que cumplen todos los requisitos para hacer de la automedicación una gran tentación para procesos crónicos como un ojo seco o una conjuntivitis alérgico. En estos casos, el riesgo de glaucoma inducido por corticoides y de catarata es importante.
Cuidar nuestra praxis médica
Lo sé, a muchos médicos que deben atender problemas oculares no les gusta la oftalmología. En atención primaria, en urgencias, y en otros ámbitos de la medicina general deben atender estos síntomas oculares tan frecuentes. Y hay mucha inercia de usar corticoides. Si es un tipo de problemas que «no te gustan» quieres aliviarlos cuanto antes para quitarlos de tu mente, para que no sean una preocupación , y dedicarte a lo que sí que manejas bien. El corticoide proporciona un alivio rápido. Posiblemente, si tienes suerte, el paciente no volverá.
Además, si no tienes lámpara de hendidura para explorar bien el ojo, o no tienes la experiencia necesaria, notas que no estás en tu terreno, que no te manejas bien. Por eso muchas veces no sigues la rutina habitual de anamnesis (hacer las preguntas de forma sistemática para sacar la información útil) y exploración (dentro de las posibilidades que tenga cada médico). El corticoide es la tentación de la solución rápida, genérica, sin hacer el proceso médico. La tentación de lo fácil.
Pero claro, somos médicos. Debemos cuidar nuestra praxis médica en todos nuestros aspectos. No debemos despreciar la exploración que podamos hacer, aunque no seamos oftalmólogos, aunque no tengamos una gran experiencia sobre problemas del ojo, incluso aunque no tengamos lámpara de hendidura. Si miramos con atención, si nos quitamos de prejuicios contra la patología ocular, descubriremos que podemos saber más cosas de las que creemos explorando. Podemos descartar cuerpos extraños en la córnea o la conjuntiva con un tamaño suficiente. Podemos encontrar secreciones o legañas. Podemos asegurarnos que la córnea está transparente, o bien hay alguna opacidad.
Con esta actitud, ya no estamos manejando un cuadro del que no sabemos nada. Hemos descartado una serie de problemas al explorar. Con la anamnesis también vamos orientando el manejo (el herpes y la uveítis suele cursar en brotes, así que es probable que el paciente lo haya sufrido antes si viene con algo de esto). Muchas veces, con esta aproximación diagnóstica ya podemos descartar cuadros que inicialmente no impresionan de graves y mandar un tratamiento prudente. Lo que decíamos antes: lágrimas artificiales, suero fisiológico. Algo con lo que nunca nos equivocamos, que nunca perjudicamos. Y que no implica riesgo que el paciente se «automedique». Si tenemos una sospecha razonable de que es una alergia, también podemos probar con un colirio antihistamínico, también son bastante seguros.
El caso es no «ir a lo fácil», no jugársela con el corticoide. Tener una actitud médica correcta. Los colirios son medicamentos con sus efectos secundarios, como las pastillas o las inyecciones. Se trata simplemente tenerles el mismo respeto.
Y como pacientes
Este artículo lo he enfocado en su mayor parte desde el punto de vista del médico. Pero como pacientes también nos interesa entender el contenido del texto. Los colirios son medicamentos tan serios como cualquier otro. Y las indicaciones deben seguirse de forma estricta. No debemos utilizarlo más de lo que nos han mandado. Aunque todavía tengamos algo de irritación o molestias, es importante no seguir utilizándolo por nuestra cuenta más tiempo del indicado. Es habitual que tras dejar de usar un colirio quede alguna molestia transitoria. Si es algo leve no debemos preocuparnos en exceso (pero no buscar el alivio fácil usando de más el medicamento). Y si la cosa empeora claramente, lo mejor es volver a acudir al médico, no utilizar el colirio por nuestra cuenta.
Pero ojo, tampoco debemos irnos al otro extremo. No se trata de cogerle miedo al colirio corticoide y suspenderlo antes de lo que nos han indicado. Primero porque probablemente el problema que tenemos es más importante que el riesgo del colirio, y si lo dejamos antes, igual no estamos solucionando el problema. No, muchas veces no nos podemos fiar de que ya no tengamos síntomas. Pero además, interrumpir de golpe el colirio corticoide, sin la pauta descendente paulatina que nos ha mandado el médico, nos puede producir un efecto rebote, una reactivación de la inflamación del ojo.
Una cosa es el uso de lágrimas artificiales, o quizás de colirio antialérgico, que a veces el médico nos instruye de cómo podemos utilizarlo según nuestros síntomas. En estos contextos el médico nos puede indicar y animar a utilizarlos a demanda y necesidad nuestra (nos dará instrucciones concretas de hasta cuándo, con qué frecuencia máxima, y cuándo acudir de nuevo). Pero el corticoide es muy distinto: siempre debe manejarse de forma estricta y cercana por el médico.
![]()








8 junio, 2021
Buenas tardes,
En primer lugar mi agradecimiento y mi más sincera enhorabuena por tu labor divulgativa.
Me gustaría comentarte que […]
13 junio, 2021
Hola:
Gracias por leer el artículo y por su valoración. En cuanto al caso personal, me temo que no puedo ayudar. Debido a las normas del proyecto, solo hacemos divulgación general y no podemos contestar casos particulares.
Un saludo.