El ojo seco es la enfermedad más frecuente del ojo. En su momento le dedicamos una serie de artículos (uno, dos y tres) a hablar de las causas, los síntomas, el diagnóstico y el tratamiento. De todo esto, lo que más dudas genera a la gente (por lo que puedo deducir de los comentarios y correos que me mandáis, pero también por lo que vivo en la consulta) es el tratamiento. A ello dediqué el tercer post de la serie. Creo que la longitud de este artículo es en general adecuada, y a pesar de ser antiguo no ha quedado apenas desfasado. Sin embargo, debido a la frecuencia de esta enfermedad parece que necesitamos una puesta al día sobre el tema, profundizando más en los diferentes tratamientos del ojo seco. Así que vamos a dedicarle una serie de tres artículos.

Para el que quiera entender bien en qué consiste el ojo seco, recomiendo leer los artículos que he enlazado más arriba. De todas formas haré un pequeño resumen a continuación para rescatar los conceptos esenciales.
El ojo seco
El nombre de esta enfermedad es un poco equívoco ya que no siempre el que lo padece percibe “falta de lagrima”; de hecho uno de los síntomas frecuentes es lo contrario, el lagrimeo. Se trata más bien de que la función de la película lagrimal (que debe mantener hidratada, protegida y lubricada la superficie del ojo con una “capa de agua”, digamos) no se realiza correctamente. Puede ser que efectivamente falte cantidad de lágrima, pero también que falle la calidad: que los componentes de ésta no sean los adecuados y se evapore o se “rompa” demasiado pronto. O pueden fallar las dos cosas: calidad y cantidad.
Espera, ¿la lágrima se puede “romper”? Sí, por supuesto. Si la lágrima fuera solo agua, se rompería en seguida porque las condiciones para formar una capa sobre el ojo no son las adecuadas. Por suerte para nosotros, la lágrima tiene más cosas. Hay una serie de proteínas que adhieren ese “agua” a la superficie del ojo, y por otra parte unos ácidos grasos (el componente graso o lipídico de la lágrima) que forma una barrera entre el agua de la lágrima y el aire. Esta barrera retrasa la evaporación y mantiene la tensión superficial. Esta tensión superficial estabiliza el espesor de la lágrima y ayuda a que sea una capa homogénea con más o menos el mismo grosor en toda su extensión. Un mérito importante porque la superficie del ojo no es lisa, y normalmente esté puesta “en vertical”, de forma que la gravedad no favorece precisamente que la lágrima se reparta bien.
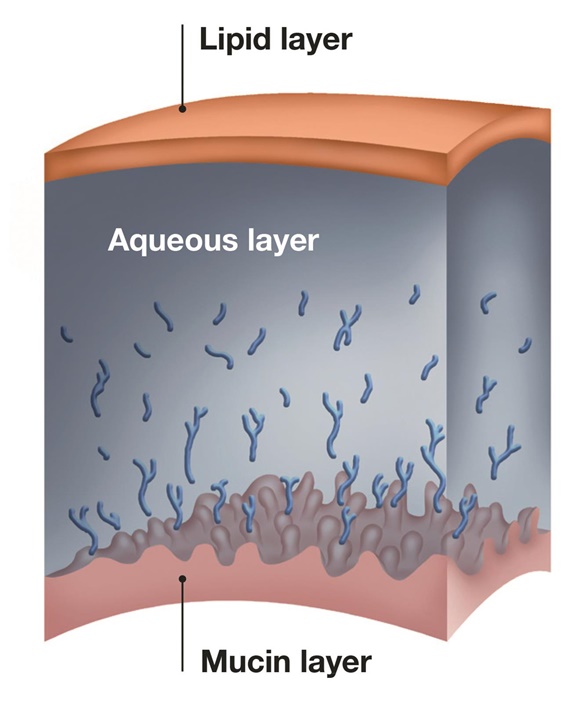
Por lo tanto, aunque la mayor parte de la lágrima es agua, lo que no es agua (proteínas y grasa) sujeta y mantiene la película lagrimal para que se mantenga varios segundos sin “romperse” (zonas en superficie del ojo en la que la lágrima se ha retirado) y también sin evaporarse. Estos precisosos segundos mantienen el estado de salud de la superficie ocular, y nos dan calidad visual. Pero al final, hasta la lágrima de mejor calidad se rompe y evapora, y no obtenemos mucho más de 10-15 segundos de superficie ocular bien hidratada y lubricada.
Aquí es cuanto interviene la dinámica lagrimal: un circuito en el que la lágrima se va produciendo en una serie de glándulas, fluye sobre la superficie del ojo y se drena por los conductos lagrimales. La lágrima se recambia continuamente, y cada pocos segundos restituimos la capa lagrimal de forma mecánica, “barriendo” la superficie del ojo. El motor de esta dinámica, lo que impulsa el movimiento del fluido y lo que barre la película lagrimal, recambiándola por otra nueva varias veces por minuto, es por supuesto el parpadeo. El párpado superior se desliza rápidamente por la superficie lagrimal previamente expuesta al aire. Mueve unos pocos microlitros de lágrima hacia los conductos lagrimales. Y el resto de lágrima queda nuevamente extendida, restaurada y sin «roturas». Así que los párpados y el movimiento de parpadeo también son un elemento esencial para que todo esto de la película lagrimal funcione bien.
La mayor parte de los ojos secos se producen por un problema en la película lagrimal, tanto en la composición (calidad) como la cantidad de lágrima producida por minuto. Pero en otros casos la lágrima como tal no falla, sino el componente motor. Una parálisis facial o una cicatriz que impide realizar un parpadeo correcto, por ejemplo. Estas circunstancias u otras similares también pueden producir un ojo seco.
Aunque la enfermedad tiene nombres más adecuados como síndrome de disfunción lagrimal, que pueden hacernos entender mejor el problema (no siempre nos falta cantidad de lágrima), seguiremos hablando de ojo seco porque este nombre es el que prevalece por frecuencia de uso.
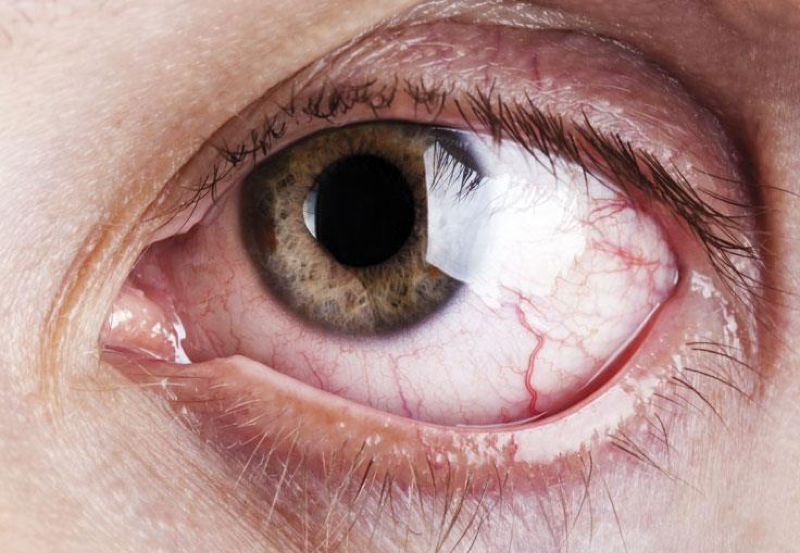
El tejido que padede el ojo seco es la superficie ocular, compuesta por la superficie de la conjuntiva, y la superficie de la córnea. A lo largo de estos artículos nos referiremos principalmente a la superficie de la córnea, que es el epitelio corneal. Este epitelio es una capa de células que cubren y protejen la córnea, y que para mantenerse vivas y funcionantes necesitan una película lagrimal de buena calidad. Cuando esto falla, las células se mueren. En estos casos pueden producirse pérdidas de células sueltas o pequeños “parches”: múltiples defectos en ese epitelio, como pequeños “agujeritos”. Es la queratopatía punteada superficial.
Tratamientos
Debemos tener en cuenta que no solo se trata de poner lágrimas al ojo seco. Sí, las lágrimas artificiales son el tratamiento más conocido y más utilizado. Pero no es el único. Y en no pocos casos, no el más importante. De hecho, muchas veces el fracaso del tratamiento del ojo seco consiste precisamente en no hacer ese “algo más”.
El abordaje para intentar controlar esta enfermedad, en global, podría ser algo así:
- Encontrar la causa o causas, y si se puede, tratarlas.
- Estudiar problemas del entorno o el estilo de vida que pueden causar o contribuir. Si es posible, mejorar el entorno o modificar actividades o situaciones que empeoran nuestra superficie ocular.
- Aportar un sustituto a nuestra lágrima natural, que se demuestra insuficiente, con una lágrima artificial.
- En función del tipo de ojo seco y en casos más intensos, se puede valorar ocluir los puntos lagrimales. Al cerrar el drenaje, evitamos que se nos vaya la lágrima del ojo. Para llevarlo a cabo utilizamos tapones lagrimales que se insertan en dicho punto lagrimal, y se pueden quitar cuando ya no los necesitamos.
- En el ojo seco hay un componente inflamatorio. Puede ser directamente una de las causas del ojo seco, o producirse esa inflamación como consecuencia de los mecanismos implicados en la enfermedad: la sequedad produce muerte de las células de la superficie ocular, se liberan señales químicas inflamatorias, acuden células defensivas, y estas producen un daño inflamatorio que perpetúa el problema. La inflamación es una especie de cascada de eventos, un círculo vicioso. Por lo tanto, no en casos de ojo seco leve pero sí en los que tienen más síntomas y lesiones visibles en el tejido, podemos utilizar tratamientos antiinflamatorios.
- En casos muy concretos y graves, con lesiones en la córnea por ojo seco, normalmente secundario a enfermedades de la superficie del ojo como quemaduras o procesos autoinmunes, se puede utilizar el llamado suero autólogo.
Vamos a ir repasando punto por punto cada uno de los escalones terapéuticos en esta serie de posts. En lo que queda de este artículo veremos el abordaje inicial no farmacológico. Es decir, los dos primeros puntos del listado. Para el siguiente artículo, en vez de pasar al punto tres (las lágrimas artificiales) saltaremos a los tratamientos del ojo seco más intenso (los puntos cuatro, cinco y seis). Y dejaremos el tercer y último artículo para hablar de forma monográfica de las lágrimas artificiales.
Tratamiento de la causa
Esto es lo primero que deberíamos hacer, siempre que se pueda. Aunque este sería el abordaje inicial ideal, hay causas que no podemos solucionar. Con la edad se deteriora la calidad de la lágrima. Después de la menopausia, en mujeres el deterioro es más acelerado. Elementos como el sexo o la edad no los podemos cambiar.
Pero otros sí, y el principal ejemplo es la blefaritis. La blefaritis marginal, y dentro de ella, sobre todo la disfunción de las glándulas de meibomio, supone una alteración en el borde del párpado, que está en contacto con la lágrima. Hay un aumento de la colonización de bacterias, componentes inflamatorios que “caen” a la lágrima, y una alteración en la secreción grasa de ese párpado que forma parte de la lágrima.
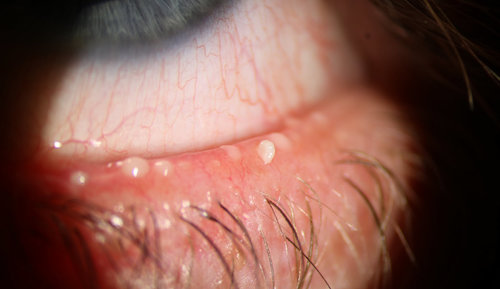
Como explicamos en el artículo enlazado, la blefaritis tiene un tratamiento concreto con limpieza del borde el párpado, y también calor y masajes en los casos de acúmulo de grasa en las glándulas o “suciedad” en la base de las pestañas.
Tener controlada la blefaritis mejora la calidad de la lágrima, y por tanto el ojo seco.
Estilo de vida y entorno
Hay diversas actividades que causan o empeorar un ojo seco. Actividades como la lectura o el uso de pantallas (ordenador, tablet, móvil, etc) hacen que parpadeemos menos. Algunas personas de por sí parpadean muy poco sin que se somentan a estas circunstancias de alta exigencia visual.

Las corrientes de aire, en especial los aires acondicionados, la sequedad del ambiente, el calor, el polvo, partículas de suspensión en el aire; todos estos factores también causan o contribuyen al ojo seco.

También hay elementos que inciden directamente en el ojo, como el uso de cosméticos, en especial los que pueden estar en contacto con el borde del párpado (pintar la “raya del ojo”); el uso de lentes de contacto, o de tratamientos en el ojos (la mayoría de colirios o pomadas tienen conservantes, y los propios principios activos como antibióticos o tratamientos para el glaucoma también producen ojo seco).

Conviene conocer y controlar si existen algunos de estos factores. Y en lo posible mejorar las condiciones. Es difícil hacer recomendaciones generales, y aquí debería prevalecer el sentido común. Si se trata de un ojo seco causado principalmente por factores propios del sujeto o del ojo, y se le desencadenan síntomas al estar poco rato (pongamos media hora) leyendo o utilizando el ordenador/tablet/etc, posiblemente no debamos considerarlo una actividad “exagerada”, y no recomendaremos directamente dejar de leer o usar la pantalla. Podríamos mejorar la situación del ambiente (humedad, temperatura, etc), que se coloque el libro o la pantalla por debajo de los ojos (disminuimos la superficie ocular expuesta y por tanto la tasa de evaporación), y recordar que debe hacer parpadeos frecuentes. Si todavía sigue con síntomas, podemos utilizar una lágrima artificial justo antes del comenzar con la actividad, y si lo necesita, durante o después de ésta. Pero intentaremos no limitar una actividad visual que podemos considerar «normal». Los ojos están para ver, para utilizarlos. Limitar en este contexto puede suponer mermar mucho la calidad de vida del paciente.
En el otro extremo, hay situaciones que someten a la superficie del ojo a una situación excesiva: uso de lentes de contacto durante 10, 12 o más horas; esfuerzo visual (lo que decíamos antes de lectura o pantallas) de 3 o más horas sin descanso; uso inadecuado de cosméticos (a veces vemos la lágrima muy “sucia”, llena de pigmento negro que viene de la “raya del ojo” que se ha pintado muy gruesa, demasiado cerca de las pestañas, y no se desmaquilla bien), etc. En estas situaciones es igualmente válido el uso de lágrimas artificiales, pero debería prevalecer una reflexión informada de la situación actual para que el paciente entienda y se convenza del cambio en el estilo de vida o en las actividades que de por sí no son recomendables para la superficie del ojo.
A veces entender realmente el problema y cambiar las costumbres es la parte más difícil del tratamiento. En muchas ocasiones la edad descompensa una situación que no es adecuada para la superficie del ojo, pero al paciente no le ha dado síntomas y durante muchos años ha sido “lo normal”. Y es difícil de entender que lo que antes no era un problema (usar muchas horas las lentillas, hacer actividades visuales parpadeando poco durante muchas horas seguidas), ahora sí lo es. Es entendible que queremos una solución “rápida” tipo fármaco que nos permita continuar con nuestro estilo de vida igual. Y muchas veces simplemente no es posible.
Existen también soluciones que mejoran el entorno y que con frecuencia no son tenidas en cuenta. Una muy importante es el uso de humidificadores (preferiblemente de vapor frío / ultrasonidos). Comprar un humidificador para nuestra casa o lugar de trabajo suele ser una buena inversión.
En global, probablemente este grupo de medidas es el más ignorado de todos, y en consecuencia es el motivo más habitual de que el paciente no esté satisfecho con el tratamiento del ojo seco. En vez de ir cambiando una y otra vez de marca de lágrimas artificiales, sería más útil conocer las condiciones concretas por las que uno padece los síntomas, y mejorarlas.
¿Cuál sería el motivo de que no se propongan o lleven a cabo estas soluciones?
- Por parte del médico: principalmente hace falta tiempo. Tiempo para interrogar al paciente, para conocer las peculiaridades concretas de su caso. Tiempo para crear un marco de confianza, ya que aceptamos que el médico nos prescriba un medicamento (lágrima artificial) pero no tanto que un desconocido (al médico lo podemos respetar pero apenas lo conocemos si tenemos muy poco tiempo para charlar) nos aconseje sobre nuestro estilo de vida y costumbres. Las consultas oftalmológicas muchas veces están saturadas, y tanto en el marco público como privado están preparadas más para manejar otras enfermedades y sacar adelante diversos procedimientos quirúrgicos que para detenerse a hablar con cierta calma. También puede faltar interés o motivación en el facultativo que puede estar excesivamente presionado o “quemado” por una situación laboral en el que se le exigen como objetivo unos números (sacar adelante una lista de espera de consulta, indicar un número de cirugías, etc) y no se incentiva ni motiva el conversar con el paciente.
- Por parte del paciente: lo decíamos antes; no nos hacemos a la idea de que nos hacemos mayores y que lo que antes hacíamos sin problemas, ahora hay síntomas visuales. Debemos adaptarnos a los cambios inherentes a nuestra involución. A veces tenemos interiorizado que vivimos en “sociedad de bienestar”, con una medicina utópica que nos va a librar de cualquier inconveniente sin apenas esfuerzo por nuestra parte. Esta visión irreal nos impide entender que ciertas incomodidades que van surgiendo en torno a nuestra salud son parte de la vida. Lo mismo que tenemos molestias y dolores ocasionales en articulaciones y músculos, un ojo seco bien controlado no implica siempre reducir los síntomas a cero. Dependiendo de nuestras circunstancias, eso es una utopía. Una persona de 80 años con una déficit senil evidente en la producción de lágrima puedes tenerla controlada, pero algo de pesadez ocular al despertarse va a tener. No va a volver a la situación totalmente asintomática de cuando tenía 40 años. Una persona que trabaja durante muchas horas en un taller lleno de polvo y virutas, si no podemos cambiar el entorno laboral, podremos mejorar la situación con una serie de medidas, pero no puedes solucionar su irritación ocular por completo.
Conclusiones
Si nuestro médico nos ha diagnosticado de ojo seco, además de las medidas que nos haya indicado, podemos tener en cuenta los consejos que de este artículo. No necesitamos supervisión médica directa para mejorar nuestro entorno y adecuar nuestras actividades.
Debemos hacernos también corresponsables de nuestros problemas oculares, aunque sea un caso de ojo seco leve (que son la mayoría). No debemos simplemente trasladar al médico la responsabilidad de solucionar nuestro problema, ya que para el ojo seco los autocuidados son muy importantes.
Por otra parte, si tenemos síntomas oculares pero no nos ha valorado un médico:
- Habrá que considerar ir al médico para que nos valore. Igual creemos que tenemos un ojo seco pero es otra cosa. Y comenzamos a autotratarnos y retrasamos un diagnóstico, lo cual puede ser contraproducente.
- En caso de síntomas esporádicos, leves, y claramente asociados a una actividad concreta, podemos probar a solucionar el problema nosotros mismos. Si estamos abusando de las lentillas y nos molesta el ojo, pues sabemos lo que pasa. Y lo mismo con los ambientes secos, aires acondicionados o el abuso de actividades visuales. Por otra parte, si tenemos algún síntoma leve y muy puntual, tampoco hay que ir corriendo a urgencias o a pedir una visita médica. Todos tenemos alguna molestia ocular de vez en cuando.
Y con esto hemos analizado el manejo inicial del ojo seco. El resto de tratamientos los abordaremos en los siguientes artículos de esta serie.







19 diciembre, 2020
[…] Ojo seco: debido en buena medida a lo que acabamos de decir. La lágrima en parte se produce debido a los estímulos de dolor, sequedad, presión, etc en la córnea. Una disminución de la sensibilidad de los nervios corneales disminuye a su vez la producción de lágrima. También hay otras condiciones de deterioro corneal (por ejemplo se altera el limbo, la región desde donde se regenera el epitelio corneal), que puede contribuir al ojo seco o a complicaciones relacionadas (queratopatía superficial). […]
1 noviembre, 2023
[…] del ojo seco (manejo inicial, medidas adicionales y lágrimas artificiales): serie de tres artículos del blog donde describo en […]