A cuento de una conversación en Twitter, se ha planteado el tema de la visión binocular y el estrabismo. Ha surgido la afirmación de que un estrábico no posee o no puede llegar a poseer visión binocular. Como veremos a lo largo del artículo, eso es cierto en unos casos, pero no en otros. No es una explicación corta y trivial, de hecho esta entrada es larga. Apta sobre todo para los interesados en el tema.
Del estrabismo he hablado poco en el blog, y no porque sea un tema que no me guste. Todo lo contrario, lo que pasa es que a veces me parece demasiado complejo para hacerlo digerible para todo el mundo. Pero en la conversación mencionada me he dado cuenta que es importante dar a conocer algunos conceptos básicos sobre el aspecto sensorial del estrabismo, conceptos de los que no hemos hablado. Sí hemos explicado cosas de la ambliopía, y también del estrabismo (una introducción y el convergente) pero han quedado detalles en el tintero.
También hemos hablado de la visión binocular, pero hay que repasar algunas ideas
Visión binocular normal
He dedicado un artículo a la binocularidad. Puedes leerlo para profundizar en el tema. Por ahora nos quedaremos con los conceptos fundamentales. Los humanos tenemos dos ojos pero el cerebro gestiona una sola imagen. Eso es porque aunque anatómicamente tenemos dos órganos separados, funcionalmente deben trabajar como una unidad.
Un punto concreto de la retina de un ojo (por ejemplo, el que está situado en un ángulo de 14º a la izquierda y 23º abajo, con respecto el centro de la retina) se corresponde con la misma zona de retina del otro ojo (14º izquierda, 23º abajo). Eso de que “se corresponde” significa que las fibras nerviosas que salen de estas áreas correspondientes de cada retina, llegan a la misma área del cerebro. En el cerebro, concretamente en el lóbulo occipital, y más concretamente en el llamado córtex visual primario (también denominado V1), tenemos un mapa del campo visual. Así, un grupo de neuronas es el encargado de gestionar una pequeña parte del campo de visión que está, con respecto al centro, 14º a la derecha y 23º arriba. Y a este pequeño grupo de neuronas del córtex visual primario llegan las fibras nerviosas de ambas retinas, pero del punto que hemos mencionado arriba (la proyección del campo visual en la retina es invertida, por eso 14º izquierda y 23º abajo recibe la proyección del campo que está 14º derecha y 23º arriba). Para que cada zona de V1 pueda integrar la información de cada retina, esta información tiene que ser la misma, o casi la misma. Si no, no hay integración posible. Y la única forma de que la información sea igual o muy parecida es que los ojos estén mirando en la misma dirección.
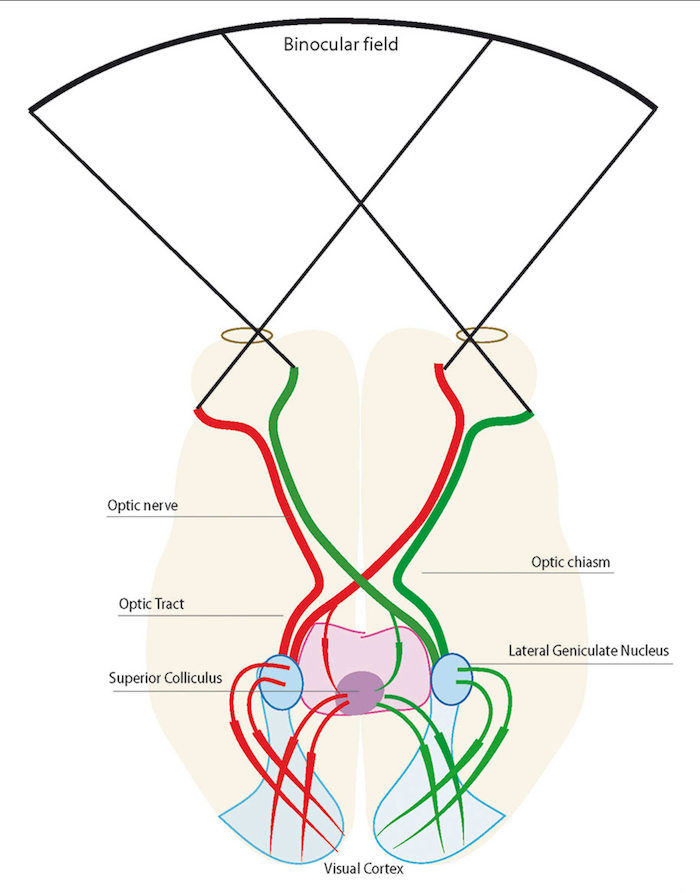
Por lo tanto, la binocularidad tiene dos componentes:
- Componente motor: los ojos deben estar alineados, mirando al mismo estímulo visual. Cuando se mueven deben hacerlo sincronizadamente. Y cuando se fijan en algo, deben “apuntar” exactamente al mismo objeto.
- Componente sensorial: las imágenes deben fusionarse en una. Una sola imagen “enriquecida” con el aporte simultáneo de ambos ojos.
Como vemos, la parte motora es una condición necesaria para que tenga lugar la parte sensorial. Si los ojos no están perfectamente sincronizados y alineados, las dos imágenes no coincidirán punto por punto (lo que explicábamos de las zonas retinianas correspondientes). Y si no hay coincidencia, no se pueden integrar las dos imágenes. Usando ya un vocabulario más “estrabológico”, la fusión sensorial (integración de dos imágenes en una sola) requiere que previamente haya una fusión motora (alineamiento de los ojos, concretamente de los ejes visuales).
Esto es cierto, pero solo es parte de la verdad. El componente motor no funciona de forma independiente y es siempre previo a la parte sensorial. Más bien son procesos simultáneos y se necesitan uno al otro. La parte motora funciona así:
- Los músculos que mueven los ojos trabajan de forma sincronizada y paralela, de forma independiente a la información visual. Sin luz o con los ojos cerrados, nosotros movemos los ojos a izquierda y derecha, arriba y abajo, y el resultado es que los ojo se quedan orientados más o menos a la misma dirección. Más o menos. Sería el alineamiento grosero.
- Con este movimiento automático los ejes visuales se quedan muy próximos, a pocos grados de distancia. Ahora hay que hacer el ajuste final. Lo que se llama fusión motora fina. Y para eso necesitamos la información visual. Previo al ajuste final, las imágenes de ambos ojos son muy parecidas, pero está algo desplazadas una de la otra. De forma automática, rápida e inconsciente, gracias a esa información de la desalienación, hacemos un rápido movimiento de corrección.
Este último sistema, la fusión motora fina, usa la información visual. Necesita la parte de la binocularidad sensorial para “detectar” este desajuste, y se corrije, sin que nosotros seamos conscientes.
También lo podríamos plantear de otra forma: sin hacer el ajuste final, al no coincidir las imágenes, veríamos doble (porque un mismo objeto cae en dos zonas de retina que no corresponden, por lo que está a la vez en dos sitios diferentes del campo visual). Y para evitar la visión doble, realizamos el ajuste final, la fusión motora fina.
Este ajuste solo sirve para unos pocos grados, por lo que previamente el movimiento “grosero” debe dejarnos los ejes visuales muy cercanos. Desde cierto punto de vista, el gran peligro de tener dos ojos pero un solo cerebro es la visión doble, una situación altamente incapacitante. Y podemos entender la visión binocular como el conjunto de mecanismos que nos protegen y previenen de la visión doble.
Repasando este funcionamiento pero usando más términos estrabológicos: en la práctica tenemos constantemente pequeños estrabismos (desalineaciones de los ejes visuales) pero como son de pocos grados, permanacen latentes: están compensados por nuestros mecanismos de fusión (motora y sensorial). Solo un estrabismo pasa de latente a manifiesto si:
- La desalineación es muy grande (estrabismo de muchos grados) que se salen fuera del alcance de la fusión.
- Nuestra fusión sensorial no funciona bien. Eso puede ser porque perdemos buena parte de la visión de uno o ambos ojos. Por ejemplo, si un ojo se queda ciego, con el tiempo se desvía, queda estrábico. También sucede porque no hemos desarrollado bien la visión binocular en la infancia. O porque tenemos un problema en el cerebro que afecta a estos mecanismos. Cuando perdemos la fusión sensorial, se hace manifiesto un estrabismo pequeño, de pocos grados. Pero al no controlarse, el ojo se va desviando cada vez más. Y puede pasar que, aunque luego recuperemos los mecanismos sensoriales de fusión, el ángulo ya se ha hecho demasiado grande. En este caso, pasa lo que decíamos en el párrafo de arriba.
Etapas de la visión binocular
La binocularidad no es una capacidad innata y completa que tengamos en cuanto nacemos. Precisa de un desarrollo complejo de circuitos neuronales en los ojos, el cerebro, los músculos oculares y las rutas que unen estos órganos. Y para desarrollar estas vías motoras y sensoriales se precisa experimentar con la información visual y los músculos. En base a esta realidad, podemos establecer tres periodos diferentes del desarrollo de la visión binocular.
Aprendizaje
Abarca los primeros meses de vida, sobre todo desde el nacimiento hasta los 6-8 primeros meses de vida, aunque esta primera etapa de máxima plasticidad de aprendizaje la podemos entender hasta los primeros 1-2 años. Aquí se desarrolla el 80-90% de la binocularidad de la que disfrutaremos de adultos. Es curioso porque en el bebé la agudeza visual, que sería la medida de la calidad de visión de la visión monocular (lo bien que ve cada ojo por separado), es muy baja, la peor de toda nuestra vida. Sin embargo en esta etapa tan precoz es cuando se desarrolla muy rápidamente la visión binocular. Así que durante el lactante de menos de 6 meses es normal que ocasionalmente le veamos desviar un ojo hacia adentro (estrabismo convergente). De hecho, en recién nacidos, aunque nos parezca que no desvía los ojos, realmente no suele tenerlos totalmente alineados. Esto es así porque todavía no sabe hacerlo, funciona la alineación motora grosera, pero el ajuste motor fino todavía no lo hace.
Consolidación
A partir del primer año de vida hasta lo que queda de la primera infancia. Eso a nivel visual podríamos hablar entre los 7 a 9 años. Aquí el niño consolida y termina de refinar la visión binocular que ya ha adquirido de bebé. Tiene un control completo de la coordinación ocular, por lo que en este periodo cualquier estrabismo manifiesto se debe considerar como anómalo. Lo característico de esta etapa es que existe plasticidad cerebral para que, si la visión binocular se altera de alguna manera, el cerebro es capaz de realizar adaptaciones sensoriales para no sufrir el gran inconveniente que hablábamos antes, cuando las cosas iban mal: la visión doble.
Sistema maduro
A partir de la primera infancia, pongamos a partir de los 8 años, y hasta el resto de la vida. Tenemos un sistema binocular totalmente competente, en general sin grandes diferencias con la etapa previa. Si medimos la estereopsis (la visión tridimensional especial que se usa para el cine en 3D, y que emana y es la máxima expresión de la visión binocular), sí es cierto que en un adulto o adolescente con la binocularidad perfecta evidenciaremos una estereopsis máxima, mientras que esa misma persona con 4 ó 5 años posiblemente tenga una puntuación intermedia. Pero en la vida diaria no hay mucha diferencia cuando la binocularidad va bien. La gran diferencia se manifiesta cuando las cosas no van bien. Lo característico del sistema consodidado y maduro es que falta la plasticidad cerebral de la que hablábamos en la etapa anterior. Y por tanto la incapacidad de adaptarse a cuando las cosas van mal. El adulto no tiene capacidad para defenderse de la visión doble.
Estrabismo frente a la binocularidad
Ahora que sabemos más sobre los sistemas de la binocularidad y sus etapas, vamos a suponer que aparece un estrabismo, e intentaremos comprender qué pasa con la binocularidad y qué consecuencias hay. Ahora, de las tres etapas que hemos explicado hace un momento, las recorreremos al revés.
Estrabismo de aparición en el adulto
El estrabismo se considera una enfermedad principalmente de la infancia. No quiere decir que los adultos no padezcan de estrabismo. Pero cuando ocurre, es porque el estrabismo ya lo padecía durante la infancia (y por tanto es una enfermedad infantil que perdura en la madurez), o porque hay una problema de otro origen que además afecta al sistema motor ocular (o más raramente al sistema sensorial) y “estropea” lo que funcionaba bien, haciendo que se desvíe un ojo. Por lo tanto el estrabismo de nueva aparición en el adulto se denomina secundario (“secundario a otra cosa”, debido a otro problema). Por el contrario, el estrabismo infantil suele ser primario: no es consecuencia de otra enfermedad.
Ahora contemplaremos el estrabismo secundario del adulto, debido a una parálisis de un músculo extraocular, a un traumatismo, a una alteración de los músculos por una miopía grande, a una cirugía, etc. Cualquier causa de éstas implica que los ojos se desalinean. Por tanto las imágenes que llegan al cerebro de cada retina no se corresponden. Como en este periodo de madurez no queda plasticidad cerebral, el cerebro no tiene mecanismos para contrarrestar o adaptarse a esta no-correspondencia de imágenes. El resultado: el sujeto con estrabismo padece visión doble. Un síntoma enormemente molesto, hasta incapacitante, que recibe el nombre técnico de diplopia. Muchas veces obliga al que lo sufre a guiñar un ojo o tapárselo.
¿Qué ocurre si un adulto con estrabismo no tiene diplopia?. Debemos pensar en una de estas cosas:
- El estrabismo ya lo padecía en la infancia. A veces el sujeto no nos lo manifiesta así: es posible que fuera de pequeño ángulo y que no causara mucha preocupación de niño o adolescente, y ahora al aumentar el ángulo se haga patente y un problema social y de la propia autoimagen. Pero aunque uno no fuera consciente de que lo padeció de pequeño, hereda de la infancia un sistema que le protege contra la visión doble.
- El ojo desviado tiene muy poca visión. Esta puede ser la causa del estrabismo. Para ver doble necesitamos dos imágenes con una calidad mínima. Si la que llega de un ojo (el que se desvía) es de muy baja calidad, apenas nos molestará y no percibiremos esta visión doble.
- Existe una adaptación “tardía” o “facultativa” a la visión doble. No es muy frecuente, pero en algunos adultos, cuando llevan un tiempo prolongado sufriendo de diplopia, son capaces de “ignorar” la falsa imagen, la que llega del ojo desviado. No se trata de una auténtica adaptación cerebral, un recurso neurológico completo porque carecemos de plasticidad cerebral suficiente. La doble imagen está ahí pero somos capaces de ignorarla, de comportarnos como si no estuviera.
Estrabismo infantil de aparición tardía
Cuando aparece el estrabismo primario en la infancia, pero no en el lactante, sino a partir de los, pongamos, 2-3 años de edad, el sistema binocular ya se ha desarrollado. Pero se ve “interrumpido” por el estrabismo. Pero es eso, una interrupción de una binocularidad que ya está establecida en su mayor parte. No implica necesariamente una destrucción de la visión binocular que ya existe.
Así, cuando se trata de un estrabismo intermitente (es decir, en unos momentos del día los ojos están alineados, y en otros momentos hay estrabismo), cuando no hay estrabismo existe una binocularidad buena. De hecho, aunque se suele decir que los estrábicos no pueden ver en tres dimensiones, tenemos ejemplos de niños efectivamente estrábicos, pero que cuando están rectos demuestran puntuaciones de estereopsis buenas.
¿Y qué pasa cuando los ojos están desviados?. ¿Ven doble estos niños?. Decíamos que en esta etapa hay una gran plasticidad cerebral, y la diplopia distorsiona mucho nuestra capacidad visual. Así que el cerebro se adapta. ¿Cómo lo hace?. Pues sencillo: “desactiva” la imagen del ojo desviado. Este mecanismo se denomina supresión. Esto es clave para entender la gran mayoría de los estrabismos. Ya que, como decíamos, la mayoría de los estrabismos se originan en la infancia, la supresión protege a estos niños, y también cuando se conviertan en adultos, de la diplopia. Y por ello en general los adultos con estrabismo no ven doble: conservan la supresión que adquirieron en la infancia.
La supresión también tiene su parte negativa. En el momento que el ojo está suprimido no está tomando un papel activo en la visión, por tanto ésta no se desarrolla en dicho ojo. Si se trata de un estrabismo intermitente y el ojo está desviado poco tiempo al día, no tendrá grandes consecuencias. Si se trata de un estrabismo intermitente pero con mucho tiempo de descompensación, o bien un estrabismo constante, la cosa se complica más. En estos casos, si tenemos la suerte de que no siempre se desvíe el mismo ojo (lo que llamamos estrabismo alternante: a veces tuerce un ojo, a veces el otro), pues tampoco se complica tanto la cosa: cada ojo recibe suficiente tiempo de estimulación para desarrollarse.
Sin embargo, si el estrabismo es constante o casi constante, y no es alternante sino que siempre es el mismo ojo (estrabismo monocular), entonces la visión no se desarrolla bien en el ojo desviado. Es lo que llamamos ojo vago o ambliopía, y lo explicamos en el artículo correspondiente.
Pero ahora no estamos hablando del ojo vago. El caso es que aunque la supresión es malo para el ojo vago, es bueno para protejer al estrábico de la visión doble. Por lo tanto, en las estrategias de tratamiento durante la infancia para corregir el estrabismo y el ojo vago no es una buena idea eliminar completamente la supresión. Eso sucede por desgracia cuando al niño se le trata de forma inadecuada, mediante prismas o algunas terapias “antisupresivas”, que puede implicar que de adulto el sujeto sufra diplopias muy difíciles de tratar.
En cualquier caso, el niño con estrabismo tiene dos modos de funcionar:
- Con estrabismo: suprime el ojo desviado. No tiene visión doble, y por supuesto no tiene visión binocular. Utiliza solo un ojo, el fijador, y no tiene tampoco estereopsis.
- Sin estrabismo: no suprime el ojo. Tiene buena visión binocular, porque la desarrolló de bebé, y tiene buena estereopsis.
Si el estrabismo es intermitente, el cerebro va cambiando automáticamente entre un modo un otro. Si el niño va creciendo y se convierte en adulto, poseerá igualmente estos dos sistemas sensoriales.
Si el estrabismo es constante, pues solo manifestará este primer sistema: supresión, no diplopia y no visión binocular. La pregunta clave es: años después, supongamos que ya de adulto, somos capaces de corregir el estrabismo (supongamos de nuevo que mediante cirugía). ¿Qué pasará con la binocularidad?. Pues, aunque resulte sorprendente, existen posibilidades razonables de que, aun muchos años después de uso constante de la supresión, la binocularidad sigue existiendo, latente, y se manifiesta al corregir el estrabismo.
Esto no solo es útil para el sujeto que, al corregirle el estrabismo, recupera la sensación de binocularidad, esa “mejor visión” unida también a la estereopsis. Eso mejora el pronóstico de la propia cirugía del estrabismo. Al recuperar la binocularidad, también recuperamos ese ajuste motor fino final. Con la operación corregimos la alineación grosera de los ojos, y los grados finales para conseguir una alineación completa los corrige el propio sistema binocular. Esta fusión motora completa “sujeta” los ojos en su posición, y previene que el ojo se desvíe de nuevo.
¿Todo estrabismo que aparentemente empezó después de los 2 años de edad va a tener buena visión binocular si corregimos su estrabismo? No siempre. Necesitamos buena visión de ambos ojos: si uno de ellos está vago, y la visión es más bien baja, no va a haber una buena binocularidad aunque el circuito cerebral se hubiera conservado. Por otra parte, cuando operarmos a un adulto y nos remontamos atrás para conocer cómo empezó el estrabismo, no trabajamos con certezas. Puede que la familia comenzara a notar el estrabismo con 3 años, pero comenzó, con menor desviación y desapercibido, ya de bebé.
Estrabismo del lactante
En estas circunstancias, el estrabismo impide el desarrollo del sistema binocular. La supresión que hemos explicado es la norma, nunca va a aparecer visión doble. Pero el problema es que nunca va a haber visión binocular. Da igual que operemos pronto para intentar alinear los ojos cuanto antes. El periodo crítico de desarrollo binocular se ha perdido y no puede realizarse más adelante en la infancia. Estos estrabismos, ya se operen en la infancia, adolescencia o de adulto, tienen peor pronóstico. No contamos con la propia ayuda del sistema binocular. Aunque la cirugía sea un éxito y dejemos los ojos bastante alineados, estéticamente bien (a simple vista parece que la cirugía le ha dejado los ojos rectos), realmente queda una pequeña desviación, que el cerebro es incapaz de corregir. No ha aprendido a trabajar con dos imágenes, y no sabe ajustar los ojos. Y si bien en general los resultados de la operación son buenos, no tenemos tantas garantías como en el caso anterior. No hay visión binocular que haga de “centinela”, que “sujete” los ojos en su sitio.
Conclusiones
¿Tu hijo tiene estrabismo, y ha pasado de torcer solo un ojo a torcer los ojos?. Igual te preocupa y piensas que es es malo. ¡Al contrario!. Que sea capaz de alternar, de cambiar el ojo que desvía y el ojo que tuerce, es una garantía contra el ojo vago.
¿Crees que si tienes estrabismo nunca podrás tener visión binocular?. No es siempre así. De hecho, es sorprendente lo frecuente que es el caso contrario. En muchas ocasiones la binocularidad está latente, esperando que un estrabólogo (oftalmólogo especialista en estrabismo) te alinee los ojos para que: ¡magia! el ojo desviado deja de estar suprimido, se “activa”, y vuelve la visión binocular.






1 marzo, 2020
[…] Visión binocular y estrabismo: un artículo donde explico con más detalle el concepto de visión binocular, cómo fusionamos en una imagen la información de cada ojo y cómo se coordina el movimiento ocular para conseguirlo. […]