Esta enfermedad recibe varios nombres. Podríamos hablar simplemente de «síndrome de Adie», aunque se confundiría con un cuadro neurológico más complejo (el síndrome de Holmes-Adie, que además de lo que explicaremos hoy presenta alteración del sistema nervioso autónomo fuera del ojo) . En algunos libros la denominan simplemente «pupila tónica», pero en la cultura médica está tan extendido el epónimo del neurólogo que la describió por primera vez (John Adie) que no me parece muy adecuado denominarlo así. Personalmente, me gusta la denominación completa de «pupila tónica de Adie». Queda excluido el síndrome neurológico, nos centramos concretamente en la pupila, y el término «tónica» ya nos está describiendo la enfermedad. Es como cuando utilizamos otro epónimo al hablar de las inflamaciones intraoculares. Hablar de «uveítis de Fuchs» es correcto, pero me gusta más «iridociclitis heterocrómica de Fuchs», ya que el propio nombre nos localiza la enfermedad y nos da el signo más relevante.
Aproximándonos al tema
Pero me voy por las ramas, como siempre: hoy toca hablar del iris y la pupila. Concretamente, nos asomaremos al complejo, y apasionante mundo de los trastornos pupilares. Que estaría dentro del campo de la Neuro-oftalmología (una subespecialidad fascinante de la Oftalmología, por otra parte), si bien un gran número de trastornos propiamente oculares y no neuro-oftalmológicos causan trastornos pupilares. Por lo tanto, la aproximación médica a estas anomalías de la pupila tiene que ser muy sistemática, y no obcecarnos demasiado en buscar problemas neurológicos o tóxicos en algo que puede estar en el propio ojo.
Si hablo de trastorno pupilar puede sonarnos muy lejano, pero como veremos en seguida es muy «médico», algo bastante muy cercano. Cuando en la típica serie de médicos el protagonista está valorando una urgencia (normalmente un coma, un traumatismo o algo que impresiona de gravedad) saca su indispensable linternita de bolsillo y enfoca los ojos del paciente. Esa linterna parece obligatoria en cualquier médico que se precie, y ocuparía el segundo lugar en importancia después del fondendoscopio (lo realmente indispensable en la bata de cualquier médico no es ni el fonendoscopio ni la linterna, sino un bolígrafo, de hecho).

Cuando al pobre paciente le deslumbran poniéndole una luz delante del ojo no es para fastidiarle. Es precisamente para descartar algunos trastornos pupilares. Muchos problemas neurológicos causan una alteración del movimiento de nuestras pupilas, que se pueden abrir o cerrar exageradamente, o responder de forma incorrecta al estímulo luminoso. Dicho sea de paso, la pertinencia de la prueba es más que discutible tanto en las series de televisión como en la vida real. Y la forma propiamente de realizarse también es mejorable en muchas ocasiones. Curiosamente, para leer un electrocardiograma, a un médico generalista (urgenciólogo, médico de atención primaria, internista, etc) podrá interesarle la opinión experta de un cardiólogo; sin embargo raramente un generalista o un neurólogo pregunta a un oftalmólogo acerca de una exploración pupilar. Esa es una de las causas de que los resultados de esta exploración suelan darnos diferentes. Y no lo olvidemos: al margen de que la causa de un trastorno pupilar esté fuera del ojo, el iris y la pupila son del oftalmólogo.
La pupila normal
Es de conocimiento popular el funcionamiento básico de la pupila. La pupila es ese agujero circular (en humanos: en animales puede tener otras formas) que hay en el centro del iris. De hecho, el iris sirve principalmente para abrir o cerrar la pupila. Actúa de diafragma, permitiendo entrar más o menos luz. Cuanta más luz hay en el ambiente, más se cierra el iris para que la pupila sea pequeña. Cuanta menos luz hay, más se abre la pupila para permitir entrar más luz. Si el iris no se cierra correctamente con mucha luz, nos deslumbramos.
Si pensamos un poco más, nos damos cuenta de que no se trata de un movimiento voluntario. Se trata de un reflejo. Bueno, de hecho son dos reflejos diferentes:
- Contracción pupilar: El estímulo es la luz (cuanto más intensa, mayor respuesta de contracción). La respuesta es que la pupila se hace pequeña (su nombre técnico es miosis). El encargado de enviar la respuesta es el parasimpático.
- Dilatación pupilar: El estímulo es la ausencia de luz; cuanta más oscuridad mayor respuesta de dilatación. La respuesta es que la pupila se hace grande (midriasis). El encargado de enviar la respuesta es el simpático.

Entonces hay dos respuestas posibles (la pupila puede abrirse o cerrarse), contrarias entre sí. Los estímulos son también contrarios, los reflejos se llevan a cabo por dos músculos diferentes, las vías que llevan la respuesta también son diferentes.
Sistema nervioso autónomo
¿Qué es eso de simpático y parasimpático?. Como decíamos que la respuesta no es voluntaria, no forma parte de nuestro cerebro consciente. Los nervios voluntarios que llegan a los músculos «normales» están controlados por nuestra voluntad, hacen lo que queremos. Pero no podemos mover nuestras pupilas por mucho que nos esforcemos. No tenemos «circuito» para hacerlo, porque está fuera del sistema nervioso voluntario. La parte de nuestro sistema nervioso que está más allá de nuestros deseos es el llamado sistema nervioso autónomo o vegetativo. Y se organiza mediante estrategias opuestas: el sistema simpático nos aumenta la tensión arterial, el parasimpático nos la disminuye. El simpático paraliza los movimientos digestivos y se lleva la sangre del aparato digestivo a otros órganos; el parasimático estimula los movimientos digestivos y lleva la sangre al aparato digestivo. Y un largo etcétera. En el ojo las cosas funcionan parecidas: el simpático abre la pupila en respuesta a la oscuridad, y el parasimpático la cierra en respuesta a la luz.
Ahora es más fácil de entender algunas reacciones que demostramos cuando nos dan un susto o estamos haciendo ejercicio. En estas situaciones, predomina el simpático, que muestra reacciones lógicas de respuesta al estrés (se nos acelera el corazón, sube la tensión arterial), y otras no tan evidentes: se dilatan las pupilas, se nos seca la boca, la piel se vuelve pálida, etc.
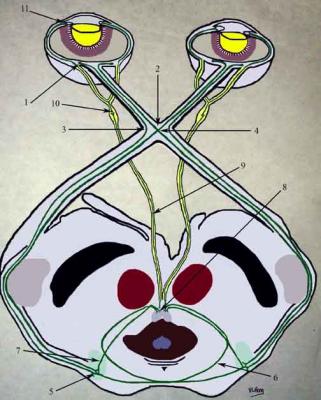
Pero, al margen de que sea el simpático o el parasimpático el que lleve la respuesta al ojo, la elaboración del reflejo está en el cerebro. Por lo tanto, lo que altere la función cerebral podría afectar también a los movimientos de la pupila. Un golpe en la cabeza, un coma, etc. También es frecuente que un medicamento o un tóxico altere la función de la pupila. De forma que algunos relajantes y analgésicos, y algunas drogas como la heroína producen cierre de las pupilas (miosis). Por otra parte, algunos estimulantes como la cocaína producen apertura de pupilas (midriasis).
Diferente tamaño
Decíamos que hay numerosas causas que producen una alteración del reflejo pupilar. Es labor del médico analizar por qué se produce una miosis o una midriasis de las pupilas, en el contexto de otros síntomas (normalmente neurológicos). Pero hay algo que tienen en común una gran parte de los trastornos pupilares: la respuesta de ambos ojos es similar. Es decir, se mantiene la simetría en el tamaño: la pupila del ojo derecho es igual de grande que la del izquierdo, al margen de que ambas estén grandes o pequeñas, y de que reaccionen (o no) a la luz o a la oscuridad. Eso es lo normal: inicialmente el estí
mulo de luz (o de oscuridad) puede llegar sólo a un ojo, pero el cerebro elabora una respuesta simétrica, manda el reflejo de abrir o de cerrar pupilas de la misma manera a ambos ojos. Si el cerebro se ve alterado por una enfermedad, fármaco o tóxico, se alterará la respuesta, pero seguirá siendo simétrica. Esta situación de «simetría pupilar» se llama isocoria.
Hay enfermedades en las que esto no es así. Cuando las pupilas presentan diferente tamaño entramos dentro de un cuadro neuro-oftalmológico llamado anisocoria. En el contexto de un golpe en la cabeza, una anisocoria puede ser un síntoma de gravedad. Y una anisocoria de aparición reciente en conjunción con otros síntomas y signos (estrabismo, dolor de cabeza) también nos orienta a enfermedades serias dentro del cráneo. Pero hoy no vamos a hablar de ello. Vamos a centrarnos en las anisocorias que ocurren de forma aislada, no dentro del contexto de un cuadro más amplio con otras manifestaciones. Y si bien la mayoría de las anisocorias no responden a ninguna enfermedad (se trata de la anisocoria fisiológica, con asimetría leve e incluso intermitente), sí que hay dos cuadros que debemos destacar.
Decíamos que el tamaño de la pupila viene determinado por la respuesta del simpático o del parasimático. Si las pupilas presentan diferente tamaño, la causa será que alguno de estos dos sistemas no llegan bien a alguno de los dos ojos. O bien el simpático no llega bien al ojo (y esa pupila no abre bien, y se quedará más cerrada), o bien es el parasimático el que no funciona (y esa pupila no cierra bien y se quedará más abierta). Para complicarlo un poco, cuando vemos al paciente sólo constatamos que las pupilas son de diferente tamaño, en principio no sabemos cuál es la que está funcionando mal. Y para terminar de liar el asunto, el problema puede estar en el propio iris, que no responda adecuadamente a los estímulos (por colirios, traumatismos, inflamaciones, cirugías previas, etc).

Pero si lo simplificamos, tenemos:
- Alteración en el simpático. No se abre bien una pupila, con lo que queda en miosis. Hablamos de Sindrome de Horner (utilizando todos los epónimos, sería Claude-Bernard-Horner).
- Alteración en el parasimpático. No se cierra bien la pupila, con lo que queda en midriasis. Hablamos de pupila tónica de Adie.
Ambas enfermedades serían opuestas entre sí. Y de hecho, ambas se diagnostican de forma fácil, inocua e inequívoca por medio de un test con colirios (un test diferente para cada prueba). El síndrome de Horner tiene más importancia por sus implicaciones fuera del ojo, por lo que es más importante diagnosticarlo. Además, presenta otros signos aparte de la pupila.
Pupila de Adie
Entonces ya sabemos el mecanismo de la enfermedad. La respuesta de miosis (cierra pupilar), que viene por el parasimático, no llega correctamente al ojo. Por lo tanto, la pupila tiende a la midriasis, a estar más grande que la otra. ¿Significa que está completamente paralizada?. Inicialmente no, porque el simpático sí que funciona. En oscuridad el simpático actúa y se abre más la pupila. Con luz, aunque no hay cierre activo, el simpático deja de funcionar y la pupila se cierra un poco, de forma pasiva.
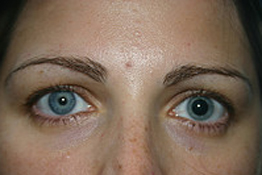
¿La causa?. No muy clara. Se habla de infecciones víricas que afectan a los nervios parasimáticos. En cualquier caso, no tenemos tratamiento para la causa. No es contagioso, afecta más a mujeres, la aparición es lenta y progresiva. Con el tiempo la pupila se va paralizando y dilatando más y más. Años después la pupila se va haciando mas «tónica» y paralítica, y se puede ir cerrando. Puede quedar más cerrada que la otra, así que lo característico de la pupila de Adie de larga evolución, más que el tamaño, es que es un «iris paralítico», no reacciona ni a la luz ni a la oscuridad. Existen otros hallazgos curiosos en la exploración como los «movimientos vermiformes» del iris, disociación luz-convergencia, pero eso tiene interés para el médico más que para el propio paciente.
Lo que sí que le afecta al sujeto con pupila de Adie es que con el tiempo puede afectar a la capacidad de enfoque, para ver de cerca. El músculo que utilizamos para la mirada cercana también está inervado por el parasimático. Por otra parte, cuando la pupila se encuentra muy dilatada puede dar lugar a fotofobia: nos molesta la luz en el ojo con el Adie, ya que entra demasiada (la función protectora del iris no se lleva a cabo).
Existe un pequeño porcentaje de personas en las que el Adie se vuelve bilateral, aunque casi siempre el segundo ojo se afecta bastante tiempo después que el primero.






8 junio, 2009
Ocularis, hay un párrafo que no me queda muy claro: » Con el tiempo la pupila se va paralizando y dilatando más y más. Años después la pupila se va haciando mas “tónica” y paralítica, y se puede ir cerrando. Puede quedar más cerrada que la otra, así que lo característico de la pupila de Adie de larga evolución, más que el tamaño, es que es un “iris paralítico”, no reacciona ni a la luz ni a la oscuridad». Si la pupila de Adie es por falta de acción del parasimpático, al hacerse más tónica y paralítica más que cerrarse se abriría y se quedaría tal cual, ¿no? Por otra parte, me ha sorprendido mucho saber que con el tiempo va progresando, paralizándose y dilatándose más, sin parar en un punto. ¿Se conoce la causa?
Un saludo
PD: muy buena la idea de hacer una encuesta, parece un Trivial oftalmológico, jeje 😛 y eso engancha
9 junio, 2009
Hola Sophie:
La clave es la palabra «tónica». Como este artículo va dirigido principalmente al público general he explicado sólo lo básico sin complicarlo mucho, y estas aparentes incongruencias hay que imponerlas como un esfuerzo de fe. Pero realmente el Adie y el Horner no son exactamente opuestos. El Horner ciertamente produce una miosis no muy exagerada, evidenciable sobre todo en oscuridad, que no evoluciona. Seguirá en miosis. Sin tonicidad ni pupila perezosa.
Como has estudiado neurología, te voy a poner un ejemplo paralelo: parálisis fláccida y parálisis espástica. Ambos cuadros son paréticos: impiden la correcta función del músculo. Sin embargo la parálisis fláccida cursa con hipotonía. Sería parecido al Horner: el músculo dilatador del iris queda hipotono, con respuesta incompleta a la dilatación en la oscuridad, pero no afecta a la función del esfínter del iris, que se contrae con velocidad e intensidad normal (con mayor dilatación todavía porque el antagonista no tiene ni el tono de reposo normal).
La denervación del esfínter del iris, que es lo que ocurre en el Adie, produciría algo similar a la parálisis espástica, de ahí lo de «pupila tónica». El esfinter del iris (y por tanto, el iris en global, ya que este músculo es más potente que su antagonista el dilatador) sufre una parálisis tónica, que se contrae perezosamente, pero también se relaja perezosamente. De hecho, lo primero que cambia es la velocidad de contracción, y además se produce un daño segmentario (algunas fibras del esfinter se van denervando antes que otras, de forma que vemos esos «movimientos de gusano» y esa pupila irregular).
No es una parálisis completa como si el parasimpático no llegara al ojo. De hecho, un signo muy típico del Adie es la disociación luz-convergencia. Eso quiere decir que con la luz no se contrae bien, pero con la convergencia sí (ya te acuerdas del triple reflejo convergencia-acomodación-miosis). Al forzar la acomodación además de la miosis, entonces la pupila sí que se contrae, pero de forma tónica, lenta (puede tardar un minuto cuando la pupila sana apenas tarda un par de segundos).
Si quieres ver lo que sería un déficit simple del parasimpático en el ojo, el ejemplo es fácil: una parálisis del III par de causa extrínseca (hernia de uncus por una hemorragia epidural, aneurisma de la arteria comunicante posterior, etc). Encontramos el estrabismo típico de la parálisis de los músculos intervados por el III par (el ojo se queda en exotropia, ligera hipotropia, y con ptosis; es decir, hacia afuera, algo hacia abajo y con caída del párpado), y la pupila en midriasis. Que sería una midriasis máxima, no reacciona ni a la luz ni a la convergencia, sin movimientos vermiformes ni pupila irregular. No habría caracter tónico, no sería perezosa: simplemente arrefléxica y midriática.
El síndrome de Adie tiene un carácter crónico y la respuesta del esfínter del iris no es la hipotonía y atrofia. Produce una respuesta lenta (ya que la denervación en principio no es completa) y queda con un tono de reposo que en principio es menor que las contracciones del dilatador del iris (que sí tiene contracciones activas gracias al simpático), pero que con los años va evolucionando hacia una pupila pequeña.
Ya te digo, una forma fácil de hacerse una idea es pensar en las parálisis espásticas. La causa es diferente, ya que la espasticidas se debe a una alteración del sistema extrapiramidal, y en la pupila se debe al propio comportamiento del esfínter. Pero sería un resultado similar.
En cuanto al trivial, me alegro que te guste. Aunque por cómo van las respuestas de esta primera pregunta, creo que tendré que ir calibrando la dificultad.
Saludos.
10 junio, 2009
Es un placer leerte, Ocularis!!
Nunca había pensado en la pupila tónica de Adie como una parálisis espástica, y me parece una verdadera genialidad….
Te animo a seguir escribiendo sobre Neuro-oftalmología, que en principio puede parecer algo complicada, pero haces que llegue de forma sencilla a todo el mundo con el rigor que te caracteriza.
Un saludo.
11 junio, 2009
Gracias, Pilar, me ruborizas 🙂
La neuro-oftalmología me gusta bastante, es bastante lógica y coherente. Como voy escribiendo los artículos «a demanda», según vayan solicitando entradas sobre la neuro, iré publicando.
Un saludo.
5 octubre, 2009
es muy bueno gracias por que asi no me quedo con la duda de que es
5 octubre, 2009
Un placer, ihana
18 noviembre, 2009
no tenemos tratamiento para la causa. Que significa? En la parte donde explica Pupila de Adie… Por favor si me puede aclarar.
22 noviembre, 2009
¿Podrías concretar más la pregunta?. Que no tenemos tratamiento para la causa significa eso, que no podemos tratar la causa de la enfermedad. Las enfermedades suelen tener una o varias causas. Un tratamiento puede ir encaminado a corregir la causa, que es lo ideal, o bien los síntomas, los mecanismos, etc.
2 julio, 2010
q relacion hay entre la fotofobia y la miopia? el miope al aplanar su cornea (logrando menor poder de convergencia) con la presion de los parpados (que es un signo muy comun) tiene la pupula midriatica para recibir mas luz???? viene por ahi la relacion o existe otra explicacion?
2 julio, 2010
Mencionas una relación entre fotofobia y miopía de la que yo no he hablado, con lo cual en principio no veo necesidad de argumentarla. El miope, al entornar los ojos no aplana su córnea para lograr menor poder de convergencia, es un error. El entornar los párpados, por otra parte, no hace que entre más luz en el ojo, más bien al contrario.
Un saludo.
9 agosto, 2010
Hola Ocularis, primero que todo gracias por tu articulo, es muy ilustrativo y segundo, me ha quedado una duda en la ultima frase del articulo:
«Existe un pequeño porcentaje de personas en las que el Adie se vuelve bilateral, aunque casi siempre el segundo ojo se afecta bastante tiempo después que el primero.»
¿Esto qué significa? ¿Que el segundo ojo se vera afectado con los años a causa de estar en ese pequeño porcentaje de Adie bilateral? o, ¿aparte de ese pequeño numero el ojo no afectado «caerá» en la enfermedad?
Muchisimas gracias.
10 agosto, 2010
Lo primero: en un pequeño porcentaje de personas el segundo ojo se verá afectado. Y habitualmente lo hará años después del primero.
Técnicamente no es correcto. En teoría la bilateralización es una tendencia no minoritaria. Pero que la afectación del segundo ojo sea evidenciable por el paciente ocurre en una minoría de los casos. En la práctica: la mayor parte de las personas que tienen Adie (diagnosticado, o por lo menos se notan que tienen alguna pupila anómala) sólo perciben alteración de una de las pupilas. En una minoría se evidencia afectación de las dos pupilas, y la segunda pupila empezó tiempo después.
Un saludo
5 enero, 2011
Hola Ocularis soy una afectada de este síndrome y me encantaria que pudieras profundizar en este tema. Gracias por toda la informacion que nos ayuda a entender un poco mas lo que nos pasa a los afectados por Adie, ya que los medicos tampoco nos informan mucho por desconocimiento del tema. Un abrazo y gracias otra vez
11 diciembre, 2011
Al leer este artículo, gracias al error en mi respuesta al Trivial, me gustaría saber si es el propio iris quien detecta la cantidad de luz que llega al ojo o está en otro lugar, por ejemplo, la retina.
18 diciembre, 2011
No, el iris no es capaz de detectar la luz. Es la retina la que detecta la cantidad de luz, y el iris se abre o cierre en función de un reflejo cerebral. Puedes hacer una prueba fácil: mirándote delante del espejo, te iluminas con una linterna uno de los dos ojos, y verás que son las dos pupilas las que se cierran como respuesta (también responde el ojo que no has iluminado).
15 diciembre, 2011
[…] […]
24 marzo, 2016
Bueno, estuve leyendo sobre el tema por que yo puedo mover de manera voluntaria osea (cuando quiero) la pupila de los ojos sin ningún problema sin la necesidad de un estimulante. puedo hacerlas mas pequeñas o mas grandes si así lo deseo, le pregunte a mi oftalmológo que como se llama eso y no me dio respuesta . aquí dice que no es un movimiento voluntario y entonces como se llama eso que yo puedo hacer?
17 diciembre, 2016
No, me temo que es imposible.
1 mayo, 2020
[…] Pupila de Adie: Aquí explico cómo funciona la pupila y el iris, y por tanto cómo funciona el reflejo fotomotor del que hablamos en el episodior.A continuación poner uno de los ejemplos más habituales en los que falla dicho reflejo: el trastorno llamado pupila tónica de Adie. […]
27 agosto, 2022
[…] Pupila de Adie: Explico una enfermedad generalmente autolimitada a la pupila. Pero antes también hablo del funcionamiento de la vida normal. Si quieres ver con más detalle (imágenes incluidas) cómo funciona el iris y la pupila, aquí te lo explico. […]