Sobre la degeneración macular asociada a la edad (abreviado DMAE) hemos hablado en numerosas ocasiones. Se trata de una enfermedad degenerativa del ojo que se padece con mucha frecuencia a partir de los 60-70 años y que puede llegar a producir limitaciones visuales muy importantes. La retina es el tejido delicado y fino que tenemos en el interior del ojo, en la parte de atrás, y se encarga de convertir la luz en señales nerviosas. Simplificando mucho, es la parte del ojo que «ve». La zona central de la retina se llama mácula, y es la parte más importante, la que nos provee de la visión más fina. Gracias a la mácula podemos leer, reconocer caras, manipular cosas con la mano, ver el televisor, etc. Esta enfermedad produce que las células de la mácula se degeneren y mueran, con la consecuente pérdida de visión. Se trata de un proceso no bien conocido pero que está claramente asociado al envejecimiento.
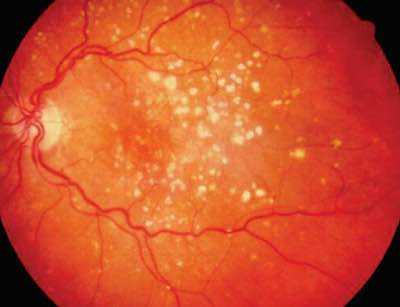
Hace 11 años dediqué a la DMAE el primer artículo monográfico. Posteriormente, ya en el 2011, dediqué cuatro artículos al “tratamiento disponible” (obsérvense las comillas) para la enfermedad: uno, dos, tres y cuatro. Se trata de suplementos o complementos nutricionales, que se toman en comprimidos y pastillas, con dosis altas de antioxidantes, pigmentos de origen generalmente vegetal, oligoelementos como el zinc, vitaminas, y recientemente se han añadido lo que está de moda, los ácidos grasos omega-3. Un cóctel de nutrientes con presuntas capacidades antienvejecimento, regenerativas, antioxidantes y antiinflamatorias, que pretenden ser beneficiosas para luchar contra una enfermedad degenerativa y asociada al envejecimiento como la DMAE. A lo largo de esos cuatro artículos fui desgranando las evidencias científicas que tenemos para aclarar si el uso de estos complementos nutricionales funcionan o no. Aunque parece que sí que tenemos esas evidencias, en realidad no es así: no hay apoyo científico real para utilizar ninguno de los suplementos disponibles comercialmente.
Y por último, en un artículo ya reciente, del año pasado, volví a hablar otra vez del tratamiento de la enfermedad. Hice un resumen actualizado del estado de las cosas, por qué se seguían recomendando estos pseudotratamientos sin evidencia detrás. Se trata de un artículo dentro de la serie de conflicto de intereses, y explicaba cómo estaban implicadas tanto las autoridades sanitarias, como los propios médicos y los pacientes. La verdad es que no di mucho protagonismo a los fuertes intereses comerciales detrás de las empresas que venden estos productos, y sin embargo es un elemento cada vez más importante de este problema.
Realmente no han cambiado mucho las cosas desde el 2016, y este último artículo que he enlazado antes describe bien la situación actual. Entonces, ¿por qué volver a sacar el tema de nuevo?. Hay dos motivos fundamentales:
- Es un tema muy importante. La DMAE es una enfermedad muy frecuente, cada vez más. La gente busca desesperadamente un tratamiento. Preguntan a unos y a otros, buscan por internet. Donde hay demanda hay oportunidad de negocio, y cada vez son más las pseudoterapias y pseudotratamientos que prometen ser útiles contra la enfermedad. En concreto, sobre los suplementos nutricionales que es de lo que vamos a hablar hoy, además cuentan con el beneplácito de una parte de los profesionales sanitarios que precisamente deberían protegernos de estos pseudotratamientos de eficacia no demostrada.
- Recientemente han salido evidencias científicas al respecto. O para ser más exactos, las evidencias científicas que ya teníamos disponibles están siendo sintetizadas, resumidas y aplicadas de forma más eficaz a la práctica clínica diaria. Es decir, se están recogiendo las conclusiones de las investigaciones para crear metaanálisis (que son “estudios de estudios”, una recopilación de la evidencia científica para llegar a conclusiones). Y con los metaanálisis en la mano, se están ya desarrollando guías clínicas y protocolos que ayudan al médico a tomar las decisiones. Estas guías las realizan comités de expertos, y cuando están bien realizadas y no sometidas a intereses externos, son quizás las herramientas más útiles para aconsejar o decidir si debemos recomendar o no un tratamiento.
Hoy iniciamos una serie de tres artículos de actualización sobre la degeneración macular asociada a la edad. Van a ser artículos densos en algunos momentos, porque voy a intentar ser riguroso y no dejar detalles sueltos. El tema lo merece. Y en esta primera parte de la serie, vamos a hablar de los suplementos o complementos nutricionales, un tratamiento que se toma en pastillas diarias y que pretende ser útil contra la enfermedad.

Metaanálisis
Ya he hablado en otras ocasiones de la Cochrane Library. Es un organismo que tiene como misión hacer metaanálisis sobre temas biomédicos relevantes. Sus publicaciones tienen una gran reputación, y son famosos por ser sumamente estrictos para considerar una evidencia científica como válida.

En el ámbito médico y de la investigación hay chistes al respecto, ya que la gran mayoría de los resultados de sus publicaciones concluyen algo así como que “no hay suficiente evidencia para aconsejar o desaconsejar” tal tratamiento o tal herramienta diagnóstica. Es decir, tiene unos parámetros de análisis exigentes, de manera que los indicios prometedores o los resultados positivos de baja o media calidad son descartados. Sólo tienen en cuenta los resultados positivos de estudios y ensayos clínicos con un gran diseño y bien realizados en todos los aspectos, de manera que ofrezcan grados de certeza muy altos.
Por ello, en las (no muy frecuentes) ocasiones que la Cochrane se “moja” y da una recomendación, la gente suele hacerle caso. Tiene que haber pruebas científicas de gran calidad para que en sus metaanálisis realicen una recomendación.
Pues bien, recientemente (julio de 2017) han salido dos metaanálisis de la Cochrane Library hablando sobre el tratamiento de la DMAE. Por lo tanto, merece la pena tenerlos en cuenta. Para los que quieran leerlos (lo que recomiendo a los que sepan inglés y tengan cierto conocimiento sobre el tema) lo pueden hacer con los enlaces que voy a poner.
Uno de ellos estudia el papel de la prevención de los complementos nutricionales para prevenir la enfermedad. Es decir, en personas que pueden padecer la enfermedad pero todavía no la sufren. Contestan a una pregunta muy importante: si el tomar estas pastillas puede retrasar o impedir la aparición de la enfermedad. Las respuestas son sorprendentemente contundentes:
- La vitamina E y los betacarotenos NO previenen o retrasan la aparición de DMAE.
- Lo mismo probablemente se pueda decir de la vitamina C y de un multivitamínico concreto.
- No hay evidencia sobre otros suplementos.
- Además, destaca el riesgo del uso de estas sustancias. En los estudios implicados directamente, los efectos adversos no se recogieron de forma consistente. Pero en otros estudios en los que se usaron algunas de estas sustancias se encontró un aumento del riesgo de cáncer.
Parece que las cosas están muy claras en el ámbito de la prevención. No es que no se sepa todavía nada al respecto, que “como son vitaminas no puede ser malo”, y “me las tomo por si acaso”. Hay evidencia de que no sirven para prevenir la enfermedad, y debemos ser conscientes de que puede haber un riesgo.
Este metaanálisis ha sido contundente y directo. Sólo con este resultado y sin necesitar recurrir a las guías clínicas, debemos tener claro de que no debemos utilizar estos suplementos para intentar prevenir la DMAE.
El otro metaanálisis habla de frenar la progresión de la enfermedad. Es decir, en sujetos que ya padecen degeneración macular asociada a la edad, si el tomar algún suplemento nutricional puede hacer que ésta progrese más lentamente. Aquí las conclusiones son algo más complejas de analizar.
- La luteína (sola o con zeaxantina) no es eficaz.
- La vitamina E no es eficaz.
- Una combinación concreta de antioxidantes, multivitaminas y mineral (cinc) puede frenar la progresión de DMAE un un subgrupo de pacientes.
- Advierte que este resultado positivo se circunscribe a una población de características concretas (que no son las que hay en Europa o en Iberoamérica, por ejemplo) y que el resultado no se puede extrapolar.
- Lo mismo que en la otra publicación, avisa de los riesgos que puede suponer el uso de este tratamiento. Critican que los estudios aquí revisados tampoco aportan buena evidencia sobre su seguridad, y conocemos por publicaciones diferentes el riesgo inherente al tomar estas sustancias.
- Como conclusión explican que se necesitan mejores estudios para aclarar las dudas tanto de su eficacia como de su seguridad.
De acuerdo, entonces ya sabemos que estos tratamientos no son útiles para prevenir la enfermedad. Pero, una vez ya tenemos degeneración macular, ¿merece la pena tomarlos?. Quizás con una primera lectura de las conclusiones de este segundo metaanálisis no queda claro.
El “posible resultado positivo” del que habla la Cochrane en esta última publicación se basa en un solo ensayo clínico, el AREDS (o AREDS1, porque luego existe un AREDS2 que fracasó en aportar evidencia para usar antioxidantes más “modernos”).
El AREDS1
En su artículo, la Cochrane analiza el AREDS1 y concluye que, a los sujetos a los que les funcione este suplemento dietético, pueden experimentar una pequeña mejoría en su calidad de vida. Y esto lo afirman con una certeza baja (“This may result in a small improvement in quality of life (low-certainity evidence”).
Es decir, los autores del metaanálisis encuentran problemas de diseño del estudio por lo que las pruebas científicas para afirmar la eficacia son de baja calidad. También es cierto que la Cochrane es muy exigente, pero así debe ser si queremos hacer buena ciencia y llevar conclusiones sólidas para tratar enfermedades.
Por otra parte, al margen de las dudas de diseño, también destacan que los resultados aparentemente positivos del AREDS1 no se pueden aplicar fuera de la población estudiada (en este caso Estados Unidos). No es un estudio multicéntrico que abarca diversos países, con culturas, y estilos de vida diferentes. Recordemos que estamos hablando de suplementos nutricionales: aportar nutrientes además de lo que comemos. Tiene sentido pensar que el resultado puede ser diferente en poblaciones que coman diferente, ¿verdad?. ¿Los españoles comen diferente que los estadounidenses? ¿El resto de Europa? ¿Latinoamérica?. Quizás en otros tratamientos (la eficacia de una técnica quirúrgica, por ejemplo) no sea relevante la alimentación o el estilo de vida. Pero parece que en este caso sí lo es.
Sobre el AREDS1 hemos hablado largamente en este blog. Aquí desarrollo el asunto del riesgo de tomar vitaminas a dosis tan altas. Pero me quiero detener principalmente en este artículo (recomiendo su lectura al que esté interesado en el tema). Como desgrano en el post, una lectura crítica de los resultados del AREDS1 no hace llegar a unas conclusiones interesantes.
- Supongamos que vamos a tratar a la población en la que se hizo el estudio, y supongamos que el resultado positivo (a pesar de que la certeza es baja) es real. Si pudiéramos ofrecer a los pacientes la formulación exacta utilizada en el AREDS1, sólo beneficiaría a un 6% de pacientes. Eso significa que para un paciente en concreto, hay un 94% de posibilidades de que no sirva para nada. Dicho de otro modo, estadísticamente debemos tratar a 84 pacientes para que a uno de ellos le sirva el tratamiento.
- Quizás lo más importante: no podemos ofrecer la formulación del AREDS1. No hay ningún preparado comercial que ofrezca.
Este último punto es esencial. Ya no es solo que la mejoría es muy pequeña, que solo va a suceder a muy poquitos pacientes a los que recomendemos el tratamiento, y que posiblemente fuera de la población estudiada (estadounidenses) no funcione. Ya no es que el resultado del estudio pueda ser un falso positivo, o que podemos someter a los pacientes a un riesgo mayor que el beneficio. Es que no disponemos del suplemento que pueda hacer lo que el estudio dice. El preparado utilizado en el ensayo clínico no se puede comercializar. Dicho de otro modo, no se vende ningún preparado comercial que ofrezca los mismos nutrientes y a las mismas cantidades que el AREDS1. Así que nadie puede recomendar un producto «X» apoyándose en el AREDS1, porque ese producto «X» tiene una composición diferente del estudio.
Y por qué no hay ningún preparado comercial con la composición adecuada?. Entre otros motivos, porque hay una regulación que limita el uso de estas sustancias. Son dosis muy de altas nutrientes y elementos con actividad biológica (es decir, que afectan a nuestro organismo) y por tanto no podemos considerarlos inocuos. Por ejemplo, el betacaroteno (uno de los compuestos del AREDS1) directamente se ha eliminado de todos los productos por ser cancerígeno.
Estas conclusiones también las resumí en el post del año pasado. Sin embargo, ¿por qué no las ha tenido en cuenta el metaanálisis de la Cochrane?. Recordemos lo que hemos dicho más arriba: se trata de metaanálisis, no de guías clínicas para los médicos. Es decir, analiza la evidencia científica. Se trata de unas conclusiones que sirven para otros investigadores a la hora de proponer líneas de investigación, de una ordenación de la evidencia científica de cara a tesis, publicaciones, etc, para ayudar a poner al día a científicos y sanitarios. Estos metaanálisis son herramientas de primer orden para elaborar guías clínicas. Pero no son guías clínicas. No se preocupa de la aplicación práctica de las conclusiones a las que llegan.
Por lo tanto, si queremos extraer conclusiones más prácticas, como las que hice en los artículos anteriores del blog que he enlazado, debemos recurrir a guías clínicas.
NICE
El National Institute of Health and Clinical Excellence, NICE, es un organismo público independiente (non departmental) que pertenece al sistema nacional de salud británico. Tiene varias funciones, pero la más conocida es desarrollar guías de práctica clínica para ayudar al médico. Son las guías clínicas o protocolos de los que he ido hablando a lo largo de este post. Recopilan la mejor evidencia científica sobre un asunto práctico a nivel de salud (como por ejemplo los metaanálisis de la Cochrane Library que hemos mencionado), normalmente sobre el tratamiento de una enfermedad, e intentan llegar a conclusiones prácticas y realistas para ver si se deben recomendar (o desaconsejar) un tratamiento concreto.

El NICE es muy conocido en el ámbito sanitario en general y médico en particular. Le pasa un poco como a la Cochrane: que publica poco y tarda años en preparar sus publicaciones, pero lo que publica está muy bien diseñado y realizado. Conviene destacar que el NICE actúa de manera muy independiente, y se ha demostrado bastante inmune a la influencia de la industria farmacéutica, que intenta que las guías clínicas sean lo más favorables a los productos que venden. Otras organizaciones científicas no han demostrado su independencia como el NICE, pero no adelantemos acontecimientos, ese es tema para un próximo artículo. El caso es que las guías NICE tienen una repercusión mucho más allá del propio Reino Unido, y tiene un peso internacional evidente.
Este organismo está elaborando una guía sobre la degeneración macular asociada a la edad. Todavía no está oficialmente publicado, pero en un interesante ejercicio de transparencia, tienen el “borrador” ya disponible para consulta libre y gratuita para las partes que ya están finalizadas. El tema de la DMAE es muy extenso y la guía abarca temas sobre epidemiología, factores de riesgo, diagnóstico, etc. Y dentro del tratamiento, hay muchos aspectos a considerar además de los suplementos nutricionales de los que estamos hablando hoy. Pero la parte que nos interesa está finalizada, y de hecho otras guías ya usan este “borrador” de la NICE para apoyar sus conclusiones.
Aquí está el borrador de la guía clínica en cuestión. Como siempre, recomiendo su lectura, aunque es más densa que las anteriores. A partir de la página 60 analizan el tema que nos ocupa. En las páginas 69 a 72 resumen sus conclusiones del AREDS1, que es, como ya hemos mencionado antes, el único estudio de cierta calidad con resultados positivos. Sus conclusiones son sumamente interesantes. Por lo menos para mí, porque le han encontrado problemas de aplicación práctica del tratamiento que no encontré en mi análisis del 2006. Evidentemente el comité de expertos que trabaja en el NICE es gente con más dedicación y conocimientos en este tema en concreto, por lo que la lectura de esta guía me ha resultado estimulante. Siempre se está aprendiendo.
Temas personales aparte, lo que nos aporta esta guía-borrador del NICE, de forma adicional a lo dicho antes:
- Un 20% de los participantes en el ensayo clínico habían estado tomando suplementos vitamínicos que contenían sustancias del complejo del AREDS1, lo que afecta al resultado. Es decir, que igual el beneficio de tomar el suplemento necesitan más tiempo que los 5 años que contabilizaron en el estudio.
- El análisis se realizó por subgrupos y sólo se vieron resultados positivos en un subgrupo concreto los participantes, concretamente en los que la enfermedad estaba avanzada. Esto es causa de un sesgo de selección.
- El resultado positivo del AREDS1 no se ha podido reproducir en otros estudios.
Además, toman en consideración muy seria el riesgo de cáncer por el betacaroteno en fumadores. También descartan la segunda parte del estudio, el AREDS2, que no contiene el betacaroteno, por los importantes problemas de diseño (aleatorización).
Más adelante realizan una valoración de coste-beneficio del tratamiento. Dado de lo dudoso y pequeño del beneficio, parece que simplemente las cuentas no salen. El beneficio lo miden en mejora de calidad de vida, concretamente en años de vida ajustado por calidad. Aunque dispusiéramos de preparados comerciales con la composición adecuada para ofrecer el tratamiento (que no los hay), aunque pudiéramos ignorar los riesgos, aunque asumiéramos que el paciente que lo utiliza forma parte de ese afortunado 6% susceptible a mejorar, resulta que el beneficio en su calidad de vida ajustado por años (QALY) es de 0,004. En palabras del comité:
“In spite of these limitations (which, the committee agreed, would tend to overstate the cost-effectiveness of supplementation), the intervention was reported to confer an extremely small benefit of only 0.004 additional QALYs”.
Que podríamos traducir como : “a pesar de estas limitaciones (las cuales, tal como el comité entiende, predispondría a sobreestimar el coste-efectividad de la suplementación), se informa que la intervención aporta un beneficio extremadamente pequeño de 0,004 de QALYs (años de vida ajustados por calidad) adicional”. Como decíamos antes, las cuentas no salen. El presunto beneficio detectado con herramientas estadísticas en un experimento clínico no implica un beneficio real para nuestros pacientes.
Por desgracia, una buena parte de los sanitarios en España no tienen mucha costumbre de trabajar con los índices de calidad de vida, y tampoco se suelen interiorizar bien dentro de nuestro pensamiento clínico. Y eso es muy importante. La evidencia científica en los estudios utiliza unos parámetros de medición. Eso sirve para poder detectar cambios al utilizar un tratamiento. Un cambio científicamente detectable (a veces llegamos a esa conclusión cuando un resultado es “estadísticamente significativo”) no es lo mismo que un beneficio clínicamente relevante. Si no tenemos en cuenta que estos dos conceptos son diferentes, pasa lo que ocurre por desgracia en este caso: como el AREDS “dice” que puede ir bien el suplemento nutricional para la enfermedad, si yo lo recomiendo a mis pacientes, estoy convencido de que les estoy aportando una mejoría real. Y no es así, pero ya no solo por todas las pegas que hemos puesto antes (los riesgos, son poblaciones diferentes, no venden el compuesto del estudio). En el escenario más optimista posible, tampoco tiene sentido utilizarlo, porque el efecto estadísticamente significativo es clínicamente irrelevante.
Y esto lo sabemos con los índices de calidad de vida, que sirven para medir la relevancia clínica del tratamiento. En este caso, el beneficio medido en años de vida ajustados por calidad es de casi cero. Y así nos lo aclaran explícitamente en la guía NICE. Recomiendan realizar más estudios al respecto, es un campo para seguir investigando. Pero no para usar el tratamiento en la práctica clínica.
Y también para atención primaria
Esta información sobre metaanálisis y y guías clínicas no es solo para oftalmólogos. Se trata de información pública, accesible para el que le interese. Y sobre todo, es información muy útil en el ámbito de la atención primaria. Como decíamos, se trata de una enfermedad muy frecuente en personas mayores. Y el médico de atención primaria (médico de familia, de cabecera, médico general, o el general practitioner en el Reino Unido, ya que estamos analizando las guías británicas) tiene mucho que decir al respecto.

Nuevamente los británicos nos están dando ejemplo aplicando ya la evidencia científica para ofrecer herramientas útiles y prácticas al médico general. Éste no necesita ser oftalmólogo para dar una recomendación correcta y adecuada a sus pacientes con degeneración macular.
Aquí tenemos una guía publicada por el sistema de salud británico (NHS) de tratamientos que no deberían prescribirse. Es todo un toque de atención contra la excesiva medicalización (“disease mongering”) de la población y la excesiva influencia de la industria farmacéutica en la utilización de tratamientos y complementos que simplemente no funcionan. Esta guía está muy bien resumida y es clara y directa. En ella abarcan muchas áreas, pero nos vamos a detener en la página 21 donde estudian el tema de la degeneración macular asociada a la edad (AMD en inglés) y el papel de los antioxidantes y el resto de complementos nutricionales.
¿Qué nos cuentan allí?. Lo que ya sabemos. Hacen referencia a los dos metaanálisis de la Cochane Library y a la guía NICE. Las conclusiones están claras: no hay que recomendar estos productos, y así lo trasladan a los médicos de atención primaria.
También me ha parecido muy interesante que desde esta guía enlazan a otro documento que es información también oficial pero dirigida a los paciente y usuarios del sistema sanitario. Explica en un lenguaje llano el por qué a partir de ahora se desaconsejan utilizar estos productos. Al igual que la guía para médicos cabecera es un documento PDF que se puede descargar. A destacar los siguientes párrafos:
“Why will lutein and antioxidant supplements not be prescribed anymore?
The idea of using antioxidant vitamins to prevent AMD came from an American study, which suggested that they would benefit patients. However, the possible benefits seen in this study were not repeated in later studies as vitamins did not stop AMD from getting worse. There is not enough evidence that they work.
There is also some concern that the high doses of vitamins and minerals in these supplements may cause harm in some people.”
Que podríamos traducir como:
“¿Por qué ya no se recetan suplementos de luteína y antioxidantes?
La idea de usar vitaminas antioxidantes para prevenir la degeneración macular asociada a la edad (DMAE) surgió de un estudio estadounidense que sugería que podrían beneficiar a los pacientes. Sin embargo, los posibles beneficios vistos en este studio no se han repetido en estudios posteriores ya que las vitaminas no impidieron que la DMAE empeorara. No hay suficientes pruebas de que funcionen.
También existe cierta preocupación de que las altas dosis de vitaminas y minerales que hay en estos suplementos puedan causar daño en algunas personas.”
Conclusión
Los complementos nutricionales para la degeneración macular no funcionan, tienen unos riesgos y no deben usarse. No es la opinión de un oftalmólogo concreto. Es el análisis objetivo e imparcial de la evidencia científica. Aunque de forma lenta, las sociedades científicas y los organismos encargados de la salud van haciendo movimientos para que la práctica clínica de los médicos se adhiera a la evidencia científica actual. Hay fuertes intereses económicos a favor del uso de los suplementos nutricionales que dificultan enormemente la labor de estas organizaciones.
El Reino Unido ha movido ficha y está haciendo un esfuerzo activo para que estos productos no sean prescritos. Las pruebas están ahí, y los médicos (de cualquier nacionalidad, no sólo los británicos) no deberíamos recomendarlos.
Y los pacientes no deberían utilizarlos.
—
Quería agradecer a Vicente Baos @vbaosv las referencias de los metaanálisis de la Cochrane Library y a la guía de atención primaria.






26 enero, 2018
¡Buenas tardes!
Acabo de descubrir el blog. Desde ahora tienes una suscriptora más. Te go 37 años y degeneración macular por gran miopía y otros problemas asociados, cómo Manchas de Fuch en ambos ojos. Perdí l visión central del ojo izquierdo a los 14 años y, de momento, defiendo mi ojo derecho como gato panza arriba con varias hemorragias y un 60% de agudeza visual. Hace años que mi oftalmóloga me recomendó Oftan Mácula, siempre que voy a revisión me pregunta si lo tomo. Después de leer tu artículo dudo de si debería seguir tomando el suplemento.
Muchas gracias por aportar algo de luz en este tema!
Un saludo!
25 mayo, 2018
Excelente artículo y muy buen elaborado.
A mis padres de edad avanzada les ha recomendado el oftalmólogo Oftan Macula Omega y que tras leer su artículo les retiraré de inmediato dichos complementos.
13 septiembre, 2019
[…] con esa enfermedad se están desmandando cada vez más. Fueron tres artículos de actualización (uno, dos y […]
23 agosto, 2020
[…] el primero desmonto la estafa de los suplementos […]
1 abril, 2022
[…] nutricionales para la retina, en 4 artículos (uno, dos, tres y cuatro) y una actualización: una serie de entradas del blog donde explico con detalle el tema principal del episodio, enfocado […]